
Die Verteilung der Gesundheitsversorgung in Nordamerika ist weitläufiger geworden. Patienten werden oft von verschiedenen Anbietern in unterschiedlichen Krankenhäusern, Bildgebungszentren, Fachkliniken und auf Telemedizin-Plattformen behandelt. Dennoch werden die bei diesen Kontakten erzeugten klinischen Informationen – elektronische Patientenakten, Laborergebnisse, diagnostische Bilder, Rezepte und ärztliche Notizen – oft in Silos aufbewahrt, die nicht gut miteinander kommunizieren.
Diese Fragmentierung führt zu einem der hartnäckigsten Probleme in der modernen IT im Gesundheitswesen – der Interoperabilität. Wenn klinische Systeme nicht in der Lage sind, Daten nahtlos auszutauschen und effektiv zu interpretieren, müssen Ärzte mit unvollständigen Informationen arbeiten, Doppeluntersuchungen kommen häufiger vor und die Koordination der Versorgung wird beeinträchtigt. Für Gesundheitsorganisationen, die klinische Ergebnisse verbessern und gleichzeitig die Betriebskosten verwalten möchten, ist Interoperabilität nicht länger eine technische Annehmlichkeit – sie ist eine strategische Anforderung.
Elektronische Patientenakten (EHR-Systeme) spielen eine zentrale Rolle bei der Bewältigung dieser Herausforderung. Der wahre Wert eines EHR-Systems wird jedoch nicht durch seine Profile zur Speicherung von Patienteninformationen bestimmt. Sein Wert ergibt sich aus der Fähigkeit, effizient mit anderen klinischen Systemen zu kommunizieren, wie z. B. Laborsystemen, Radiologiesystemen und Bildarchiven wie PACS. Wenn diese Systeme über standardisierte Protokolle und APIs kommunizieren, können Gesundheitsdienstleister auf eine einheitliche Ansicht der Patientendaten zugreifen, um schnellere Diagnosen, bessere klinische Entscheidungen und eine koordiniertere Leistungserbringung zu unterstützen.
In den letzten Jahren haben Initiativen zur Interoperabilität in ganz Nordamerika zu einer verstärkten Einführung moderner Integrationsstandards wie HL7-Messaging, FHIR-APIs und DICOM-basiertem Bildaustausch geführt. Diese Technologien verändern die Architektur im Gesundheitswesen von isolierten Softwaresystemen hin zu vernetzten klinischen Ökosystemen, in denen Daten sicher zwischen Anbietern, Abteilungen und Institutionen fließen.
Zu verstehen, wie Interoperabilität funktioniert – und wie EHR-Systeme mit der Bildgebungsinfrastruktur und anderen klinischen Plattformen integriert werden – ist für Gesundheitsorganisationen, die die nächste Generation digitaler Gesundheitsumgebungen planen, von entscheidender Bedeutung.
• Interoperabilität ist der Schlüssel zur koordinierten Gesundheitsversorgung. Wenn klinische Systeme nahtlos Daten miteinander austauschen können, erhalten Ärzte Zugriff auf vollständige Patientenakten über Abteilungen und Institutionen hinweg.
• Der tatsächliche Wert einer EHR liegt in der Integration. Elektronische Patientenakten werden weitaus leistungsfähiger, wenn sie mit Bildgebungssystemen, Laborplattformen und anderen klinischen Anwendungen kommunizieren können.
• Die Interoperabilität im Gesundheitswesen basiert auf standardisierten Protokollen. Technologien wie HL7-Messaging, FHIR-APIs und DICOM-Bildgebungsstandards bilden den Rahmen für einen sicheren Datenaustausch.
• Radiologiesysteme sind ein wesentlicher Bestandteil einer interoperablen Versorgung. Die Integration von PACS und Bildgebungs-Workflows in EHR-Plattformen stellt sicher, dass diagnostische Bilder und Befunde für Kliniker sofort verfügbar sind.
• Moderne Architektur im Gesundheitswesen wird zunehmend API-gesteuert. Cloud-Plattformen und webbasierte Bildgebungssysteme tragen dazu bei, die Interoperabilität von Gesundheitsnetzwerken flexibler und skalierbarer zu machen.
• Organisationen müssen Interoperabilitätsfähigkeiten bei der Auswahl klinischer Plattformen sorgfältig bewerten. Systeme, die offene Standards und moderne APIs unterstützen, bieten einen weitaus größeren langfristigen Wert.
Interoperabilität im Gesundheitswesen bedeutet, dass Gesundheitssysteme zusammenarbeiten. Sie tauschen Daten auf eine Weise aus, die sinnvoll ist. Wenn Systeme zusammenarbeiten können, können Krankenhäuser, Kliniken, Labore und Arztpraxen Informationen wie Krankengeschichte, Testergebnisse, Bilder und ärztliche Notizen miteinander teilen.
Interoperabilität entsteht, wenn Systeme Regeln verwenden, um miteinander zu sprechen. Diese Regeln sind Standards wie HL7, FHIR und DICOM. Sie helfen verschiedenen Gesundheitstechnologien von unterschiedlichen Unternehmen bei der Kommunikation. Auf diese Weise können sich alle klinischen Systeme mit einem Gesamtsystem verbinden. Patienteninformationen können dann problemlos zwischen Abteilungen und Krankenhäusern verschoben werden.
In der Praxis bedeutet Interoperabilität, dass Ärzte die vollständige Akte eines Patienten einsehen können. Es spielt keine Rolle, woher die Informationen stammen. Dies hilft Ärzten, Doppeluntersuchungen zu vermeiden. Es hilft ihnen auch bei der Diagnosestellung. Sie können zusammenarbeiten, um eine Versorgung über verschiedene Gesundheitsnetzwerke hinweg zu gewährleisten.
Ein System für elektronische Patientenakten (EHR) ist das digitale Rückgrat des neuen klinischen Informationsmanagements. Auf der grundlegendsten Ebene ist eine EHR eine Informationstechnologie, die dazu dient, Gesundheitsdaten von Patienten in einem strukturierten Format zu erfassen, zu speichern und zu organisieren, das für autorisiertes medizinisches Fachpersonal in verschiedenen Abteilungen und Versorgungsbereichen zugänglich ist.
Im Gegensatz zu herkömmlichen Papierakten ermöglichen EHR-Systeme Echtzeitzugriff auf die Patientenanamnese, Laborergebnisse, Medikamentenverzeichnisse, diagnostische Befunde und ärztliche Dokumentationen.
Aus klinischer Sicht unterstützen EHR-Systeme Ärzte dabei, ein vollständiges Bild der Gesundheit des Patienten im Laufe der Zeit zu erhalten. Wenn sie richtig implementiert sind, ermöglichen sie es Gesundheitsdienstleistern, auf frühere Diagnosen zurückzublicken, Behandlungspläne zu überwachen und den Fortschritt des Patienten über mehrere Besuche hinweg zu verfolgen. Dieser longitudinale Ansatz führt zu einer besseren klinischen Entscheidungsfindung und verhindert, dass Entscheidungen auf der Grundlage unvollständiger Informationen getroffen werden.
Aus technischer Sicht ist eine EHR der zentrale Datenknotenpunkt des digitalen Ökosystems einer Gesundheitsorganisation. Moderne Krankenhäuser und Kliniken nutzen Dutzende von spezialisierten Softwareplattformen – Laborsysteme, Radiologie-Informationssysteme, Apothekenverwaltungsplattformen und Bildarchive. Die EHR dient als System zur Aggregation und Organisation der von diesen Plattformen generierten Informationen, sodass die Kliniker über eine einzige, konsolidierte Benutzeroberfläche auf Patientendaten zugreifen können.
Eine EHR funktioniert jedoch nicht unabhängig. Diagnostische Bildgebungsergebnisse, Labortestergebnisse und Aktualisierungen von Medikamenten müssen alle auf organisierte und zuverlässige Weise in die EHR eingespeist werden. Ohne Interoperabilität zwischen den Systemen ist die EHR kaum mehr als ein digitaler Aktenschrank anstelle einer dynamischen klinischen Plattform, die eine koordinierte Versorgung unterstützen kann.
Die Implementierung eines EHR-Systems ist nur der erste Schritt zur digitalen Transformation des Gesundheitswesens. Der wahre Wert einer Plattform für elektronische Patientenakten zeigt sich erst dann, wenn sie Informationen problemlos mit anderen Gesundheitstechnologien austauschen kann.
Die Gesundheitsversorgung ist ein Teamsport. An einem einzigen Patientenkontakt können mehrere klinische Beteiligte mitwirken – Hausärzte, Radiologen, Labortechniker, Fachärzte, Apotheker und Verwaltungspersonal. Jeder dieser Teilnehmer stützt sich bei der Ausführung seiner Aufgaben auf verschiedene digitale Systeme. Wenn diese Systeme nicht effektiv kommunizieren können, stehen den Klinikern nur fragmentierte Daten zur Verfügung, die in getrennten Anwendungen existieren.
Interoperabilität ist ein Weg, dieser Herausforderung zu begegnen, indem sie den Austausch strukturierter und standardisierter Daten zwischen Gesundheitssystemen ermöglicht. Wenn Interoperabilität effektiv implementiert ist, können klinische Plattformen Informationen automatisch senden, empfangen und interpretieren. Laborergebnisse werden kurz nach dem Test in der EHR des Patienten zur Verfügung gestellt, Bildgebungsstudien sind zusammen mit den ärztlichen Befunden verfügbar, und Behandlungsteams können institutionsübergreifend zusammenarbeiten, ohne auf manuelle Datenübertragungen angewiesen zu sein.
Für Gesundheitsorganisationen ist Interoperabilität auch ein Schlüsselfaktor zur Unterstützung der betrieblichen Effizienz, indem der Verwaltungsaufwand reduziert, Datenduplizierung minimiert und die Kontinuität der Arbeitsabläufe zwischen den Abteilungen verbessert wird.
Die Interoperabilität im Gesundheitswesen wird allgemein in 3 verschiedene Ebenen unterteilt. Jede Ebene umfasst eine komplexere Art des Datenaustauschs zwischen Systemen.
Grundlegende Interoperabilität ist die elementarste Art der Systemkommunikation. Auf dieser Ebene kann ein Gesundheitssystem Daten an ein anderes System senden, aber das empfangende System ist möglicherweise nicht in der Lage, die Bedeutung der empfangenen Daten automatisch zu verstehen.
Die strukturelle Interoperabilität fügt standardisierte Formate hinzu, wie Gesundheitsdaten strukturiert und von einem System zum anderen übertragen werden. Nachrichtenstandards wie HL7 legen fest, wie klinische Daten in Nachrichten formatiert werden, die zwischen Systemen gesendet werden.
Semantische Interoperabilität ist die höchste Ebene des Datenaustauschs im Gesundheitswesen. Auf dieser Ebene sind Systeme in der Lage, die Bedeutung der ausgetauschten Daten konsistent unter Verwendung von Standards wie FHIR und standardisierten klinischen Terminologien zu interpretieren.
Die Interoperabilität im Gesundheitswesen basiert auf mehreren Standards, die weithin übernommen wurden, um klinischen Systemen einen zuverlässigen Datenaustausch zu ermöglichen.
HL7-Messaging wird intensiv für die Übertragung strukturierter klinischer Informationen wie Patientenaufnahmen, Laborergebnisse, Bildgebungsaufträge und klinische Befunde zwischen Gesundheitssystemen eingesetzt.
FHIR hilft Gesundheitssystemen beim Austausch klinischer Daten über deren REST-APIs. Diese moderne Architektur ermöglicht es Anwendungen wie mobilen Gesundheitsplattformen, Telemedizin-Tools und Patientenportalen, flexibler mit Gesundheitssystemen zu interagieren.
DICOM ist der weltweite Standard für die Speicherung und Übertragung medizinischer Bilder. Moderne Erweiterungen wie DICOMweb bieten die Möglichkeit, über Webtechnologie und die Integration in cloudbasierte Bildgebung auf Bildgebungsstudien zuzugreifen.
Radiologie-Workflows sind eines der besten Beispiele für Interoperabilität in der IT im Gesundheitswesen.
Ein typischer Bildgebungs-Workflow umfasst die folgenden Schritte:
1. Ein Arzt sendet einen Bildgebungsauftrag an das EHR-System.
2. Der Auftrag wird über HL7-Nachrichten an das Radiologie-Informationssystem (RIS) weitergeleitet.
3. Die verwendete Bildgebungsmodalität erzeugt DICOM-Bilder.
4. Die Bilder werden im Archiv des PACS gespeichert.
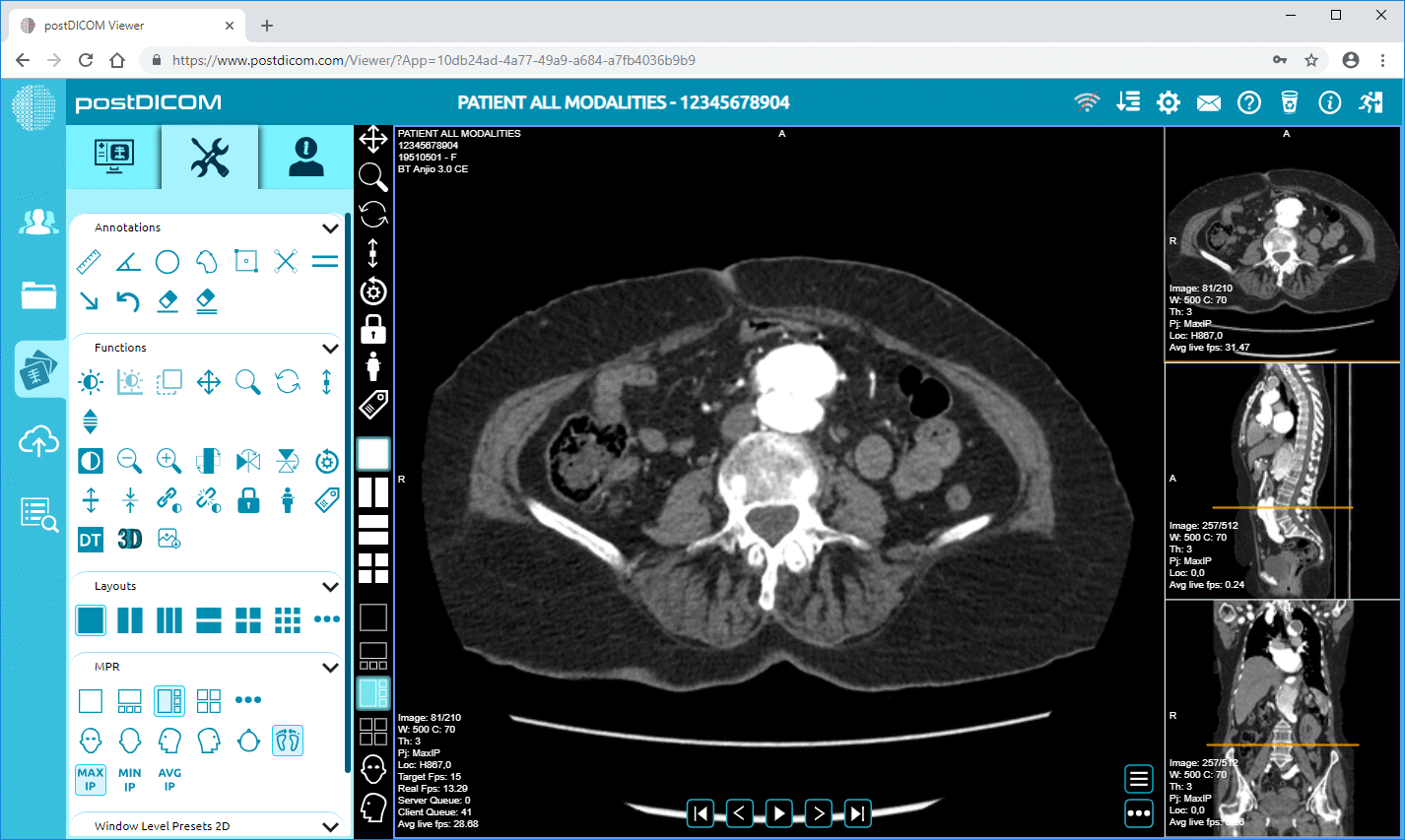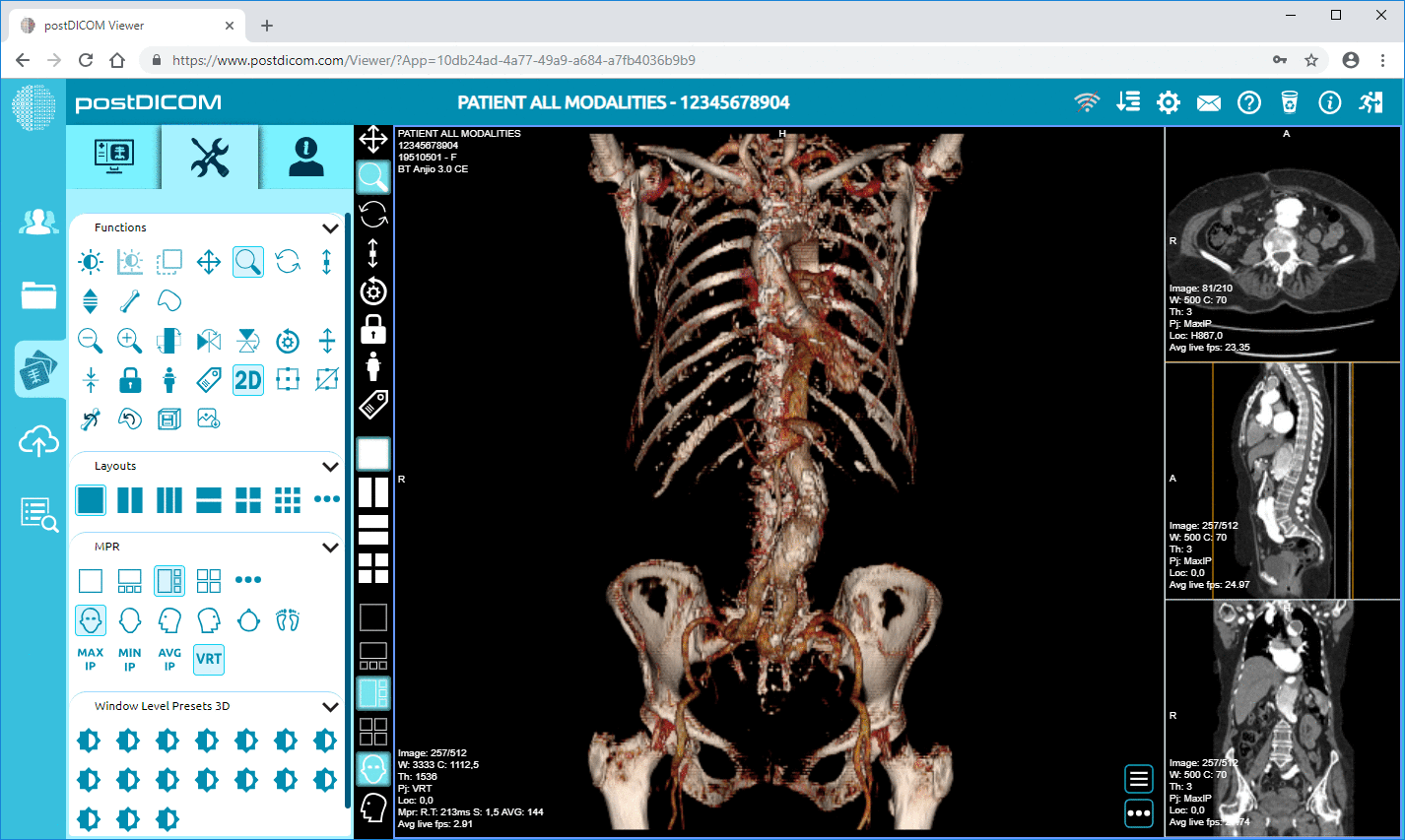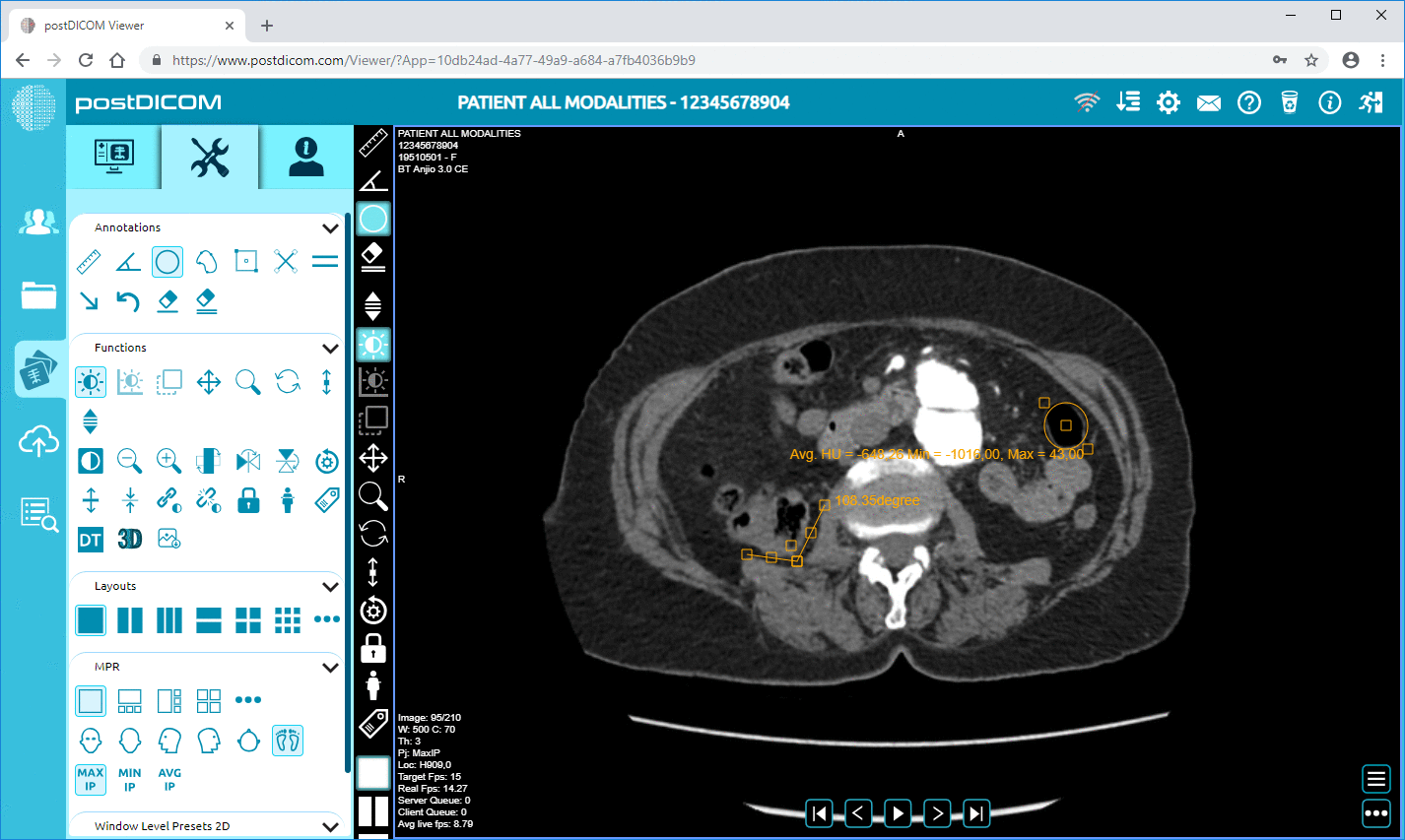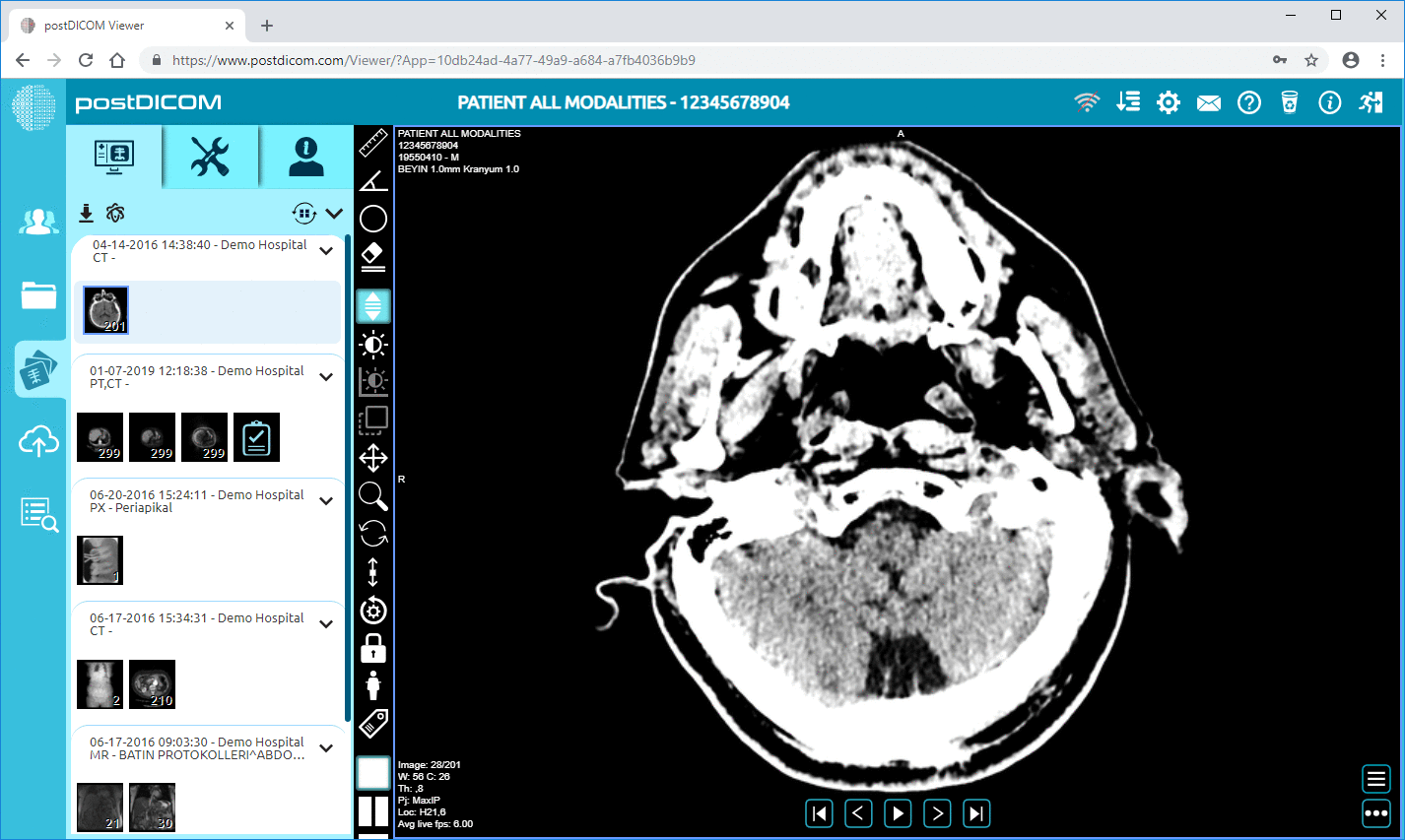
5. Radiologen befunden die Studie mithilfe eines DICOM Viewers.
6. Der Befund und die Bilder werden über die EHR zur Verfügung gestellt.
Wenn diese Systeme effektiv integriert sind, können Kliniker zusammen mit Labordaten, klinischen Notizen und Medikamentenhistorien auf Bildgebungsergebnisse zugreifen.
Gesundheitsorganisationen setzen zunehmend auf cloudbasierte Bildgebungsinfrastrukturen wie Cloud PACS, um Skalierbarkeit und verteilte Bildgebungs-Workflows zu unterstützen.
Die Interoperabilität im Gesundheitswesen umfasst eine mehrschichtige Architektur, die klinische Systeme, Integrationsdienste, Bildgebungsinfrastruktur und klinische Anwendungen einschließt.
Diese Ebene umfasst wichtige Gesundheitsplattformen wie EHR-Systeme, KIS-Plattformen, RIS-Systeme und Laborinformationssysteme.
Diese Ebene enthält HL7-Schnittstellen-Engines, API-Gateways, Datentransformationsdienste und Authentifizierungsmechanismen.
Dies ist die Ebene, die PACS-Archive und Vendor Neutral Archives (VNA), Cloud-Bildspeicher und DICOMweb-Dienste enthält.
Kliniker haben Zugriff auf Bildgebungsstudien über Anwendungen wie webbasierte DICOM Viewer, klinische Dashboards, mobile Gesundheitsanwendungen und Telemedizin-Anwendungen.
 - Created by PostDICOM.jpg)
Diese Architektur ermöglicht es Gesundheitsdienstleistern, Bilddaten nahtlos abzurufen und gleichzeitig die Integration in EHR-Workflows aufrechtzuerhalten.
Sicherheit und Compliance in interoperablen Gesundheitssystemen
Interoperabilität im Gesundheitswesen bringt neue Sicherheitsprobleme mit sich, da Patienteninformationen über verschiedene Systeme und Institutionen hinweg ausgetauscht werden.
Gesundheitsorganisationen müssen Verschlüsselungs-, Authentifizierungs-, Zugriffskontroll- und Audit-Protokollierungsmechanismen einsetzen, um sicherzustellen, dass Patientendaten während der Übertragung und Speicherung geschützt sind.
In den Vereinigten Staaten wird der HIPAA-Regulierungsrahmen angewendet, um Standards zum Schutz von Patienteninformationen durchzusetzen. Kanadische Gesundheitsorganisationen nutzen ähnliche bundesstaatliche und provinzielle Datenschutzbestimmungen in Bezug auf den Schutz medizinischer Informationen.
Bei der Prüfung einer EHR-Plattform sollten Gesundheitsorganisationen eine Reihe von Interoperabilitätsfunktionen berücksichtigen:
• Unterstützung für HL7-Messaging
• Unterstützung für FHIR-APIs
• Integration mit PACS-Systemen
• Kompatibilität mit Bildgebungsstandards (z. B. DICOM)
• Skalierbarkeit für Cloud- und Telemedizin-Umgebungen
• Engagement der Anbieter für offene Interoperabilitätsstandards
Die Auswahl von Systemen, die auf offenen Standards basieren, stellt sicher, dass Gesundheitsorganisationen zukünftige Technologien ohne wesentliche Änderungen an der Infrastruktur integrieren können.
Im Ökosystem der Interoperabilität im Gesundheitswesen führen die von diagnostischen Bildgebungssystemen erzeugten klinischen Datensätze dazu, dass massive Mengen klinischer Daten in Patientenakten integriert werden müssen.
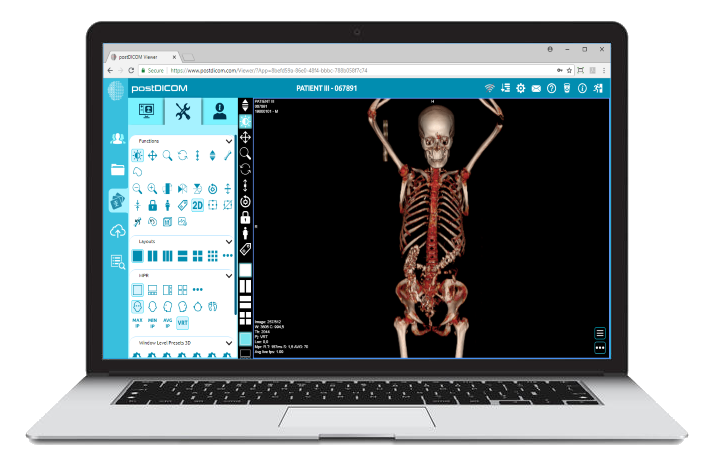
PostDICOM bietet eine cloudbasierte PACS-Infrastruktur zur Unterstützung interoperabler Gesundheitsumgebungen. Die Plattform unterstützt den DICOM-Standard für die Speicherung und Verwaltung medizinischer Bildgebungsstudien und ermöglicht es Klinikern, mithilfe einer sicheren, browserbasierten Anzeigetechnologie auf Bilddaten zuzugreifen.
Durch die Unterstützung moderner Webtechnologien und standardbasierter Integrationsansätze ermöglicht PostDICOM Gesundheitsorganisationen, Bildgebungsprozesse in die breiteren klinischen Systeme zu integrieren, die EHR-Plattformen, radiologische Befundung und Telemedizin-Anwendungen umfassen.
In ganz Nordamerika nehmen Initiativen zur Interoperabilität im Gesundheitswesen weiter zu, da Regierungen und Gesundheitsorganisationen bestrebt sind, den Datenaustausch zwischen Gesundheitsdienstleistern zu verbessern.
Cloud-Infrastruktur, standardisierte APIs und patientenzentrierte Datenzugangsplattformen verändern die Art und Weise, wie klinische Daten ausgetauscht werden. Künstliche Intelligenz und fortschrittliche Analytik werden wahrscheinlich ebenfalls von groß angelegten interoperablen Datensätzen profitieren, die bessere klinische Erkenntnisse und Analysen zur Bevölkerungsgesundheit ermöglichen.
Da Gesundheitssysteme ihre digitale Infrastruktur weiter modernisieren, wird die Interoperabilität weiterhin eine grundlegende Kapazität für eine koordinierte und effiziente Leistungserbringung in der Versorgung sein.
Interoperabilität ist heute eine der wichtigsten Prioritäten der modernen Gesundheits-IT. Da sich Gesundheitsorganisationen von isolierten digitalen Systemen wegbewegen und sich in Richtung vernetzter klinischer Ökosysteme entwickeln, ist die Fähigkeit von Technologieplattformen, Informationen zuverlässig auszutauschen, von entscheidender Bedeutung für die Verbesserung der Patientenversorgung und der betrieblichen Effizienz.
Standards wie HL7, FHIR und DICOM bilden die Grundlage für einen strukturierten Datenaustausch im Gesundheitswesen, während moderne Integrationsarchitekturen klinische Systeme, Bildgebungsinfrastruktur und die Cloud als einheitliche digitale Ökosysteme zusammenführen.
Gesundheitsorganisationen, die heute in interoperable Technologien investieren, werden in Zukunft besser aufgestellt sein, um eine koordinierte, datengesteuerte und patientenzentrierte Versorgung anzubieten.
Interoperabilität im Gesundheitswesen ist die Fähigkeit verschiedener Gesundheitssysteme, Patienteninformationen auf einheitliche und bedeutsame Weise auszutauschen und zu verstehen.
Interoperabilität ermöglicht es EHR-Systemen, Daten aus Laboren, Radiologie- und Apothekensystemen sowie anderen Gesundheitstechnologien zu integrieren, um Ärzten vollständige Patientenakten zur Verfügung zu stellen.
Zu den wichtigsten Interoperabilitätsstandards gehören HL7-Messaging, FHIR-APIs und DICOM-Bildgebungsprotokolle.
EHR-Systeme können über Standards wie HL7 und DICOM mit PACS verbunden werden, sodass Bildgebungsaufträge, Befunde und Bilder von den Radiologiesystemen in das System für elektronische Patientenakten fließen können.
Cloud-Infrastruktur ermöglicht es Gesundheitsorganisationen, klinische Daten in verteilten Gesundheitsumgebungen auf sichere Weise für Telemedizin, Ferndiagnostik und kollaborative Versorgung zu speichern und auszutauschen.
|
Cloud PACS und Online DICOM ViewerLaden Sie DICOM-Bilder und klinische Dokumente auf die PostDICOM-Server hoch. Speichern, betrachten, kollaborieren und teilen Sie Ihre medizinischen Bilddateien. |