Die letzten zwanzig Jahre erlebten einen radikalen Wandel in der Gesundheitsversorgung, der durch eine digitale Transformation herbeigeführt wurde. Krankenhäuser, Kliniken, bildgebende Zentren und Facharztpraxen existieren heute in noch komplexeren Informationsökosystemen, in denen große Mengen an Patienteninformationen dokumentiert, gespeichert und zwischen mehr als einem klinischen System ausgetauscht werden müssen. Basierend auf Laborergebnissen und Medikationshistorie, radiologischen Befunden und Behandlungsplänen sind moderne Gesundheitsorganisationen auf einen qualitativ hochwertigen Zugang zu Informationen angewiesen, um korrekte klinische Entscheidungen zu treffen.
In der Vergangenheit waren Patientendaten in Papierakten, in den Aufzeichnungen von Abteilungen und in isolierten Datensystemen verstreut. Diese Fragmentierung führte häufig zu Kommunikationslücken zwischen den Anbietern, einem verlangsamten Diagnoseprozess und medizinischen Fehlern. Die Nachteile der früheren Aufzeichnungssysteme wurden mit zunehmender Größe der Gesundheitssysteme und steigender Patientenzahl immer deutlicher.
Systeme für elektronische Patientenakten (ePA) wurden zu einer Lösung für diese Probleme, da sie ein zentralisiertes digitales System bieten, das Patientendaten im gesamten Gesundheitsumfeld zusammenführt. ePA-Plattformen, die durch die Konsolidierung klinischer Daten in einem einzigen System integriert sind, ermöglichen Ärzten, Pflegekräften, Spezialisten und Administratoren den Zugriff auf die richtigen Patientendaten in Echtzeit. Diese Zugänglichkeit verbessert die Koordination zwischen den Abteilungen erheblich und ermöglicht eine schnellere und besser informierte klinische Entscheidungsfindung.
Zusätzlich zur reinen Digitalisierung von Aufzeichnungen sind die modernen ePA-Systeme das Rückgrat vernetzter Gesundheitssysteme. Sie sind der zentrale Punkt, an dem verschiedene klinische Technologien ansetzen, wie z. B. Laborsysteme, Apothekenmanagementsysteme, medizinische Abrechnungssysteme und diagnostische Bildgebungssysteme wie PACS. ePA-Systeme können isolierte Gesundheitstechnologien durch standardisierte Interoperabilitäts-Frameworks wie HL7 und FHIR-APIs in einen gegenseitigen Datenaustausch umwandeln.
Mit dem weiteren Wandel zu integrierten und datengesteuerten Versorgungsmodellen im Gesundheitswesen ist die Rolle von ePA-Systemen erheblich gewachsen. Klinische Entscheidungsunterstützungswerkzeuge, Analysen zur Bevölkerungsgesundheit, präventive Versorgungsprogramme und überinstitutionelle Behandlungsplanung werden nun auf diesen Plattformen unterstützt. Die elektronische Patientenakte ist gewissermaßen zum digitalen Herzen des modernen Patientenversorgungsmanagements geworden.
Um die Frage nach den Auswirkungen von ePA-Systemen auf die Qualität des Gesundheitswesens zu beantworten, muss man sich darauf konzentrieren, wie diese Systeme den klinischen Arbeitsablauf von Gesundheitseinrichtungen verändern, die Zusammenarbeit der Anbieter verbessern und dabei helfen, sicherere Behandlungsentscheidungen zu treffen. Die folgenden Absätze untersuchen fünf wichtige Bereiche, in denen die ePA-Technologie die Qualität der Patientenversorgung, die klinische Zusammenarbeit und das Management von Gesundheitsdaten in aktuellen digitalen Gesundheitssystemen verändert.
ePA-Systeme haben sich zu den Grundlagen der neuen Gesundheitsinfrastruktur entwickelt. Ihre Wirkung reicht weit über die reine Digitalisierung von Aufzeichnungen hinaus und ermöglicht es Gesundheitsorganisationen, die Qualität der Versorgung zu verbessern, indem sie diese besser verwalten und kooperativer sind.
Einige der wichtigsten Erkenntnisse dieses Artikels sind die folgenden bedeutenden Veränderungen, die durch die Einführung der ePA in den heutigen Gesundheitseinrichtungen hervorgerufen wurden:
• ePA-Systeme regulieren alle Patientendaten und ermöglichen es Klinikern, die vollständige Krankengeschichte über ein einziges System abzurufen.
• Die Verfügbarkeit von Echtzeitdaten verbessert die klinische Entscheidungsfindung, insbesondere in Situationen, in denen ein Notfall oder eine zeitkritische Behandlung vorliegt.
• Vermeidbare medizinische Fehler werden durch den Einsatz automatisierter Sicherheitsmaßnahmen, einschließlich Allergiewarnungen und Warnungen vor Medikamentenwechselwirkungen, reduziert.
• Standardisierte Arbeitsabläufe rationalisieren die administrativen und klinischen Arbeitsabläufe und verbessern die Effizienz der Betriebsabläufe in Gesundheitsorganisationen.
• ePA-Systeme verfügen über Analysen zur Bevölkerungsgesundheit, die langfristige Krankheitsmanagementprogramme und präventive Versorgungsstrategien unterstützen.
Diese Fähigkeiten können Gesundheitsdienstleister in die Lage versetzen, eine stärker datengesteuerte, patientenzentrierte und koordinierte Versorgung zu bieten.
Ein System für elektronische Patientenakten (ePA) ist ein Online-System, das die Verwaltung, Speicherung und den Austausch von Gesundheitsinformationen von Patienten innerhalb einer oder mehrerer Gesundheitseinrichtungen ermöglicht. ePA-Systeme bieten im Gegensatz zu herkömmlichen Papierakten oder abteilungsspezifischen Datenbanken ein umfassendes und ständig aktualisiertes Bild der Krankenakten eines Patienten.
ePA-Systeme werden zur Speicherung einer Vielzahl klinischer Daten verwendet, wie z. B. demografische Daten, ärztliche Anordnungen, Medikationshistorie, Labordaten, Befunde von Bildgebungsaufträgen, Behandlungsverläufe und Abrechnungsdaten. Solche Daten werden in einer gut strukturierten Datenbank gespeichert, die es autorisiertem medizinischem Personal ermöglicht, in Echtzeit von jedem an diese Datenbank angeschlossenen klinischen Arbeitsplatz auf die Patientenakten zuzugreifen.
Einer der Vorteile von ePA ist ihre Fähigkeit, Informationen aus verschiedenen Quellen des Gesundheitssystems zu vereinheitlichen. Die Interaktionen zwischen einem Patienten und einem Spezialisten können automatisch erfasst und koordiniert werden, wenn ein Patient diagnostische Tests durchläuft, Medikamente einnimmt oder mit Spezialisten kommuniziert, und der Patient hat eine digitale Akte, in der die Interaktionen synchronisiert werden können. Diese Echtzeit-Datenzusammenfassung bildet eine longitudinale und integrierte Perspektive der Gesundheitsakte des Patienten.
Die Begriffe Elektronische Krankenakte (EMR) und Elektronische Patientenakte (ePA) werden austauschbar verwendet, obwohl die beiden Konzepte eigentlich unterschiedlich sind. EMR-Systeme enthalten in der Regel Patientenakten einer einzigen Gesundheitseinrichtung und werden meist als elektronischer Ersatz für Papierakten verwendet. ePA-Systeme wiederum sind darauf ausgelegt, Interoperabilität und Datenaustausch zwischen verschiedenen Gesundheitsdienstleistern und -institutionen zu ermöglichen.
Diese Interoperabilitätsfunktion ist in den heutigen Gesundheitsbedingungen besonders wichtig, da Patienten häufig von verschiedenen Experten und Institutionen behandelt werden müssen. ePA-Systeme können Patientendaten über standardisierte Kommunikationsstandards wie HL7-Messaging und FHIR-basierte APIs mit externen Systemen austauschen und ermöglichen so Gesundheitsnetzwerken, die Versorgung zu koordinieren.
Neben der Speicherung klinischer Dokumente verfügen die meisten modernen ePA-Systeme auch über hochentwickelte Funktionen wie klinische Entscheidungsunterstützungssysteme, automatische Sicherheitswarnsysteme, Analyse-Dashboards und Funktionen, die es Patienten ermöglichen, sich zu engagieren. Solche Fähigkeiten ermöglichen es Gesundheitsorganisationen, die Versorgung zu dokumentieren und die klinischen Ergebnisse proaktiv mithilfe datengesteuerter Erkenntnisse zu verbessern.
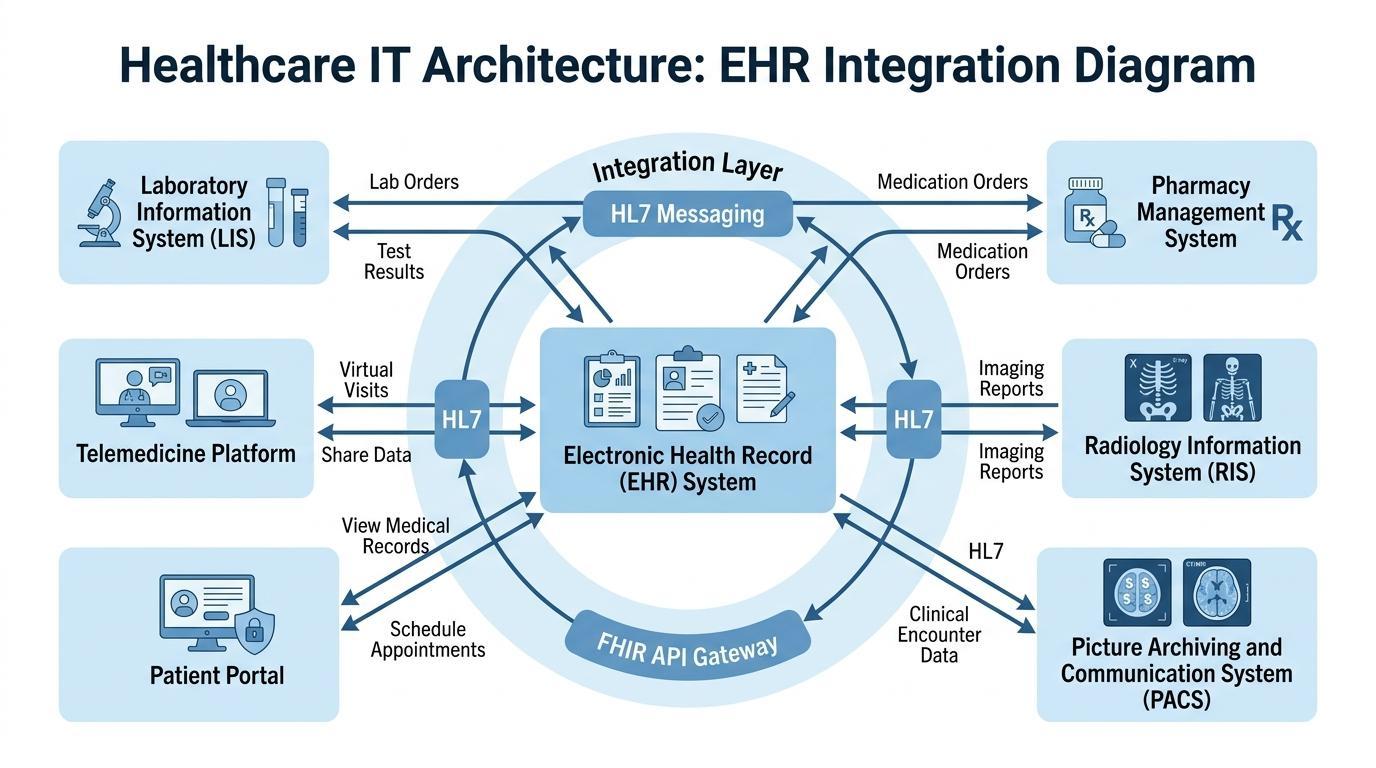
Die Notwendigkeit einer integrierten digitalen Infrastruktur war noch nie so hoch wie heute, da Gesundheitssysteme wachsen und mit mehr spezialisierten Fällen als zuvor arbeiten. Moderne Gesundheitsorganisationen basieren auf zahlreichen klinischen Technologien, die effektiv miteinander interagieren müssen, um den Prozess einer effektiven Diagnose, Behandlung und Patientenverwaltung zu fördern.
Das digitalisierte Gesundheitsökosystem hat sein zentrales Koordinationssystem in ePA-Systemen. Sie integrieren verschiedene operative und klinische Technologien, und die Fachkräfte im Gesundheitswesen können auf die notwendigen Informationen zugreifen, ohne in verschiedenen Systemen arbeiten zu müssen. Eine solche Integration verbessert die Geschwindigkeit und Genauigkeit der klinischen Entscheidungsfindung.
In einer standardmäßigen Gesundheitseinrichtung kommunizieren ePA-Plattformen mit einer Reihe von wichtigen Informationssystemen. Dazu gehören Laborinformationssysteme (LIS), die diagnostische Testergebnisse verwalten, Apothekensysteme, die die Verschreibung von Medikamenten verwalten, und die Abrechnungssysteme, die Verwaltung und Finanzen abwickeln. Radiologie-Informationssysteme und Bildarchivierungs- und Kommunikationssysteme (PACS) als diagnostische Bildgebungstechnologien können erhebliche Mengen an Bilddaten erzeugen, die ebenfalls in den Patientenakten verfügbar sein müssen.
Durch die Verbindung dieser Systeme bilden ePA-Plattformen eine einzige Umgebung, in der Patienteninformationen in Echtzeit zwischen den Abteilungen fließen. Ein Arzt, der die Akte eines Patienten liest, kann Laborergebnisse, Bildgebungsbefunde, Medikationshistorie und klinische Notizen abrufen, ohne mehrere Softwareprogramme wechseln zu müssen. Ein solches Maß an Integration hilft, erhebliche Verzögerungen bei der Diagnose zu vermeiden und verbessert die Koordination der Behandlungsteams.
Die wachsende Bedeutung von Interoperabilitätsstandards hat auch den Zweck von ePA-Systemen in der Gesundheitsinfrastruktur gestärkt. Gesundheitsorganisationen können Patienteninformationen sicher über Institutionen hinweg austauschen, indem sie Frameworks wie HL7-Nachrichtenprotokolle und FHIR-APIs nutzen, um eine breitere Zusammenarbeit zwischen Krankenhäusern, Kliniken und Spezialanbietern zu ermöglichen.
Zweitens haben Cloud-Computing-Technologien und sichere webbasierte Plattformen es Klinikern ermöglicht, aus der Ferne auf Patientenakten zuzugreifen. Diese Funktion rechtfertigt Telemedizinprojekte, verteilte Teams von Gesundheitsfachkräften und überinstitutionelle Konsultationen, die in der modernen Gesundheitsversorgung immer beliebter werden.
ePA-Systeme werden nicht mehr als Dokumentationswerkzeuge wahrgenommen, da das Gesundheitswesen weiterhin die digitale Transformation annimmt. Sie dienen vielmehr als die zentrale Datenaustauschplattform, die eine integrierte, koordinierte und patientenzentrierte Versorgung im gesamten Gesundheitsökosystem ermöglicht.
Die Systeme für elektronische Patientenakten beeinflussen fast alle Bereiche der modernen klinischen Tätigkeit. Diese Plattformen revolutionieren den Prozess, in dem medizinische Anbieter Probleme identifizieren, die Versorgung organisieren und die Nachsorge durchführen, indem sie Patientendaten zentralisieren und einen Echtzeit-Zugriff auf medizinische Daten ermöglichen.
ePA sind nicht nur digitale Repositorien von Krankenakten, sondern erleichtern auch Patientensicherheitsbemühungen und klinische Arbeitsabläufe sowie die langfristige Gesundheitsplanung. Die fünf im Folgenden diskutierten Transformationen zeigen, wie die ePA-Technologie den Prozess der Patientenversorgung in Gesundheitsorganisationen neu definiert hat.
Unter den Vorteilen von Systemen für elektronische Patientenakten sollte die Möglichkeit, schnell auf die gesamten Informationen des Patienten zuzugreifen, als eine der wichtigsten erwähnt werden. Papierbasierte Bedingungen wurden verwendet, wenn nur ein Patient die Krankengeschichte finden musste, und es konnte lange dauern, die Akten in verschiedenen Abteilungen zu finden. Solche Verzögerungen können den Prozess der Diagnose- und Behandlungsentscheidungsfindung verzögern, insbesondere bei Notfällen.
ePA-Systeme beseitigen diese Barrieren, da Patientendaten in zentralisierten digitalen Datenbanken gespeichert sind, auf die autorisierte Gesundheitsmitarbeiter in Echtzeit zugreifen können. Patientengeschichten, Laborergebnisse, Bildgebungsbefunde, Medikamentenaufzeichnungen und klinische Notizen können alle über eine einzige Schnittstelle von Ärzten, Pflegekräften und Spezialisten abgerufen werden. Diese ganzheitliche Wahrnehmung hilft Klinikern, die Gesamtheit des Gesundheitszustands eines Patienten zu sehen und dann Entscheidungen über ihre Behandlung zu treffen.
Der Live-Zugriff auf Daten ist besonders wichtig in einer Notsituation, in der schnelle Maßnahmen ergriffen werden müssen. Notärzte müssen mit Patienten arbeiten, die komplizierte Krankengeschichten haben und Entscheidungen innerhalb einer begrenzten Zeit treffen müssen. Kliniker können auf frühere Diagnosen, Allergien, Medikamente und frühere Behandlungen zugreifen; mit ePA-Zugang können sie diese Punkte sofort überprüfen und so schneller und sicherer auf klinische Informationen reagieren.
Der andere bemerkenswerte Vorteil zentralisierter Patientendaten ist die Minimierung redundanter Tests. Wenn diagnostische Ergebnisse im ePA leicht verfügbar sind, können Kliniker die Laborberichte und Bildgebungsstudien überprüfen, um die Anordnung zusätzlicher Tests zu vermeiden. Dies verbessert die Effizienz und minimiert unnötige Gesundheitsausgaben und die Exposition von Patienten gegenüber wiederholten Verfahren.
ePA-Systeme ermöglichen es Klinikern, besser informierte klinische Entscheidungen zu treffen und die Patientenergebnisse direkt zu verbessern, indem sie die Verfügbarkeit genauer, aktueller medizinischer Informationen sicherstellen.
Der Prozess der Gesundheitsversorgung wird zunehmend multidisziplinär, da er Ärzte, Spezialisten, Pflegekräfte, Apotheker und verwandte Gesundheitsberufe einbezieht. Die Koordination der Versorgung zwischen solchen Fachleuten ist ohne effektive Kommunikation und Zugang zu gemeinsamen Patienteninformationen schwierig.
ePA-Systeme unterstützen eine solche Zusammenarbeit, indem sie eine Plattform bieten, die einen zentralen Zugriff zur Überprüfung von Patientenakten, zur Aktualisierung von Behandlungsplänen und zum Austausch klinischer Beobachtungen ermöglicht. Anbieter können innerhalb der digitalen Patientenakte in Echtzeit kommunizieren, anstatt über Telefonanrufe, Faxübertragungen oder manuell übertragene Dokumentationen.
Dieser gemeinsame Zugriff auf Patienteninformationen verbessert die Kontinuität zwischen den Abteilungen und den Gesundheitseinrichtungen. Beispielsweise kann ein Hausarzt eine Überweisung ausstellen und gleichzeitig Zugang zur Krankengeschichte des Patienten, zu Labortestergebnissen, Medikamenten und anderem gewähren. Dies kann vom Spezialisten vor der Konsultation eingesehen werden, was ihm ermöglicht, klinische Beurteilungen effektiver und effizienter durchzuführen.
Die internen Messaging- und Aufgabenverwaltungsfunktionen von ePA-Systemen können Gesundheitsdienstleistern auch dabei helfen, die Patientenversorgung besser zu organisieren. Ärzte können sichere Nachrichten an Kollegen senden, Konsultationen anfordern oder Pflegeanweisungen in der Patientenakte aufzeichnen. Solche Kommunikationswerkzeuge minimieren Zeitverluste und stellen sicher, dass wichtige klinische Daten zwischen den beteiligten Versorgern ausgetauscht werden.
Die Zusammenarbeit kann verbessert werden, insbesondere bei Patienten mit komplexen oder chronischen Erkrankungen, die eine kontinuierliche Betreuung durch verschiedene Fachleute erfordern. Behandlungspläne lassen sich leichter koordinieren, wenn jeder Anbieter auf eine gemeinsame Patientenakte zugreifen kann, was wirksam ist, um widersprüchliche Therapien zu vermeiden und bessere langfristige Gesundheitsergebnisse zu erzielen.
Die Patientensicherheit gehört zu den wichtigsten Anliegen in der Gesundheitsversorgung, und ePA-Systeme tragen wesentlich dazu bei, die Zahl vermeidbarer Fehler im Gesundheitswesen zu minimieren. Im vormechanisierten papierbasierten System war die Dokumentation handschriftlich, die Patientengeschichte unvollständig, und ein minimaler Informationsaustausch führte häufig zu Medikationsfehlern, Fehldiagnosen und Komplikationen bei Behandlungen.
ePA-Systeme überwinden diese Schwachstellen durch die Implementierung von strukturierter Dokumentation, eingebauten Sicherheitsprüfungen und integrierten klinischen Entscheidungsunterstützungssystemen. Diese Merkmale helfen Gesundheitsfachkräften, verdächtige Probleme zu erkennen, bevor sie die Gesundheit der Patienten beeinträchtigen können.
Das automatisierte Medikamentenmanagement ist eine der häufigsten Sicherheitsvorkehrungen in ePA-Systemen. Die Automatisierung des Systems ermöglicht es Ärzten, die Medikamente über die ePA-Schnittstelle verschreiben, das Potenzial von Arzneimittelwechselwirkungen, Allergien oder Kontraindikationen basierend auf der Krankengeschichte des Patienten zu überprüfen. Im Falle eines Konflikts sendet das System eine Warnung und veranlasst den Arzt, die Verschreibung vor der Bestellung zu überprüfen.
Auf die gleiche Weise können ePA-Systeme auch klinische Erinnerungen und Warnungen zum Patientenstatus, zu Laborergebnissen oder zu Behandlungsanweisungen liefern. Beispielsweise könnte ein System Kliniker über anormale Testergebnisse informieren, die weiterverfolgt werden müssen, oder über verspätete Vorsorgeuntersuchungen. Diese Computerprüfungen werden verwendet, um sicherzustellen, dass wertvolle klinische Informationen im hektischen klinischen Alltag nicht verloren gehen.
Die Patientensicherheit wird auch durch die Standardisierung von Dokumenten, die in ePA-Systemen enthalten sind, verbessert, was die Mehrdeutigkeit in klinischen Aufzeichnungen reduziert. Die Verwendung von strukturierten Vorlagen und die elektronische Dateneingabe verringern die Risiken von unleserlicher Handschrift oder fehlenden Karteneinträgen. Folglich könnten Gesundheitsdienstleister auf die Zuverlässigkeit der Dokumentation vertrauen, wenn sie die Aufzeichnungen von Patienten überprüfen.
Durch die Verwendung automatisierter Sicherheitsfunktionen und einer breiten Palette von Patientendaten ermöglichen ePA-Systeme, viel weniger anfällig für vermeidbare medizinische Fehler zu sein, und helfen dabei, klinische Entscheidungen sicherer zu treffen.
Systeme für elektronische Patientenakten verbessern nicht nur die operative Leistungsfähigkeit von Gesundheitsorganisationen, sondern auch die klinische Entscheidungsfindung innerhalb dieser. Die administrativen Prozesse, die einst in großen Mengen manuell dokumentiert werden mussten, können nun digital abgewickelt werden, wodurch das Gesundheitspersonal weniger Arbeit hat und die allgemeine Arbeitsleistung verbessert wird.
ePA-Systeme kombinieren verschiedene administrative und klinische Verfahren in einem System. All dies könnte im selben digitalen Raum erledigt werden, einschließlich Terminplanung, klinischer Dokumentation, Verschreibungsmanagement und Abrechnung. Die Integration hat den Vorteil, die Notwendigkeit separater Softwaresysteme zu eliminieren und auch viele der manuellen Funktionen des traditionellen Krankenaktenmanagements zu beseitigen.
ePA-Systeme verfügen über digitale Dokumentationswerkzeuge, die es Klinikern ermöglichen, Patientenbegegnungen effektiver zu dokumentieren. Zu den Funktionen gehören strukturierte Vorlagen, Spracherkennung und automatisierte Dateneingabe, die es Ärzten ermöglichen, klinische Notizen mit minimalem Zeitaufwand für administrative Prozesse aufzuzeichnen. Dies ermöglicht es den Gesundheitsdienstleistern, mehr Zeit mit der Betreuung der Patienten zu verbringen.
Die Vorteile der betrieblichen Effizienz gelten auch für das Management in Krankenhäusern und die Verwaltung. ePA-Systeme produzieren Daten, die Gesundheitsorganisationen analysieren, um Engpässe im Arbeitsablauf, den Patientendurchsatz und die Ressourcennutzung zu verfolgen. Solche Erkenntnisse können Administratoren dabei helfen, das Personalniveau zu optimieren, Wartezeiten zu minimieren und die Servicebereitstellung zu verbessern.
Auch die integrierte Abrechnung und Kodierung kann Gesundheitsorganisationen dabei helfen, die Umsatzzyklusoperationen zu vereinfachen. ePA-Systeme reduzieren Fehler bei der medizinischen Kodierung und verbessern die Qualität der Versicherungsansprüche, indem sie die klinische Dokumentation mit den Abrechnungsverfahren verbinden.
Durch diese betrieblichen Verbesserungen ermöglichen ePA-Systeme Gesundheitsorganisationen, bei der Versorgung immer effizienter zu werden und gleichzeitig hohe klinische Qualitätsstandards aufrechtzuerhalten.
Obwohl traditionelle Gesundheitssysteme einst nur darauf ausgerichtet waren, Krankheiten zu behandeln, nachdem Symptome auftraten, betonen neue Gesundheitstrends zunehmend Prävention und Gesundheitserhaltung. Systeme für elektronische Patientenakten sind ebenfalls sehr wichtig, um diesen Übergang zu erleichtern, indem sie Gesundheitsorganisationen Zugang zu riesigen Mengen patientenbezogener Informationen bieten, die strukturiert und analysiert werden könnten, um Gesundheitsrisiken und demografische Trends aufzudecken.
Gesundheitsdienstleister können ePA-Plattformen verwenden, um Gesundheitsindikatoren von Patienten im Laufe der Zeit zu überwachen, einschließlich Vitalzeichen, Laborergebnissen, Markern für chronische Krankheiten und Behandlungsergebnissen. Anhand dieser Daten können Kliniker die Warnzeichen eines Krankheitsverlaufs frühzeitig erkennen und handeln, bevor sich der Zustand verschlechtert.
Diese Fähigkeiten sind in präventiven Versorgungsprogrammen sehr nützlich. Die ePA-Systeme ermöglichen die automatische Generierung von Warnmeldungen für regelmäßige Vorsorgeuntersuchungen, Impfungen und Nachuntersuchungen basierend auf den demografischen Daten und der Krankengeschichte des Patienten. Solche automatischen Erinnerungen werden verwendet, um sicherzustellen, dass die Patienten die notwendigen präventiven Versorgungsleistungen innerhalb der korrekten Zeitrahmen erhalten.
ePA-Systeme spielen auch eine entscheidende Rolle bei Initiativen zum Bevölkerungsgesundheitsmanagement, da die von den ePA-Systemen gesammelten Daten verwendet werden können. Gesundheitsorganisationen können aggregierte Patientendaten verwenden, um Trends in Bezug auf die Prävalenz chronischer Krankheiten, die Wirksamkeit von Behandlungen und die Nutzung von Gesundheitsdiensten zu bestimmen. Diese Erkenntnisse können Gesundheitsfachkräften dabei helfen, spezifische öffentliche Gesundheitsinterventionen und Krankheitsmanagementprogramme zu entwickeln.
Eine ständige Nachverfolgung und koordinierte Aufmerksamkeit sind Anforderungen für Patienten mit chronischen Erkrankungen wie Diabetes, Herzerkrankungen und Atemwegserkrankungen. ePA-Systeme erleichtern diese Programme, indem sie Klinikern umfassende Informationen über den Fortschritt und die Einhaltung der Behandlung sowie die klinischen Ergebnisse der Patienten liefern.
Indem ePA-Systeme die Schaffung datengesteuerter Gesundheitsstrategien erleichtern, ist es möglich, die aktuellen Gesundheitsorganisationen zu transformieren, indem nicht auf Krankheiten reagiert wird, sondern präventive und proaktive Versorgungsmodelle bereitgestellt werden. Diese Veränderung führt letztendlich zu besseren Patientenergebnissen und nachhaltigeren Gesundheitssystemen.
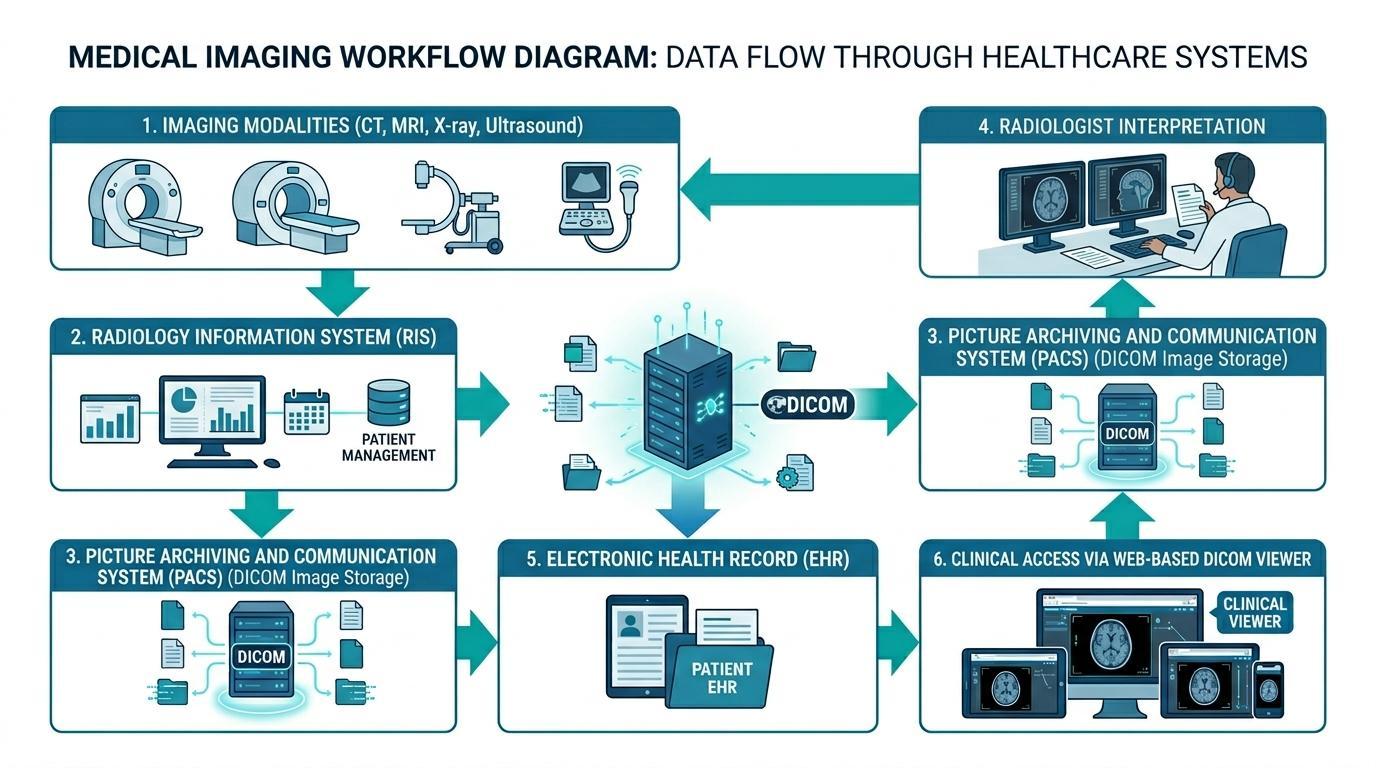
Elektronische Patientenakte und dann in einen webbasierten DICOM-Viewer, der Klinikern den Zugriff auf die Studie erleichtert. Oben sehen Sie ein Diagramm, wie PACS in RIS- und ePA-Systeme integriert wird.
Die diagnostische Bildgebung ist heute für die Entscheidungsfindung im Gesundheitswesen von großer Bedeutung. Bildgebungstechnologien wie Röntgen, CT-Scans, MRT und Ultraschall liefern Klinikern die Informationen, die zur richtigen Diagnose und zur Entwicklung von Behandlungsplänen erforderlich sind. Die Nützlichkeit dieser Bildgebungsstudien wird jedoch stark davon beeinflusst, wie leicht sie von Klinikern innerhalb des gesamten klinischen Arbeitsablaufs zugänglich und interpretierbar sind.
Elektronische Patientenakten sind Systeme, die mit der medizinischen Bildgebungsinfrastruktur verbunden sind, um sicherzustellen, dass diagnostische Bildgebungsdaten neben anderen Patientengesundheitsdaten zugänglich sind. Diese Integration wird in der Regel durch die Verbindung von ePA-Plattformen mit Bildgebungstechnologien wie Radiologie-Informationssystemen (RIS) und Bildarchivierungs- und Kommunikationssystemen (PACS) erreicht.
PACS-Systeme sind für die Speicherung, Verwaltung und Verteilung medizinischer Bilddaten in standardisierten Formaten wie DICOM verantwortlich. Diese Systeme ermöglichen es Radiologen, Bildgebungsstudien anzuzeigen, diagnostische Befunde zu erstellen und radiologische Berichte zu verfassen. Nach Durchführung der Bildanalyse können die entsprechenden Berichte und Bildreferenzen in die ePA-Akte des Patienten integriert werden.
Wenn ePA-Systeme mit PACS-Plattformen verbunden sind, können Kliniker möglicherweise Bildgebungsergebnisse in der elektronischen Karte des Patienten einsehen. Beispielsweise kann ein Arzt, der auf die Akte eines Patienten im ePA-System zugreift, diagnostische Bilder über einen eingebetteten webbasierten DICOM-Viewer anzeigen, ohne die klinische Oberfläche zu verlassen. Dies ist ein reibungsloser Arbeitsablauf ohne die Notwendigkeit, sich in verschiedene Bildgebungssysteme einzuloggen, und die Effizienz der klinischen Entscheidungsfindung wird erheblich verbessert.
Die Integration von ePA-Systemen und Bildgebungsplattformen verbessert auch die Interaktion zwischen Radiologen und überweisenden Ärzten. Sobald die Bildgebungsergebnisse mit der digitalen Akte des Patienten verbunden sind, können die Kliniker in verschiedenen Abteilungen gleichzeitig auf dieselben diagnostischen Daten zugreifen. Diese Fähigkeit erleichtert die Diskussion von Fällen über verschiedene Disziplinen hinweg, Behandlungsplanungssitzungen und Telekonferenzen mit Spezialisten in anderen medizinischen Einrichtungen.
Da Gesundheitseinrichtungen ihre Nutzung digitaler Bildgebungstechnologien ausweiten, wird die Migration von ePA-Systemen zur Integration mit einem Cloud-PACS-Bildgebungssystem von größerer Bedeutung sein. Solche Verbindungen ermöglichen es Betreuern, klinische Aufzeichnungen und diagnostische Bilddaten zu integrieren, um ein detaillierteres und umfassenderes Bild der Gesundheit eines Patienten zu erhalten. So revolutioniert Cloud-basiertes PACS die Telemedizin.
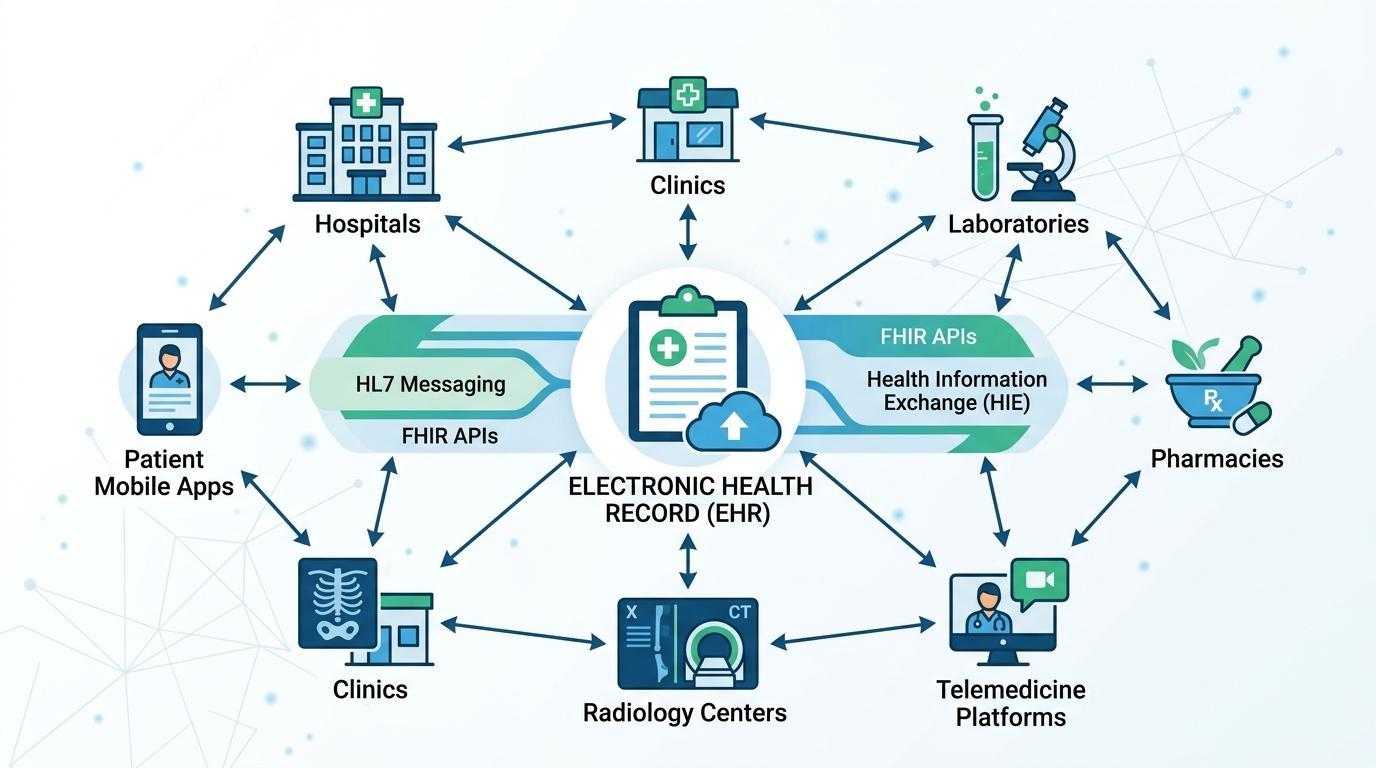
Eine der bedeutendsten Eigenschaften der modernen Systeme für elektronische Patientenakten wird als Interoperabilität bezeichnet. Die Fähigkeit, Patienteninformationen zwischen verschiedenen Systemen, Organisationen und sogar Regionen auszutauschen, wird von Gesundheitsorganisationen stark nachgefragt. Ohne Interoperabilität können wichtige Patientendaten zwischen unabhängigen Plattformen aufgeteilt und die Versorgung oberflächlich arrangiert sein.
Um dieses Dilemma zu überwinden, wurden Standards für die Gesundheitstechnologie entwickelt, um eine geordnete Kommunikation zwischen verschiedenen Gesundheitssystemen zu ermöglichen. Health Level Seven (HL7) ist eines der beliebtesten Nachrichten-Frameworks, das es Gesundheitsanwendungen ermöglicht, klinische Daten auszutauschen, einschließlich Patientenaufnahmen, Laborergebnissen und Medikamentenbestellungen.
Darüber hinaus hat sich der Standard Fast Healthcare Interoperability Resources (FHIR) zu einem aktuellen Modell des Datenaustauschs im Gesundheitswesen entwickelt. FHIR basiert auf einer webbasierten API, die es Gesundheitsanwendungen ermöglicht, strukturierte Patienteninformationen in Echtzeit auf sichere Weise auszutauschen. Diese Praxis ermöglicht es ePA-Systemen, sich effektiver in Anwendungen von Drittanbietern, Patientenportale, mobile Gesundheitssysteme und Forschungsdatenbanken zu integrieren.
ePA-Systeme können verwendet werden, um mit einer Vielzahl von Gesundheitstechnologien über Interoperabilitäts-Frameworks wie HL7 und FHIR zu kommunizieren. Dazu gehören Labor-, Apotheken-, Bildgebungs-, Versicherungs- und Telemedizinsysteme. Das Ergebnis ist ein stärker vernetztes IT-Ökosystem im Gesundheitswesen, in dem Daten nahtlos zwischen den Systemen fließen, die bei Diagnose, Behandlung und Versorgungsmanagement helfen.
Die Interoperabilität ist auch entscheidend für die überinstitutionelle Zusammenarbeit. Es gibt in der Regel viele Gesundheitsdienstleister, die Patienten behandeln, wie Krankenhäuser, Spezialkliniken und kommunale Gesundheitszentren. ePA mit Interoperabilität über diese Anbieter hinweg ermöglichen den Austausch von Patientenakten, eliminieren Testduplikationen und unterstützen die Kontinuität der Versorgung.
Mit der fortschreitenden Entwicklung der digitalen Gesundheitsinfrastruktur wird die Interoperabilität ein Schwerpunkt der Entwicklung von Gesundheitstechnologien sein. Neuere vernetzte Gesundheitsanwendungen können dank Standards wie FHIR nun effektiv, sicher und schnell mit ihren Pendants kommunizieren.
ePA-Systeme werden kontinuierlich mit neuen Technologien erweitert, die Gesundheitsorganisationen implementieren, um die Patientenergebnisse und die betriebliche Effizienz zu verbessern. Es entstehen neue Entwicklungen, die den Anwendungsbereich von ePA-Plattformen über das reine Aktenmanagement hinaus erweitern und intelligente Systeme umfassen, die aktiv die klinische Entscheidungsfindung erleichtern.
Die Integration von künstlicher Intelligenz und maschinellen Lerntechnologien in ePA-Systeme kann als einer der vielversprechendsten Ansätze in diese Richtung betrachtet werden. Klinische Entscheidungsunterstützungswerkzeuge, die auf KI basieren, können große Mengen an Patientendaten verarbeiten, Trends identifizieren, potenzielle Gesundheitsrisiken kennzeichnen und evidenzbasierte Behandlungspläne vorschlagen. Diese Fähigkeiten ermöglichen es Klinikern, bessere Entscheidungen zu treffen und die kognitive Belastung bei komplizierten Patientenfällen zu minimieren.
Ein weiterer Bereich, der durch ePA-Plattformen einen enormen Wert zeigt, ist die prädiktive Analytik. Mit Hilfe der Analyse historischer Patientendaten können Gesundheitsorganisationen Trends in Bezug auf die Krankheitsentwicklung, das Risiko einer Wiederaufnahme und die Wirksamkeit der Behandlung bestimmen. Solche Erkenntnisse können Gesundheitsdienstleister anleiten, früher zu handeln und Präventionsstrategien zu planen, die langfristig zu besseren Patientenergebnissen führen würden.
ePA-Plattformen werden auch stärker in Technologien zur Patientenbindung integriert. Geschützte Patientenportale, mobile Gesundheitslösungen und Fernüberwachungssysteme ermöglichen es den Patienten, ihre Gesundheitsakten zu verwalten, mit medizinischem Fachpersonal in Kontakt zu treten und individuelle Gesundheitsstatistiken zu überwachen. Ein so hohes Maß an Transparenz regt die Patienten an, aktiver an ihrem Gesundheitsmanagement teilzunehmen.
ePA-Systeme verändern auch die Methoden der Implementierung und Verwaltung durch den Einsatz von Cloud-Computing-Technologien. Die Gesundheitsinfrastruktur in der Cloud ermöglicht es Gesundheitsorganisationen, ihre Systeme effektiver zu skalieren, Klinikern den Fernzugriff zu ermöglichen und ihnen zu helfen, neue Gesundheitstechnologien schneller zu übernehmen. Die Flexibilität ist besonders nützlich in einer Welt, in der Telemedizin und verteilte Modelle der Gesundheitsversorgung an Dynamik gewinnen.
ePA-Plattformen werden digitale Gesundheitsökosysteme implementieren, da Gesundheitssysteme weiterhin einen modernisierten Ansatz verfolgen. Die Tatsache, dass sie Daten zusammenführen, bei der klinischen Entscheidungsfindung helfen und die Zusammenarbeit über Gesundheitsnetzwerke hinweg erleichtern können, wird entscheidend für die Zukunft der Patientenversorgung sein.
Systeme für elektronische Patientenakten haben die Art und Weise, wie Gesundheitsorganisationen Patientendaten handhaben und klinische Versorgung leisten, radikal verändert. ePA-Systeme helfen medizinischem Fachpersonal, vollständige Patienteninformationen sicher und schnell abzurufen, indem sie unzusammenhängende Papierdokumente durch zentral gelegene digitale Plattformen ersetzen.
Die Auswirkungen dieser Systeme sind in vielen Bereichen der Gesundheitsversorgung deutlich. Die klinische Entscheidungsfindung verbessert sich, die Zusammenarbeit zwischen den Behandlungsteams wird durch bessere Kommunikationswerkzeuge unterstützt, und medizinische Fehler nehmen mit automatisierten Sicherheitsmaßnahmen ab. Gleichzeitig können einheitliche Arbeitsabläufe und Analysen Gesundheitsorganisationen dabei helfen, effektiver zu arbeiten und ein proaktives Gesundheitsmanagement zu planen.
Die Interoperabilität ist auch für die Integration von ePA-Systemen mit anderen Gesundheitstechnologien unerlässlich. Patienteninformationen können zwischen Institutionen ausgetauscht und über eine standardisierte Struktur, einschließlich HL7 und FHIR, mit Bildgebungsplattformen, Laborsystemen und Telemedizindiensten verbunden werden. Solche Beziehungen schaffen ein integriertes Gesundheitsökosystem, in dem Kliniker koordiniert arbeiten können und Patienten eine koordinierte Versorgung erhalten.
Mit der fortschreitenden Entwicklung digitaler Gesundheitstechnologien werden ePA-Systeme weiterhin ein Schwerpunkt der Innovation im Gesundheitswesen bleiben. Indem sie den sicheren Datenaustausch ermöglichen, hochentwickelte Analysen unterstützen und neue Technologien wie künstliche Intelligenz einführen, werden ePA-Plattformen weiterhin die Qualität, Effizienz und Zugänglichkeit der Patientenversorgung verbessern.
Ein System für elektronische Patientenakten ist ein Online-System, in dem Gesundheitsakten von Patienten in einer zentralen Datenbank verwaltet und aufbewahrt werden. ePA-Systeme ermöglichen es Gesundheitsdienstleistern, Patientenakten, klinische Notizen, Laborergebnisse, Bildgebungsbefunde, Medikamente und Behandlungsverläufe in Echtzeit abzurufen, was die Koordination und Effektivität der Gesundheitsversorgung verbessert.
Die Patientensicherheit wird mit dem ePA-System verbessert, da es über eingebaute automatisierte Funktionen verfügt, wie z. B. Warnsysteme für Medikamentenwechselwirkungen, Allergiewarnungen und klinische Erinnerungen. Diese Merkmale können medizinischem Personal helfen, die potenziellen Risiken vor der Behandlungserbringung zu bestimmen und so die Möglichkeit vermeidbarer Fehler im Gesundheitswesen zu minimieren.
Die ePA-Systeme umfassen medizinische Bildgebungssysteme wie PACS und RIS. Die Integration ermöglicht es Klinikern, diagnostische Bildgebung und radiologische Befunde direkt in der elektronischen Akte des Patienten einzusehen. Integrierte DICOM-Viewer ermöglichen in den meisten Fällen einem Arzt den Zugriff auf Bildgebungsstudien, ohne aus der ePA-Schnittstelle herausgenommen zu werden.
Interoperabilität bezeichnet die Fähigkeit verschiedener Gesundheitssysteme, Patientendaten auszutauschen und zu interpretieren. Standards wie HL7-Nachrichtenprotokolle und FHIR-APIs ermöglichen es ePA-Systemen, mit Laborsystemen, Bildgebungsplattformen, Apothekendatenbanken und anderen Gesundheitstechnologien zu kommunizieren.
ePA-Systeme unterstützen die präventive Gesundheitsversorgung, indem sie es Klinikern ermöglichen, Gesundheitsindikatoren von Patienten im Laufe der Zeit zu verfolgen und potenzielle Risikofaktoren zu identifizieren. Automatisierte Erinnerungen für Impfungen, Vorsorgeuntersuchungen und Nachsorgetermine helfen Gesundheitsdienstleistern, präventive Versorgungsstrategien umzusetzen, die langfristig die Patientenergebnisse verbessern.