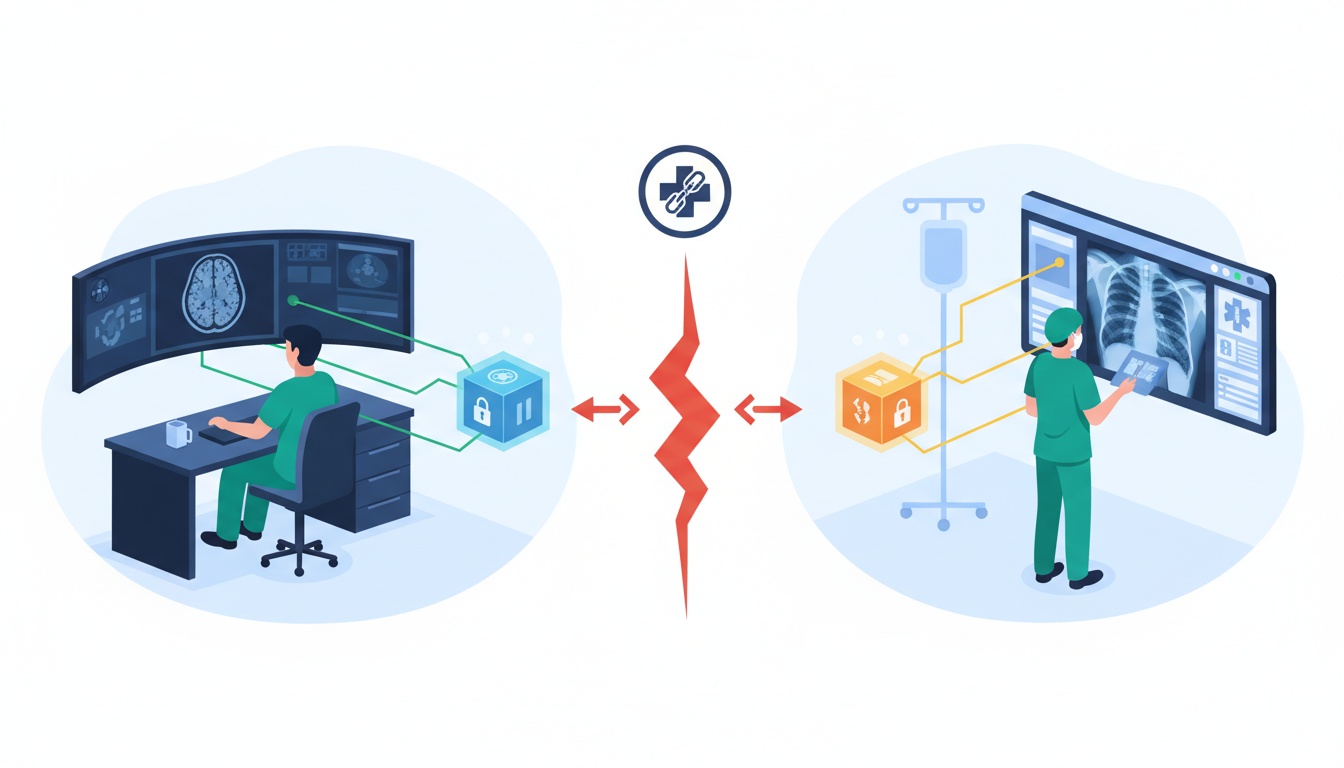
I de travle korridorer på et moderne hospital finder en radiolog en patients MR-scanning frem på en topmoderne DICOM Viewer. Et par etager oppe får en kirurg adgang til samme patients tidligere røntgenbilleder på et andet system.
Bevæbnet med banebrydende teknologi er begge læger klar til at levere exceptionel pleje. Men der er en hage: de to systemer kæmper for at kommunikere problemfrit på trods af, at de rummer den samme type data.
Dette scenario er desværre ikke en sjælden anomali, men en afspejling af en udbredt udfordring i verden af medicinsk billedbehandling: interoperabilitet.
I en æra, hvor teknologi lover grænseløs integration, kæmper det medicinske samfund ofte med virkeligheden om, at ikke alle DICOM-systemer og viewers er skabt lige – eller kompatible.
Tag med os på denne rejse, når vi navigerer i kompleksiteten ved at sikre, at forskellige DICOM-platforme taler det samme sprog og forstår hinanden perfekt.
Interoperabilitet refererer i sin kerne til evnen hos forskellige informationssystemer, enheder eller applikationer til at forbinde, kommunikere og arbejde sammen på en sammenhængende måde.
Inden for medicinsk billedbehandling betyder det, at DICOM-fremvisere, lagringssystemer og andre relaterede platforme skal kunne udveksle og fortolke delte data uden problemer.
Broen sikrer, at en patients billeddata er tilgængelige, konsistente og brugbare på tværs af forskellige platforme og institutioner.
Betydningen af interoperabilitet rækker langt ud over blot teknisk integration. For læger handler det om at have tidsmæssig adgang til omfattende patientdata, uanset hvor eller hvordan de blev erhvervet.
Dette problemfri informationsflow er afgørende for præcise diagnoser, informeret beslutningstagning og effektive behandlinger. I bund og grund påvirker interoperabilitet direkte kvaliteten og effektiviteten af patientpleje, hvilket sikrer, at sygehistorier ikke er fragmenterede, men samlede fortællinger, der guider sundhedsforløb.
DICOM-standarden (Digital Imaging and Communications in Medicine) blev introduceret i 1980'erne som svar på det voksende behov for et universelt format til medicinske billeder.
Gennem årene, i takt med at teknologier inden for medicinsk billedbehandling udviklede sig, gjorde DICOM-standarden det samme ved at udvide sit anvendelsesområde og forfine sine specifikationer. Men på trods af en standardiseret protokol har variationer i implementering og indførelsen af proprietære udvidelser fra forskellige leverandører skabt udfordringer.
Netop den standard, der var designet til at forene, har undertiden været en kilde til divergens, hvilket understreger kompleksiteten ved at opnå ægte interoperabilitet.
Ved første øjekast burde overholdelse af DICOM-standarden sikre fejlfri kommunikation mellem systemer.
Virkeligheden er dog mere indviklet. I deres søgen efter at tilbyde unikke funktioner eller optimere ydeevnen kan forskellige leverandører introducere variationer i deres DICOM-implementeringer. Disse subtile forskelle, som ofte er velmente, kan føre til kompatibilitetsproblemer.
For eksempel bliver den måde, et system indkoder eller komprimerer et billede på, måske ikke problemfrit afkodet af et andet, hvilket fører til datatab eller fejlfortolkning.
Ud over det tekniske område er organisatoriske udfordringer betydelige i forhold til interoperabilitetsproblemer. Medicinske institutioner kan operere på ældre systemer og være tilbageholdende med at opgradere på grund af omkostninger eller potentielle forstyrrelser.
Disse ældre systemer, selvom de er funktionelle, er måske ikke udstyret til at kommunikere med nyere, mere avancerede platforme.
Derudover udvikler nogle leverandører i et forsøg på at skabe en unik markedsniche proprietære udvidelser eller funktioner, der ikke er universelt understøttede. Dette skaber siloer, hvor data i et system forbliver fanget og utilgængelige for andre.
 - Created by PostDICOM.jpg)
Selv når systemer teknisk set er i stand til at kommunikere, kan der opstå datarelaterede udfordringer. Uoverensstemmelser i dataformater, variationer i metadata-tagging eller endda forskelle i, hvordan patientinformation registreres, kan hindre problemfri dataudveksling.
For eksempel matcher en CT-scanning mærket med en specifik patientidentifikator i ét system muligvis ikke den identifikator, der bruges i et andet, hvilket fører til potentielle uoverensstemmelser eller dataduplikering.
Selvom de kan virke mindre, kan disse uoverensstemmelser have betydelige implikationer, især når præcise patientdata er altafgørende for diagnostik og behandlinger.
Den potentielle forsinkelse i patientpleje er den mest umiddelbare og bekymrende konsekvens af begrænset interoperabilitet. Når læger ikke kan få adgang til eller integrere væsentlige billeddata hurtigt, kan det forsinke diagnose, behandlingsplanlægning eller kirurgiske indgreb.
I kritiske situationer, hvor tiden er knap, kan sådanne forsinkelser have alvorlige konsekvenser. Desuden kan manuel overførsel eller konvertering af data introducere fejl, hvilket yderligere komplicerer patientplejeprocessen.
Ud over de kliniske implikationer medfører begrænset interoperabilitet betydelige økonomiske omkostninger. Institutioner kan investere i yderligere software eller hardware for at bygge bro over kompatibilitetshuller.
Selvom det virker ligetil, kræver manuelle dataoverførsler eller konverteringer tid og ressourcer, hvilket fører til øgede driftsomkostninger.
Ydermere kan datauoverensstemmelser eller fejl, der opstår som følge af interoperabilitetsproblemer, føre til faktureringsunøjagtigheder, afvisning af krav eller potentielle juridiske konsekvenser.
I hjertet af lægebehandling ligger løftet om ikke at gøre skade. Begrænset interoperabilitet kan dog utilsigtet introducere risici for patientsikkerheden. Fejljusterede eller uoverensstemmende data kan føre til forkerte diagnoser eller upassende behandlinger.
Derudover er integriteten af medicinske data altafgørende. Med interoperabilitetsudfordringer er datakorruption, tab eller uautoriseret adgang risikabelt under overførsler eller konverteringer.
En presserende bekymring er at sikre, at patientdata forbliver nøjagtige, fuldstændige og sikre midt i disse udfordringer.
En af de mest grundlæggende løsninger til at håndtere interoperabilitetsudfordringer er streng overholdelse af standardiserede protokoller. Mange tekniske kompatibilitetsproblemer kan afbødes ved at sikre, at DICOM-implementeringer stemmer overens med universelt accepterede standarder.
Regelmæssige audits, valideringer og overensstemmelsestest kan sikre, at systemer forbliver compliant og interoperable. Institutioner og leverandører skal prioritere og kæmpe for disse standarder og anerkende dem som grundlaget for problemfri kommunikation.
Fremkomsten af Vendor-Neutral Archives (VNA'er) og universelle viewers tilbyder en lovende løsning på interoperabilitetsproblemer. VNA'er giver medicinske institutioner mulighed for at gemme billeddata i et standardiseret format, uanset kilde eller system.
Denne centralisering sikrer, at data forbliver tilgængelige og konsistente på tværs af platforme. Universelle viewers supplerer VNA'er ved at give en ensartet visningsoplevelse, uanset den underliggende datakilde eller format.
Sammen nedbryder VNA'er og universelle viewers proprietære barrierer og fremmer et mere integreret og samarbejdsorienteret billedbehandlingsmiljø.
Interoperabilitet er ikke kun en teknisk udfordring; det er en kollektiv udfordring. Industrikonsortier, open source-initiativer og globale standardiseringsdrev er afgørende for at løse interoperabilitetsproblemer.
Ved at fremme samarbejde mellem leverandører, medicinske institutioner og fagfolk arbejder disse kollektive indsatser mod at skabe universelt accepterede standarder, bedste praksis og løsninger.
Deling af viden, erfaringer og udfordringer inden for disse samarbejdsplatforme fremskynder rejsen mod ægte interoperabilitet.
Over hele kloden har mange institutioner med succes navigeret i interoperabilitetsudfordringer og tilbudt værdifuld indsigt og læring.
For eksempel implementerede et multihospital-netværk i Skandinavien en samlet VNA, hvilket strømlinede dataadgang på tværs af faciliteter og forbedrede kontinuiteten i patientplejen.
En anden succeshistorie kommer fra en radiologiklinik i Nordamerika, der indførte en universel viewer, hvilket forenklede arbejdsgange og reducerede uddannelsesbehov. Disse implementeringer i den virkelige verden understreger de håndgribelige fordele ved at prioritere interoperabilitet og tilbyder en køreplan, som andre kan følge.
Den indviklede dans af DICOM-systemer med deres utal af viewers, platforme og dataformater tegner et billede af et medicinsk billedbehandlingslandskab rigt på potentiale, men alligevel fyldt med udfordringer.
Efterhånden som vi har rejst gennem kompleksiteten af interoperabilitet, er det tydeligt, at problemfri kommunikation er mere end en teknisk ambition; det er en hjørnesten i optimal patientpleje, effektive arbejdsgange og økonomisk fornuft.
Mens vejen til ægte interoperabilitet er brolagt med forhindringer, skinner de forenede kræfter af standardiserede protokoller, innovative løsninger og kollektiv handling som et fyrtårn af håb.
Når vi står ved denne skillevej, er én ting klar: fremtiden for DICOM, drevet af samarbejde og innovation, lover en harmonisk symfoni, hvor hvert system, hver viewer og hvert datapunkt spiller perfekt sammen.
|
Cloud PACS og Online DICOM ViewerUpload DICOM-billeder og kliniske dokumenter til PostDICOM-servere. Gem, se, samarbejd og del dine medicinske billedfiler. |