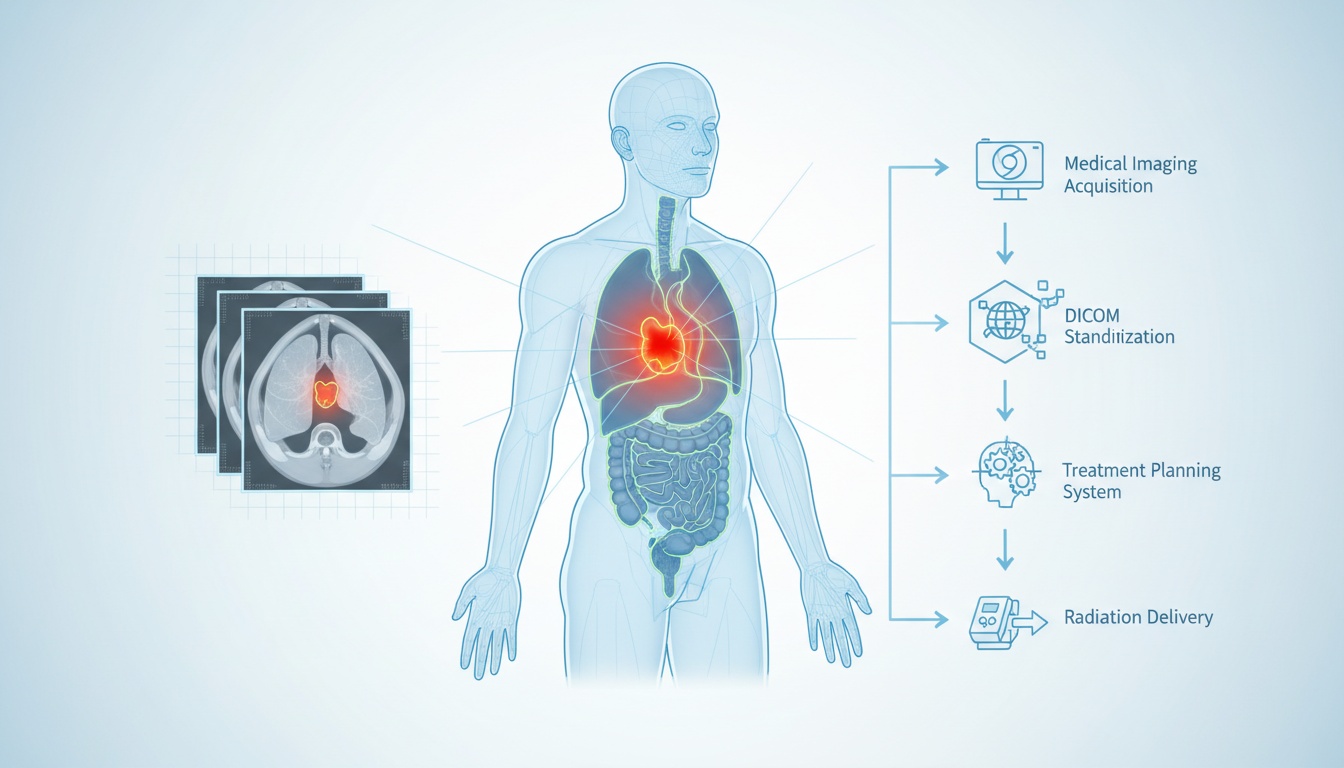
Strålebehandling er et af de mest effektive værktøjer i kampen mod kræft. Den afhænger af præcis levering af højenergistråling for at skrumpe eller ødelægge tumorer, samtidig med at det omkringliggende sunde væv skånes. Men nøgleordet her er præcision. Uden knivskarp nøjagtighed risikerer strålebehandling at skade vitale strukturer eller fejle i at ramme ondartede celler effektivt. Det niveau af præcision sker ikke ved et tilfælde – det begynder med billeddannelse.
Medicinsk billeddannelse er rygraden i planlægningen af strålebehandling. Det gør det muligt for strålingsonkologer og medicinske fysikere at visualisere tumoren, de omkringliggende organer og vævstætheder for at skræddersy en unik behandlingsplan til hver enkelt patient. Det er her, DICOM (Digital Imaging and Communications in Medicine) kommer ind i billedet. DICOM-billeder standardiserer, hvordan scanninger optages, gemmes, overføres og vises, hvilket sikrer konsistens på tværs af enheder og systemer.
I denne artikel vil vi forklare, hvordan billeddannelse understøtter planlægning af radioterapi, hvordan DICOM-billeder fungerer i denne sammenhæng, og hvordan strålingskortlægning sikrer sikker og effektiv behandling. Uanset om du er studerende, sundhedsprofessionel eller udforsker radiologiplatforme, vil du få en dybere forståelse af, hvordan billeder af strålebehandling omsættes til vellykkede resultater.
Billeddannelsesprocessen er grundlæggende for radioterapi. Før nogen stråler rettes mod kroppen, skal klinikere lokalisere tumoren og identificere nærliggende sundt væv, der har brug for beskyttelse. Dette gøres gennem en simulationssession, typisk involverende en CT-scanning, som skaber en detaljeret 3D-model af patientens anatomi.
CT-scanninger betragtes som guldstandarden for planlægning af strålebehandling på grund af deres fremragende rumlige opløsning og evne til at kvantificere vævstæthed. MR bruges ofte sammen med CT for bedre visualisering af blødt væv, især i tilfælde med hjerne, rygmarv eller bækken. PET-scanninger kan også inddrages for at fremhæve metabolisk aktive regioner i en tumor, hvilket giver yderligere indsigt i tumorens biologi.
Disse billeddannelsesmodaliteter genererer tværsnit af kroppen, som, når de samles, danner et omfattende anatomisk kort. Disse kort hjælper klinikere med at identificere Bruttotumorvolumen (GTV), Klinisk Målvolumen (CTV) og Planlagt Målvolumen (PTV), som hver især repræsenterer en afgørende komponent i definitionen af, hvor og hvordan strålingen skal leveres.
Når patienter leder efter billeder af strålebehandling, vil de ofte gerne forstå, hvordan maskinerne ser ud, eller hvad processen indebærer. Men de mere kritiske billeder er dem, der tages internt – de diagnostiske og planlægningsmæssige scanninger, der muliggør præcis og sikker behandling.
DICOM er et universelt format, der bruges til at håndtere, gemme, udskrive og overføre information i medicinsk billeddannelse. Det omfatter både et filformat og en kommunikationsprotokol. DICOM blev introduceret i begyndelsen af 1990'erne og er blevet industristandarden for radiologisk billeddannelse og er bredt anvendt på hospitaler og klinikker verden over.
I forbindelse med strålebehandling går DICOM ud over blot at gemme CT- eller MR-billeder. Det inkluderer specialiserede udvidelser kendt som DICOM RT-objekter. Disse inkluderer:
• Rtstruct: Definerer struktursættene, såsom tumorer og risikoorganer.
• Rtplan: Indeholder de tekniske detaljer om, hvordan strålingen vil blive leveret.
• Rtdose: Indeholder den beregnede dosisfordeling over behandlingsområdet.
• Rtimage: Indfanger verifikationsbilleder taget under behandlingen.
DICOM-billeder tillader flere systemer – scannere, behandlingsplanlægningssoftware og strålebehandlingsmaskiner – at kommunikere problemfrit. En scanning taget på en CT-maskine kan overføres til planlægningssoftware, hvor konturer tegnes, dosisberegninger udføres, og den endelige plan eksporteres til en lineær accelerator for levering.
Disse billeder og relaterede metadata sikrer, at patienten modtager den korrekte dosis i det korrekte område med millimeters nøjagtighed. De giver også mulighed for arkivering og gennemgang af behandlingsdata, hvilket er afgørende for kvalitetssikring og langsigtet opfølgning.
Planlægningsprocessen for strålebehandling er en højt koordineret rækkefølge af trin, der involverer radiologer, strålingsonkologer, medicinske fysikere og dosimetrister. Det begynder med simuleringsfasen. I denne fase placeres patienten nøjagtigt, som de vil være under den faktiske behandling, og immobiliseringsudstyr kan bruges til at sikre reproducerbarhed. En CT-scanning udføres derefter i denne opsætning.
Når scanningen er erhvervet, gemmes den i DICOM-format og importeres til behandlingsplanlægningssoftwaren. Her identificerer og optegner det medicinske team tumoren og tilstødende risikoorganer. Dette trin er kendt som konturering, og det er kritisk vigtigt. Selv få millimeter ved siden af kan betyde forskellen mellem at ramme tumoren effektivt eller beskadige sundt væv.
Når strukturerne er defineret, begynder den medicinske fysiker eller dosimetrist dosisplanlægningen. Målet er at maksimere strålingsdosis til tumoren, samtidig med at eksponeringen af normalt væv minimeres. Avancerede algoritmer beregner den optimale placering af strålebundter for at opnå denne balance. Disse parametre gemmes derefter som en DICOM RTPLAN.
Den beregnede dosisfordeling gemmes som en DICOM RTDOSE-fil, som giver et 3D-kort, der viser, hvordan strålingen vil blive aflejret gennem kroppen. Strålingsonkologen gennemgår og godkender denne information, før den sendes til behandlingsmaskinen.
DICOM RTIMAGE-filer kan genereres under den faktiske behandling for at verificere patientens positionering og sikre, at strålingen leveres som planlagt. Dette verifikationstrin er afgørende for at opretholde behandlingsnøjagtigheden over flere sessioner.
Strålingskortlægning refererer til visualiseringen af, hvordan strålingsdosis fordeles i patientens krop. Dette er kritisk for at sikre, at den foreskrevne dosis når tumoren, mens eksponeringen af det omkringliggende væv begrænses.
Behandlingsplanlægningssystemer kan simulere, hvordan stråling vil opføre sig, når den passerer gennem forskellige væv, ved hjælp af data fra CT- og MR-scanninger. Disse simuleringer tager højde for strålebundtets fysiske egenskaber og patientens anatomi.
Resultatet er en 3D-dosisfordeling, der ofte visualiseres gennem farvekodede isodoselinjer. Disse linjer repræsenterer områder, der modtager specifikke procenter af den foreskrevne dosis. For eksempel bør 100% isodoselinjen ideelt set omslutte tumorvolumenet, mens lavere procenter kan sprede sig til tilstødende områder.
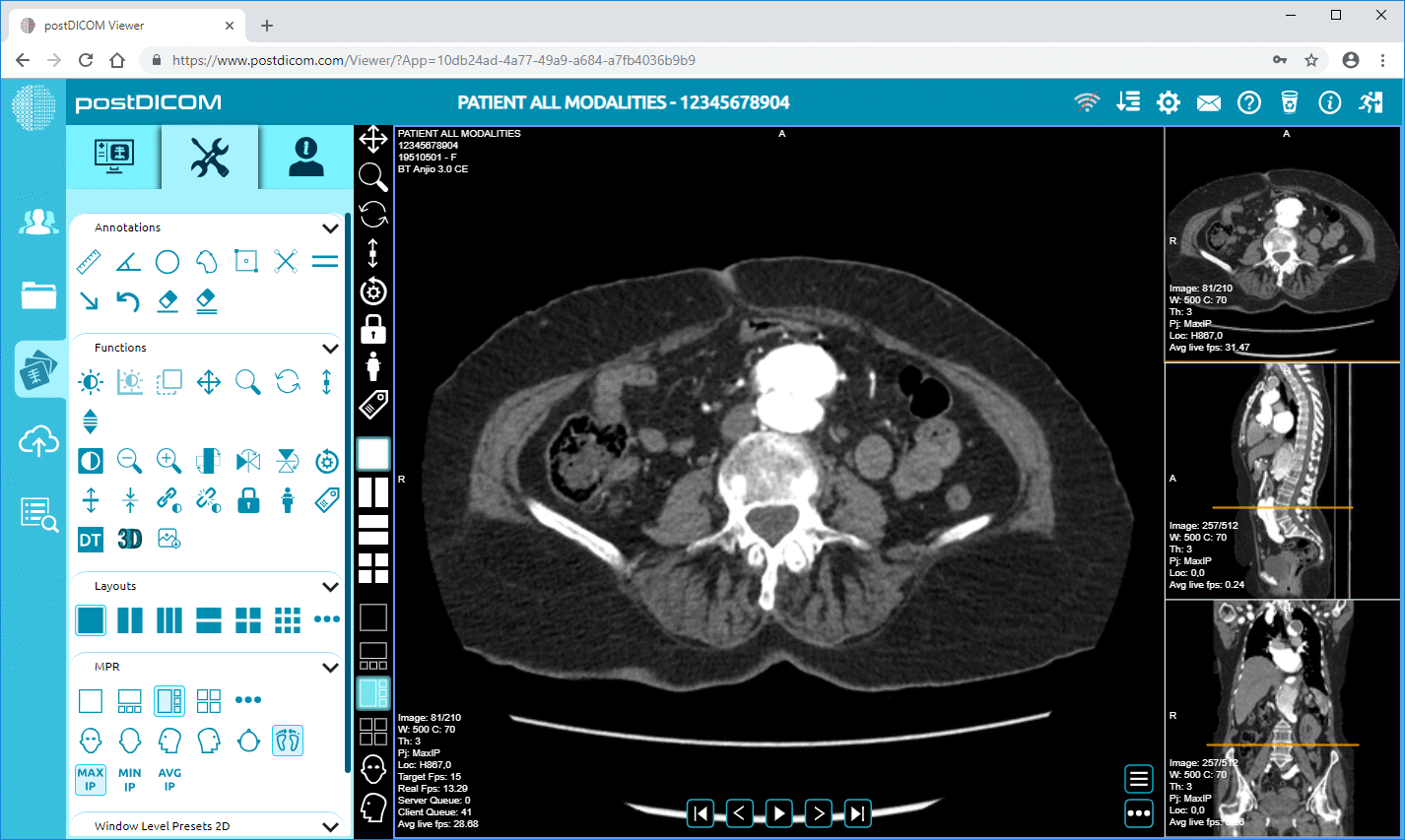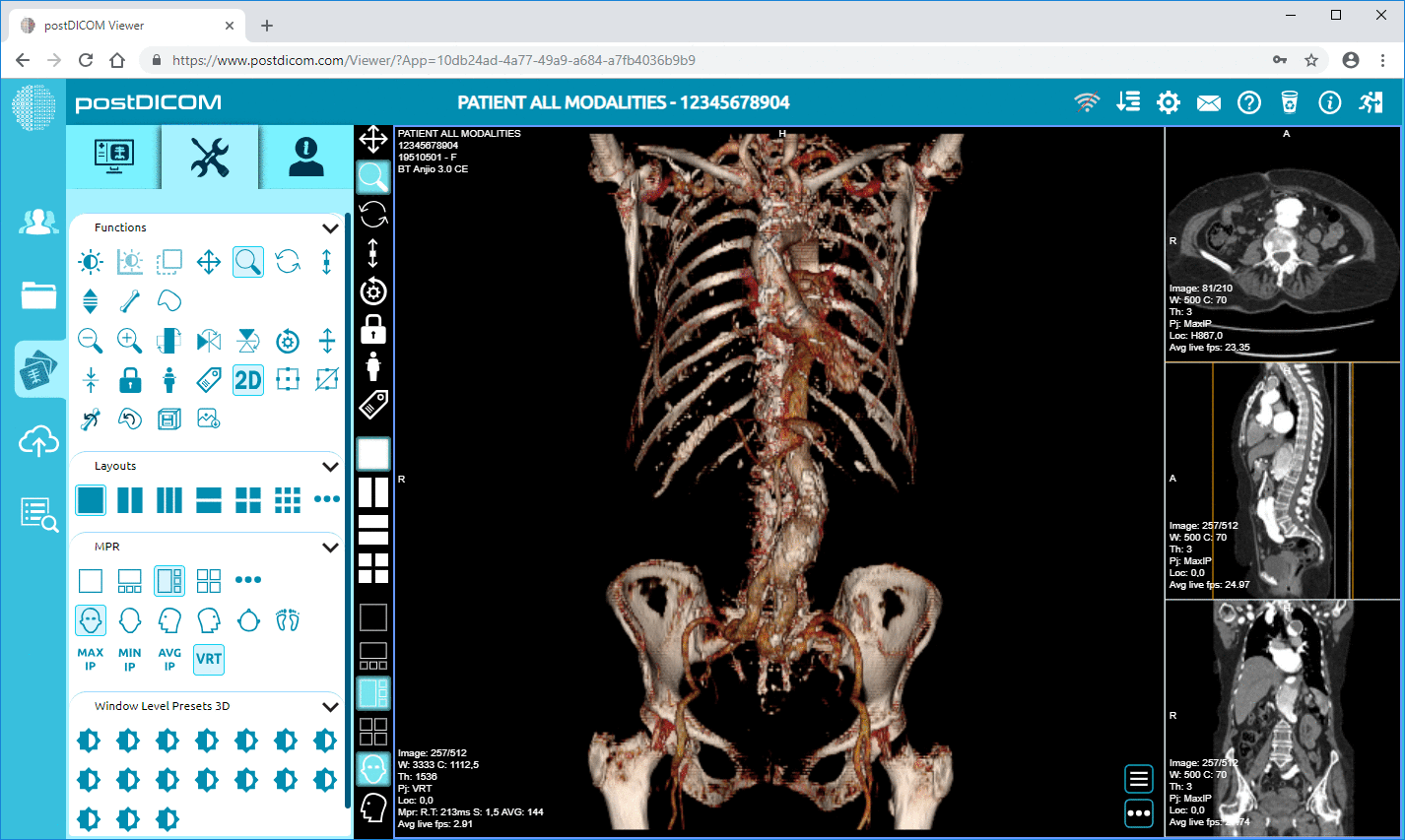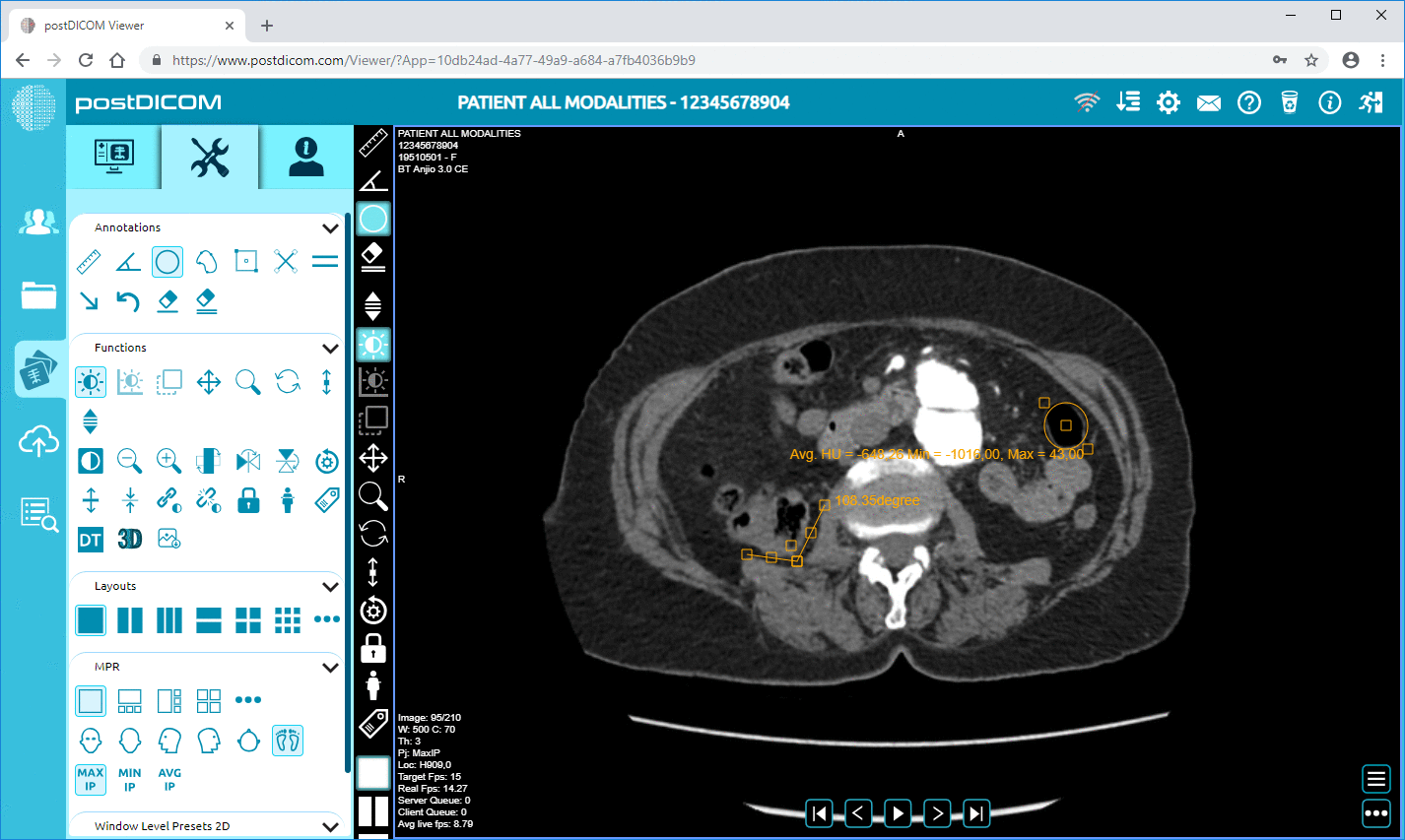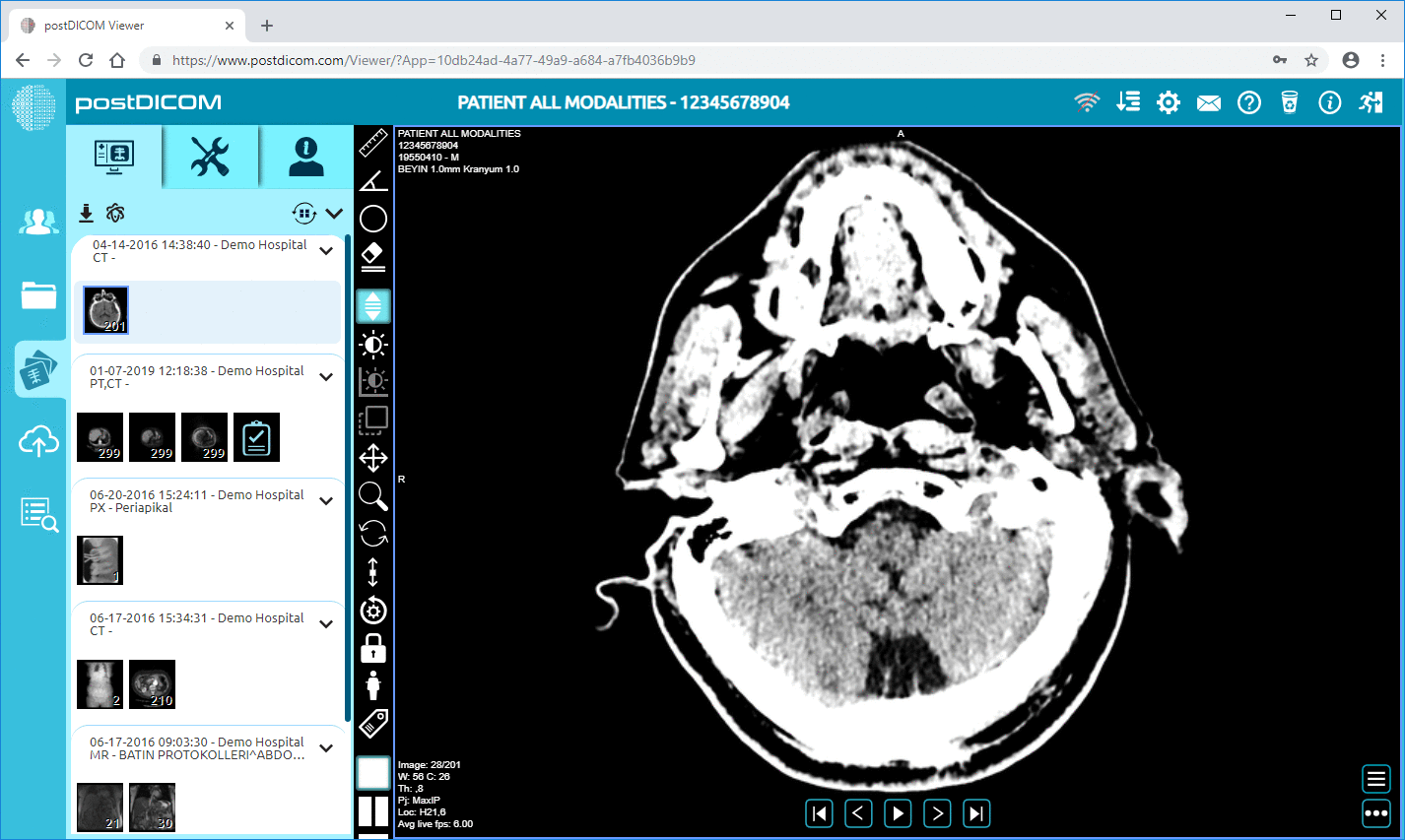
DICOM RTDOSE-filer indeholder denne kortlægningsinformation. Når de ses i en DICOM-fremviser som PostDICOM, kan klinikere undersøge hvert tværsnit, rotere modellen og evaluere dosisdækningen fra flere vinkler. Dette sikrer, at behandlingsplanen opfylder de kliniske mål, før den udføres.
Billeder af strålebehandling fokuserer ofte på maskiner eller behandlingsrum, men strålingskortlægning tilbyder et mere dybdegående billede – et der viser de usynlige linjer, der guider livreddende behandling.
 - Created by PostDICOM.jpg)
Brugen af DICOM i strålebehandling medfører adskillige fordele, der direkte påvirker patientsikkerhed, behandlingseffektivitet og operationel effektivitet.
Først og fremmest sikrer DICOM interoperabilitet. Uanset hvilken scanner der bruges, eller hvilken planlægningssoftware der implementeres, kan data flyde problemfrit, så længe alle systemer understøtter DICOM. Dette gør det muligt for institutioner at blande og matche udstyr uden at gå på kompromis med arbejdsgangens integritet.
For det andet muliggør DICOM standardiseret dokumentation og lagring. Behandlingsplaner, billeder og dosiskort kan arkiveres til fremtidig reference, hvilket giver klinikere mulighed for at gennemgå og sammenligne tidligere terapier, hvis kræften vender tilbage. Disse historiske data er uvurderlige i langsigtet kræftbehandling.
Desuden muliggør DICOM-baserede systemer fjernsamarbejde. En radiolog i én by kan konturere strukturer, mens en fysiker i en anden kan planlægge dosis, alt sammen ved hjælp af delte DICOM-filer. Dette er især fordelagtigt i multidisciplinære tumorkonferencer og sundhedsmiljøer med begrænset ekspertise på stedet.
Platforme som PostDICOM tager disse fordele videre ved at tilbyde cloud-baseret DICOM-visning og samarbejdsværktøjer. Med PostDICOM kan sundhedsteams uploade, vise, annotere og dele strålebehandlingsfiler i realtid. Dette betyder hurtigere ekspeditionstider, færre fejl og en mere strømlinet patientbehandlingsproces.
Strålebehandling er en kraftfuld behandlingsform, men dens succes afhænger af nøjagtighed og omhyggelig planlægning. Fra den indledende CT- eller MR-scanning til de komplekse algoritmer, der definerer dosislevering, afhænger hvert trin af præcise billeddannelsesdata. DICOM gør denne præcision mulig. Det forbinder maskiner, fagfolk og arbejdsgange i et sammenhængende system, der prioriterer patientsikkerhed og behandlingseffektivitet.
At forstå, hvordan strålingsplanlægning fungerer med DICOM-billeder, er essentielt for alle, der er involveret i onkologi eller radiologi. Det afmystificerer det arbejde, der foregår bag kulisserne, som omdanner abstrakte scanninger til handlingsrettede behandlingsplaner.
Uanset om du er en professionel, der udforsker avancerede værktøjer, eller en institution, der søger en bedre måde at håndtere medicinsk billeddannelse på, tilbyder PostDICOM en robust løsning. Prøv en gratis prøveperiode på PostDICOM i dag og oplev fremtiden for cloud-baseret billeddannelse og planlægning af strålebehandling.
|
Cloud PACS og online DICOM-fremviserUpload DICOM-billeder og kliniske dokumenter til PostDICOM-servere. Gem, vis, samarbejd og del dine medicinske billedfiler. |