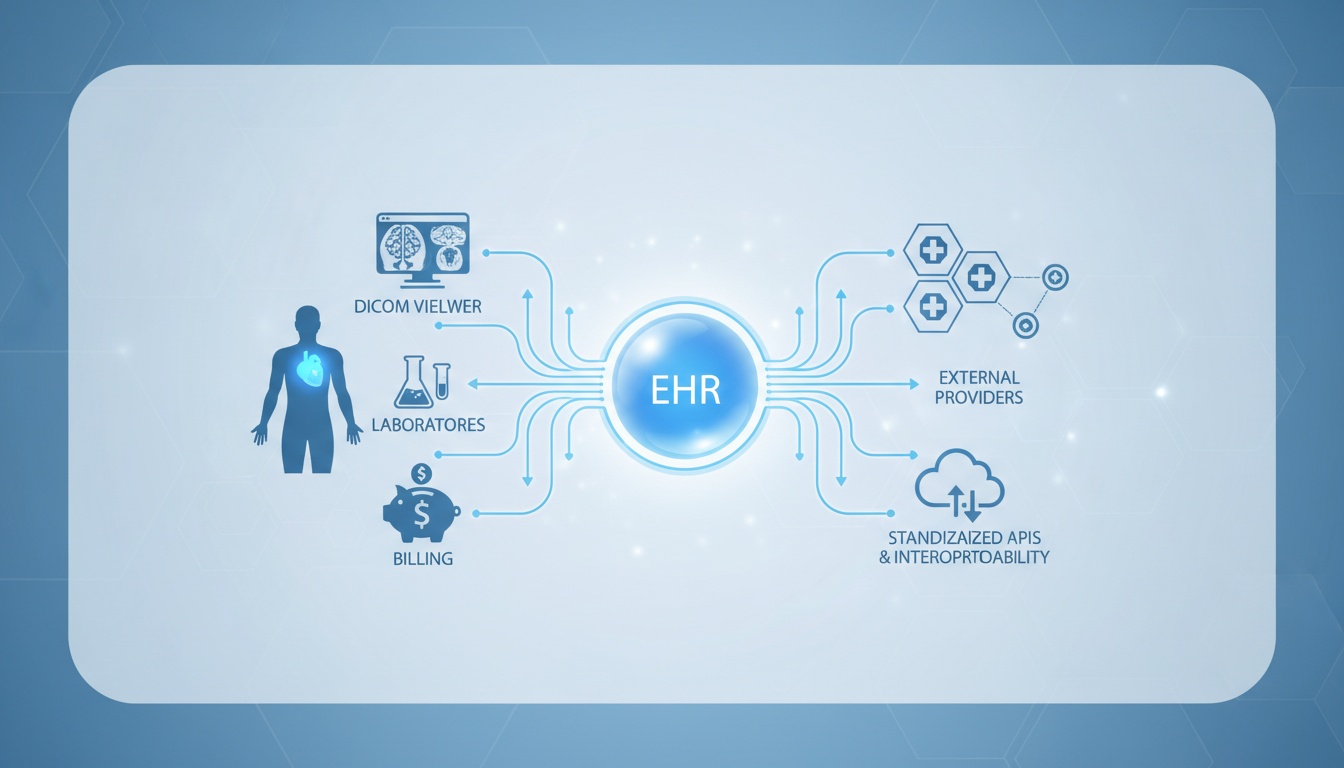
Brugen af elektroniske patientjournaler (EPJ-systemer) er ikke længere en luksus i den moderne sundhedspleje. De udgør rygraden i den operationelle succes for klinisk dokumentation, patientkoordinering, fakturering, compliance og i stigende grad interoperabilitet. De fleste debatter om EPJ handler om fordele og ulemper, men der er behov for en mere strategisk analyse af, hvordan en EPJ kan integreres med andre kliniske teknologier ved hjælp af standardiserede API'er og interoperabilitetsstrukturer.
EPJ-systemet er ikke bare et værktøj til dokumentationseffektivitet, men har et enormt potentiale for at blive delt, fortolket og synkroniseret med andre billedsystemer, laboratorier, faktureringssteder og eksterne udbydere; dette er en af de mest reelle værdier i en digital strategi inden for sundhedssektoren, når man ser på det langsigtede perspektiv.
Denne artikel fokuserer på de operationelle fordele og ulemper ved EPJ-systemer - og diskuterer vigtigheden af sådanne interoperabilitetsstandarder som HL7, FHIR og DICOM for at muliggøre en bæredygtig it-arkitektur i sundhedsvæsenet.
• EPJ-systemer forbedrer dokumentationseffektivitet, tilgængelighed af patientdata og klinisk koordinering, men implementeringsomkostninger og desorientering i arbejdsgange er væsentlige problemer.
• Interoperabilitetskapacitet er vigtigere for den langsigtede værdi af en EPJ end dokumentationsfunktioner alene.
• Integrationsfejl skyldes normalt leverandørbinding (vendor lock-in) og begrænset adgang til API'en.
• HL7, FHIR og DICOM er blandt de standarder, der afgør, om en EPJ effektivt kan bruges til at udveksle strukturerede kliniske data og billeddata.
• Den nuværende sundhedsinfrastruktur bevæger sig mod API-integration frem for traditionelle interface-motorer.
• De EPJ-praksisser, der udføres for at evaluere EPJ-platforme, bør bestemme integrativ parathed og brugervenlighed såvel som omkostninger.
Et EPJ-system er en elektronisk platform udviklet til at gemme og administrere patientoplysninger i plejemiljøet. I modsætning til traditionelle EMR'er (Electronic Medical Records), som normalt er begrænset til journaler hos en enkelt udbyder, er EPJ-systemer designet til at hjælpe med at dele data på tværs af organisationer.
Funktionelle moduler består typisk af:
• Klinisk dokumentation
• Ordreafgivelse (CPOE)
• Håndtering af laboratorie- og billeddiagnostiske resultater.
• E-recept (Eprescribing)
• Integration af fakturering og omsætningscyklus.
• Patientportaler
• Rapportering og analyse
Teknisk set er avancerede EPJ-enheder centraliserede datalagre, der er tilgængelige via API'er og meddelelsesstandarder. Om EPJ'en gemmer data effektivt eller ej er ikke spørgsmålet om arkitektur - det handler om, hvorvidt disse data kan overføres på tværs af systemerne på en problemfri, struktureret og standardiseret måde.
Elektroniske journaler minimerer brugen af papirsystemer og gør det muligt for udbydere at få patienthistorik, diagnostiske resultater og tidligere konsultationer øjeblikkeligt. Dette hjælper med at eliminere overlapning af test og letter klinisk vurdering.
Integrerede journaler, elektroniske recepter og fakturering vil minimere arbejdsbyrden og administrative omkostninger. Dokumenteret kode er også bedre til at øge nøjagtigheden.
Moderne EPJ'er organiserer patientdata i computerlæsbare formater. Dette muliggør:
• Kvalitetsrapportering
• Klinisk analyse
• Udveksling af folkesundhedsdata
• AI-assisteret diagnostik
Strukturerede data vil være eksponentielt værdifulde for interoperabilitet med andre systemer.
Adgangskontrol, kryptering og revisionsspor muliggør overholdelse af lovgivning og mindsker juridisk risiko. Velopsatte EPJ-systemer øger ansvarlighed og sporbarhed.
EPJ-adoption er forbundet med målbare udfordringer, selvom fordelene er tydelige.
Omkostningerne ved implementering vil bestå af:
• Licensgebyrer
• Hardwareopgraderinger
• Træningsprogrammer
• Redesign af arbejdsgange
• Løbende it-vedligeholdelse
Integrationsomkostninger - især når det gælder billedsystemer eller tredjepartssoftware - kan være højere end oprindeligt anslået.
I implementeringsfaserne har produktiviteten tendens til at falde. Medarbejdere skal også uddannes, og modstand mod forandring kan påvirke moral og produktivitet.
Andre EPJ-leverandører er lukkede økosystem-leverandører, der ikke tillader fleksibiliteten ved ekstern integration. Langsigtet skalerbarhed kan begrænses af en proprietær API eller mangel på interoperabilitetsramme.
Processen med at skifte fra ældre systemer kan omfatte:
• Udfordringer med datamapping
• Struktureret konsistens går tabt.
• Risiko for nedetid
• Valideringskrav
Disse vanskeligheder understreger vigtigheden af at overveje interoperabilitetskapacitet, når det gælder valg af leverandør.
Interoperabilitet definerer, hvordan en EPJ kan bruges som en netværksbaseret enhed.
1. Grundlæggende interoperabilitet: Basis dataoverførsel, ikke fortolket.
2. Strukturel interoperabilitet: Data i et standardiseret format for at bevare struktur (f.eks. HL7-meddelelser).
3. Semantisk interoperabilitet: Systemer forstår de udvekslede data (f.eks. standardiseret terminologi).
Den virkelige effektivitet i sundhedsvæsenet indebærer alle tre niveauer.
Meddelelsesprotokol, der er udbredt til overførsel af kliniske data, såsom indlæggelse, udskrivelse og ordrer, mellem systemer.
En open-source, REST-baseret API-standard rettet mod webvenlig integration i sundhedsvæsenet. Ved hjælp af FHIR-standardiserede ressourcer (såsom):
• Patient
• Observation
• Diagnosticreport (Diagnostisk rapport)
• Imagingstudy (Billedundersøgelse)
FHIR understøtter kompleks integration langt bedre end ældre HL7-meddelelser.
DICOM styrer udvekslingen af medicinsk billedinformation. DICOMweb muliggør webadgang og integration af billedfunktioner i EPJ'er ved at udvide DICOM mod RESTful API'er.
Billedintegration er en af de mest komplicerede interoperabilitetssituationer i sundheds-it.
 - Created by PostDICOM.png)
1. I EPJ'en opretter en læge en billeddiagnostisk henvisning.
2. Ordren sendes til billedsystemet via HL7.
3. PACS-billedundersøgelse udføres og vedligeholdes.
4. Radiologirapporten sendes tilbage via FHIR Diagnosticreport-ressourcen.
5. Imagingstudy-ressourcen forbindes med DICOMweb-fremviseren i EPJ'en.
Klinisk dokumentation og billedfortolkning integreres i denne arbejdsgang.
| Funktion | Ældre HL7 Interface | FHIR API Integration |
| Realtidsadgang | Begrænset | Ja |
| Web-native arkitektur | Nej | Ja |
| Skalerbarhed | Moderat | Høj |
| Cloud-kompatibilitet | Begrænset | Høj |
| Indlejring af tredjeparts-apps | Sjælden | Understøttet |
Moderne sundhedssystemer prioriterer i stigende grad API-drevne arkitekturer for skalerbarhed og fleksibilitet.
Interoperabilitet reducerer ikke sikkerheden - det muliggør stærkere administration.
Nye integrationsmodeller inkluderer:
• OAuth2-godkendelse
• SMART-on-FHIR autorisationslag.
• TLS-kryptering
• Rollebaseret adgangskontrol (RBAC)
• Omfattende revisionsspor (Audit Logs)
Sikkerhedskonceptet skal designes sammen med interoperabilitet i stedet for at blive behandlet som et sekundært koncept.
Sundhedsorganisationer bør spørge leverandører:
• Har systemet en komplet FHIR API?
• Understøtter det billedintegration med DICOMweb?
• Indlejring af sikre tredjepartsapplikationer?
• Hvad er grænserne for API-hastighed (Rate Limits)?
• Hvordan foregår afstemning af patientidentitet?
• Har det offentligt tilgængelig dokumentation?
Sådanne spørgsmål adskiller en skalerbar struktur fra en lukket struktur.
PostDICOMs arkitektur forventes at fungere i interoperable miljøer. Den faciliterer:
• Uafbrudt adgang til billedundersøgelser i EPJ'er.
• Integration af rapporter i strukturen.
• Interoperabilitet i kontinuitet af arbejdsgange.
• Fleksibilitet i neutral implementering hos leverandører.
I stedet for at erstatte EPJ-systemer forbedrer interoperabel billedinfrastruktur den kliniske værdi af EPJ-systemer.
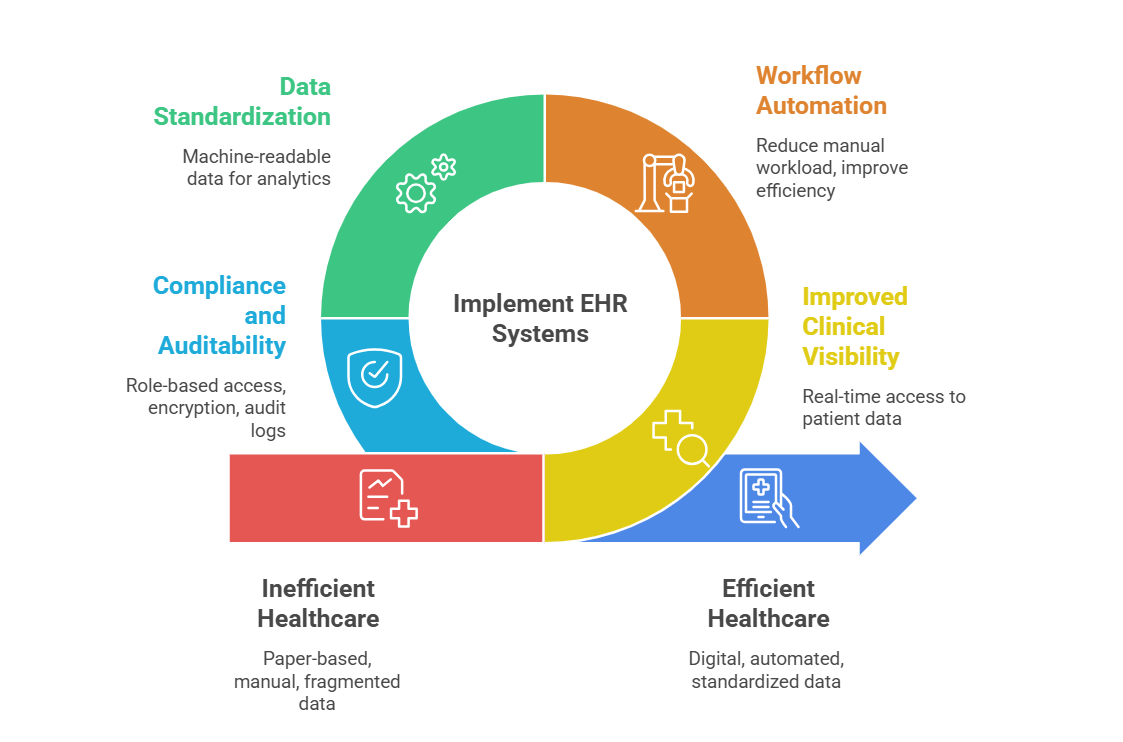
EPJ-systemerne præsenterer betydelige kliniske og operationelle fordele. Men deres langsigtede værdi er ikke baseret på dokumentationsfunktioner, men på integrationsevne.
Sundhedsorganisationer, der overvejer EPJ-systemer, skal fokusere på interoperabilitet, API-muligheder og overholdelse af standarder for at opnå bæredygtig ekspansion, forbedret plejekoordinering og en infrastruktur, der er i stand til at understøtte administrativ vækst.
En digital silo er en EPJ, der ikke kan integreres tæt. En interoperabel EPJ er en strategisk ressource.
1) Hvad er den største ulempe ved EPJ-systemer?
De samlede ejeromkostninger, ikke nødvendigvis licenser, men implementering, træning, forstyrrelse af arbejdsgange, opgraderinger og vedligeholdelse af it-faciliteten, er ofte den største ulempe. Praksisser har tendens til at undervurdere omkostningerne ved integration og datamigrering, især når EPJ'en skal forbindes til billeddiagnostik, laboratorier og faktureringssystemer.
2) Hvorfor er interoperabilitet vigtig i EPJ-systemer?
Det er på grund af interoperabilitet, at en EPJ ikke bliver til en datasilo. Ved at have systemer, der kan dele data pålideligt, vil klinikere have større adgang til komplet patienthistorik på tværs af udbydere, afdelinger og værktøjer (inklusive billeddiagnostik). Dette forbedrer koordinering, minimerer overflødige tests og hjælper med kontinuitet i plejen.
3) Hvad forårsager interoperabilitetsproblemer mellem EPJ-systemer?
De typiske årsager er leverandørspecifikke datamodeller, manglende API-dækning, ufuldstændig dækning af standarder, inkonsekvent kodning af terminologi og dårlig system-til-system identitetsmatchning. Selvom det er muligt at dele data, forstås de muligvis ikke pålideligt, medmindre de er semantisk interoperable.
4) Hvordan integreres EPJ-systemer med PACS og medicinske billedplatforme?
Integration af kombinationen af bestillings- og resultatarbejdsgange med billedadgang omtales normalt som integration. Ordrer kan videresendes via meddelelser (f.eks. HL7), og formel klinisk information kan deles via API'er (f.eks. FHIR). Adgang til billeder kan gives som en indlejret fremviser og billedgrænsefladeprotokol (f.eks. DICOM/DICOMweb), afhængigt af platformen.
5) Er FHIR påkrævet for EPJ-integration?
FHIR er ikke længere universelt obligatorisk, men det er blevet en meget populær standard for integration i sundhedsvæsenet på grund af dens web-native, API-først natur. Gode FHIR-integrationsstøttesystemer har tendens til at være lettere at bygge, vedligeholde og skalere end ældre, grænsefladetunge systemer var.
6) Hvad bør en praksis kontrollere før valg af en EPJ for at undgå integrationsproblemer?
De vigtige tjek her er, om leverandøren overholder relevante interoperabilitetsstandarder, om de tilbyder brugbar API-dokumentation, om de tilbyder stabil versionering og hastighedsbegrænsninger, om de leverer sikker autorisation (hvor relevant: OAuth2/SMART-mønstre) og evnen til at integrere med billeddiagnostiske arbejdsgange på en måde, så klinikere ikke behøver at skifte system for at få adgang til undersøgelser og rapporter.
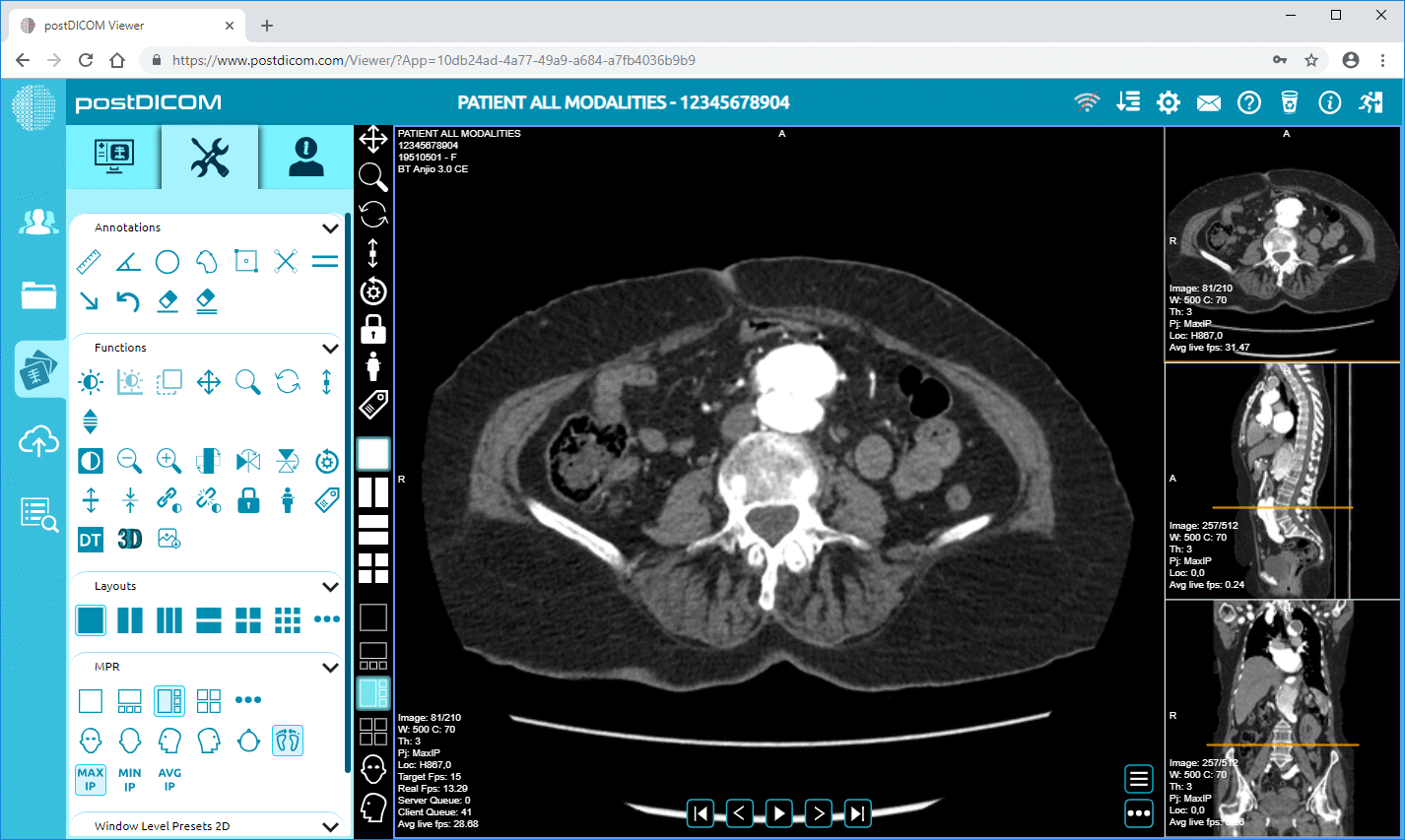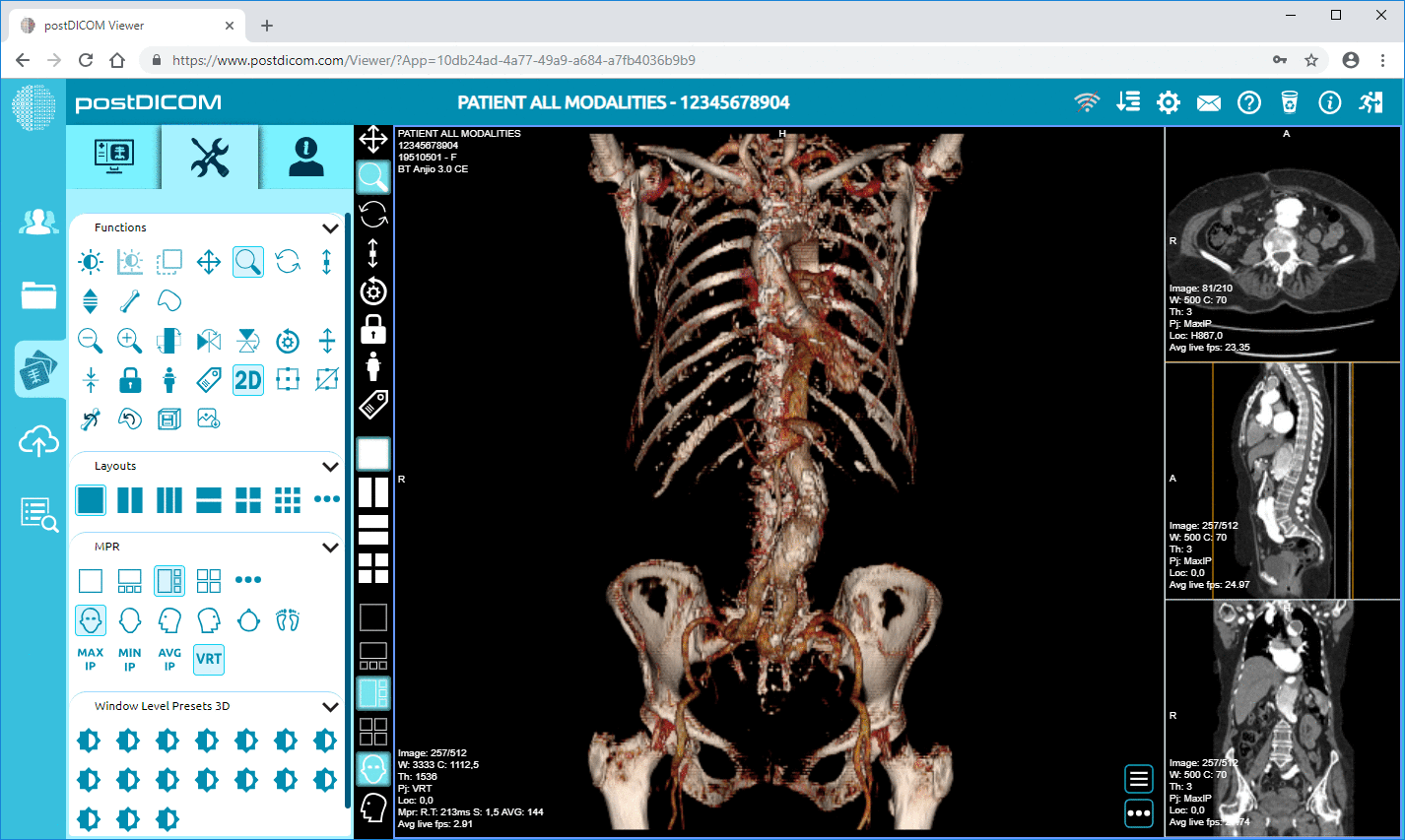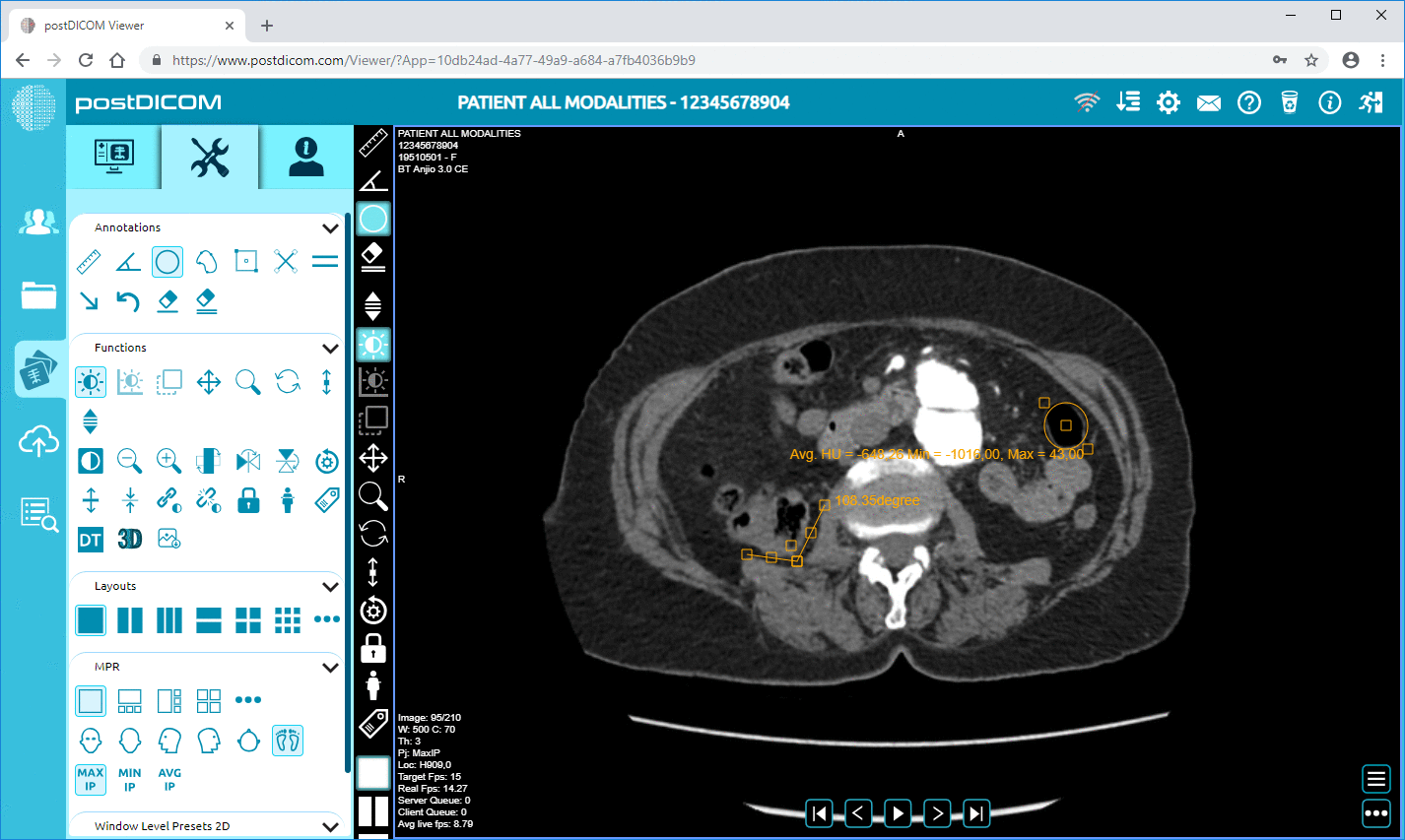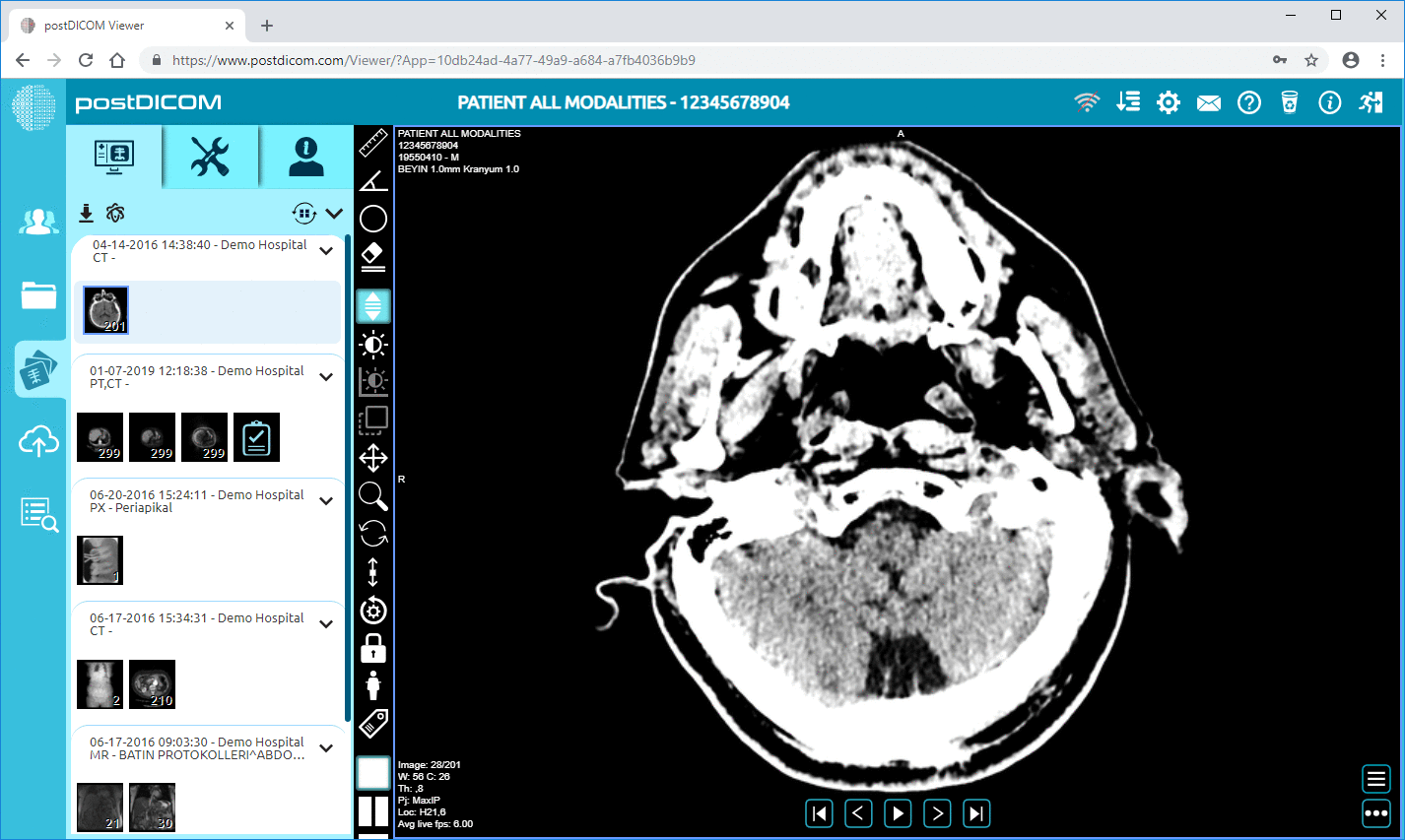
|
Cloud PACS og Online DICOM-fremviserUpload DICOM-billeder og kliniske dokumenter til PostDICOM-servere. Gem, vis, samarbejd og del dine medicinske billedfiler. |