Föreställ dig detta. Det är måndag morgon. Väntrummet är redan vaket, din tekniker jonglerar med två patienter, och någon ställer frågan varje klinikägare i hemlighet fruktar: ”Så... dyker bilderna upp?”
Det är det verkliga ögonblicket för en Cloud PACS go-live. Inte e-postkonversationen. Inte startmötet. Det är den första riktiga patienten, den första undersökningen, första gången ditt team försöker göra sitt jobb utan att tänka på systemet alls. För det är väl målet? PACS:en borde kännas som rörmokeri. Användbart, osynligt och märks bara när det inte fungerar.
Om du ska lansera (go-live) med PostDICOM, är denna guide byggd för dig och för den typ av klinik som inte har tid för ett 42-stegs implementeringsdokument. Du vill ha det väsentliga, noggrannhet och en plan som minskar överraskningar. Men låt oss vara ärliga, ingen go-live är helt friktionsfri. Vinsten ligger i att göra guppen små och lösbara.
• Go-live-framgång handlar mest om förberedelse, inte tur.
• Testa varje modalitet från början till slut, inte bara en ”tillräckligt bra” maskin.
• Behörigheter och regler för patientinformation förhindrar de flesta dagliga huvudvärkarna.
• Utbildning bör matcha verkliga roller, inte generiska funktioner.
• En reservplan förvandlar panik till ett rutinbeslut.
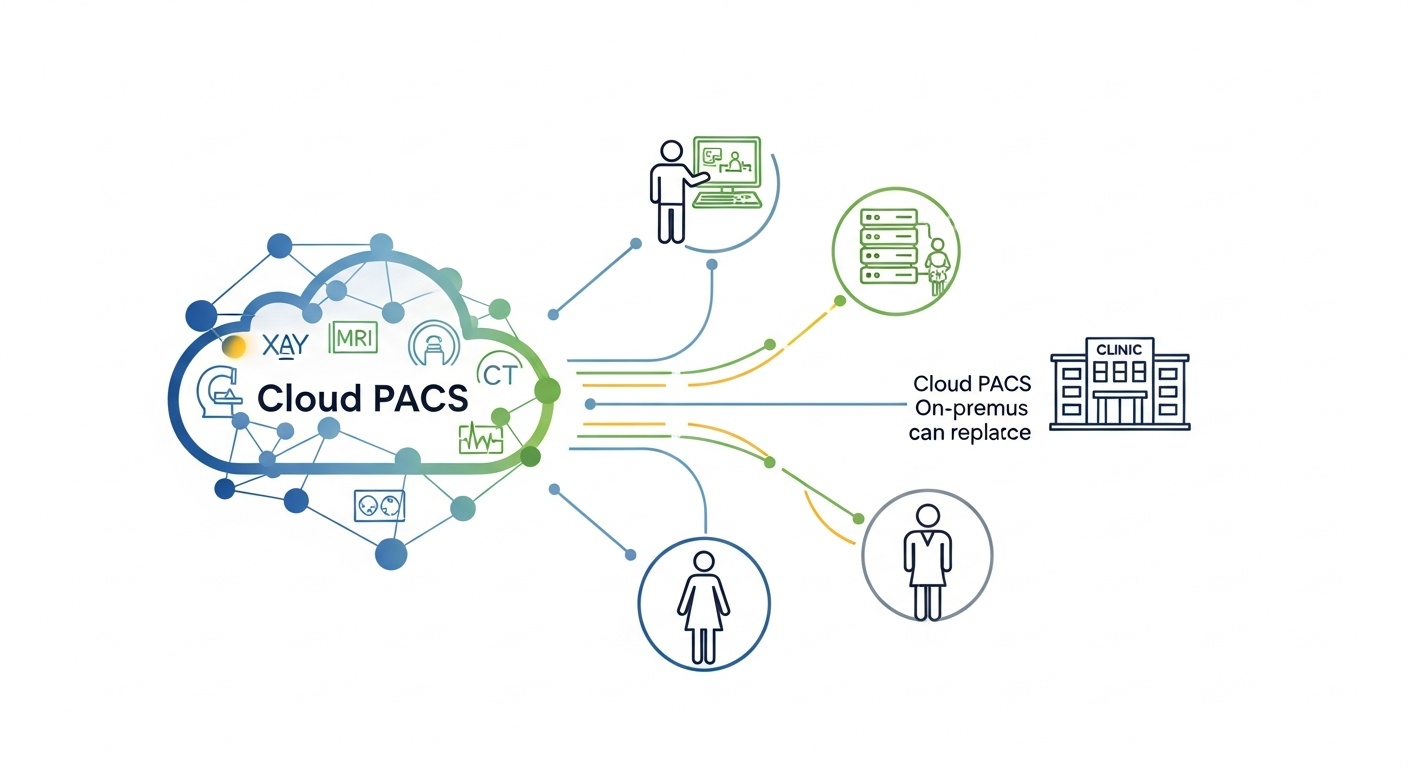
En bra go-live-checklista är som en kontroll före flygning. Du beundrar inte flygplanet. Du bekräftar att det inte kommer att skämma ut dig på 10 000 meters höjd. Samma logik gäller för Cloud PACS. PostDICOM tillhandahåller molnbaserad PACS-funktionalitet för uppladdning, lagring, visning, rapportering och delning av DICOM-bilder, så din checklista bör fokusera på grunderna som gör dessa åtgärder tillförlitliga för det dagliga klinikarbetet.
Först och främst, ställ in miljön så att din personal faktiskt kan använda systemet utan att ringa dig var tionde minut. Det låter självklart, ändå rusar kliniker ofta förbi det eftersom det känns som ”administrativt arbete”. Sedan kommer go-live-dagen, och du upptäcker att halva teamet inte kommer åt det de behöver.
Börja med konton, roller och en enkel åtkomststruktur som matchar hur din klinik fungerar. Om din klinik har en huvudanvändare (super user), en ledande tekniker och roterande läkare, spegla det i behörigheterna. Du behöver inte en komplex hierarki för att vara säker. Du behöver tydlighet.
Alla som behöver arbeta dag ett kan logga in och komma åt rätt områden. Administratörsåtkomst är begränsad till de personer som verkligen behöver det. Om någon lämnar kliniken vet du exakt hur åtkomsten ska tas bort. Den typen av disciplin stämmer också överens med vanliga förväntningar i HIPAA Security Rule för att skydda elektronisk skyddad hälsoinformation.
Anslutning är där Cloud PACS go-lives antingen känns ansträngningslösa eller känns som att du försöker faxa ett åskväder. Principen är enkel. Varje modalitet som genererar bilddata måste tillförlitligt skicka undersökningar till destinationen, och destinationen måste konsekvent acceptera dem.
Så, anslut varje modalitet, inte bara den du testade först. CT, MR, röntgen, ultraljud, vad du än använder. Om din klinik använder gateways, routrar eller DICOM-sändnoder, inkludera dem i testerna också. DICOM finns av en anledning: interoperabilitet, konsekvens och utbyte av bildinformation av klinisk kvalitet.
Att testa en modalitet och utropa seger är frestande. Det är också så supportärenden om saknade undersökningar föds. Varje maskin kan ha olika DICOM-inställningar, AE-titlar, portar eller sändningsbeteenden. Behandla dem som unika djur. De behöver alla en snabb hälsokontroll.
Okej, undersökningen anlände. Nu kommer delen som patienter aldrig ser men som kliniker bryr sig om absolut mest. Kan de visa den snabbt, bekvämt och med de verktyg de faktiskt använder?
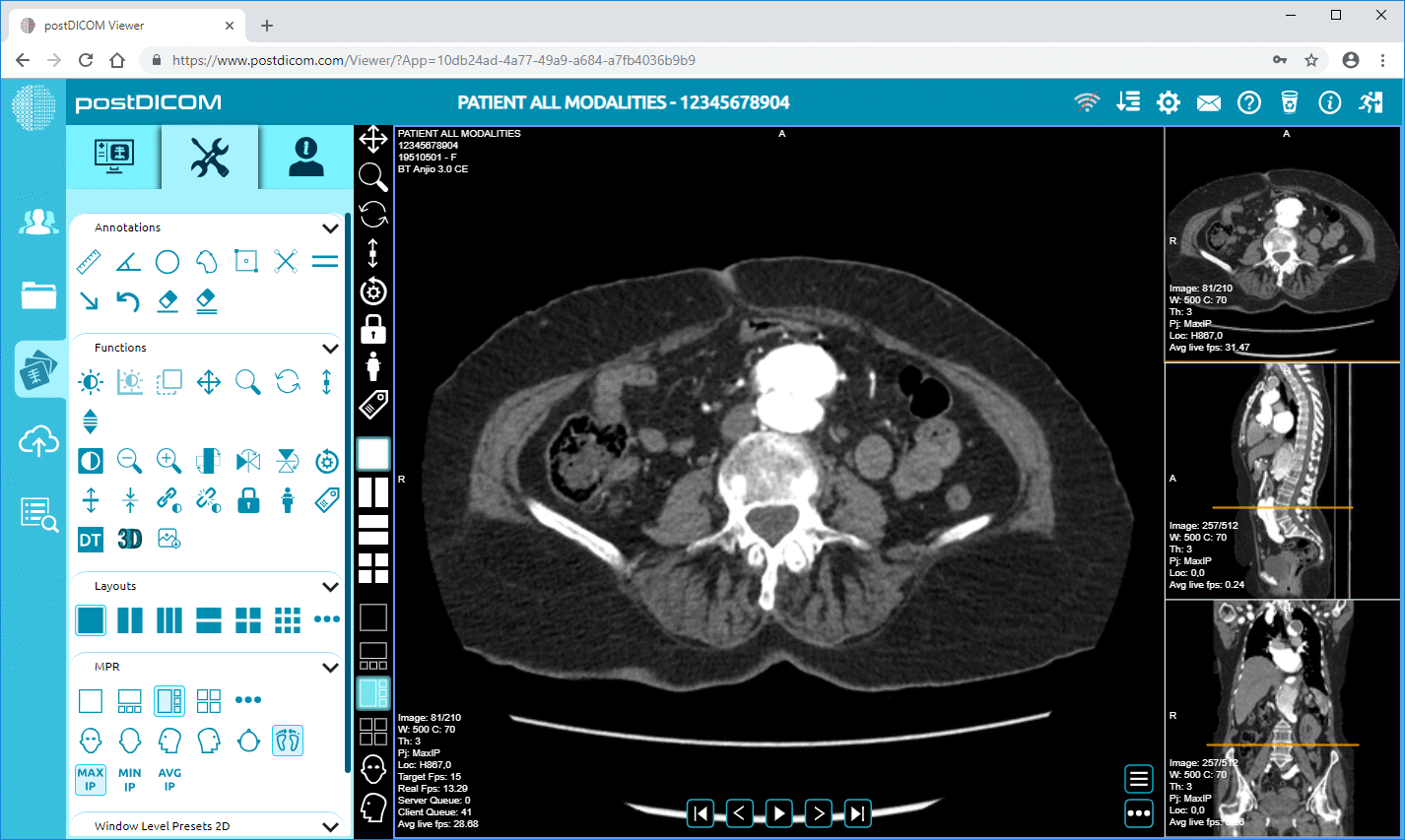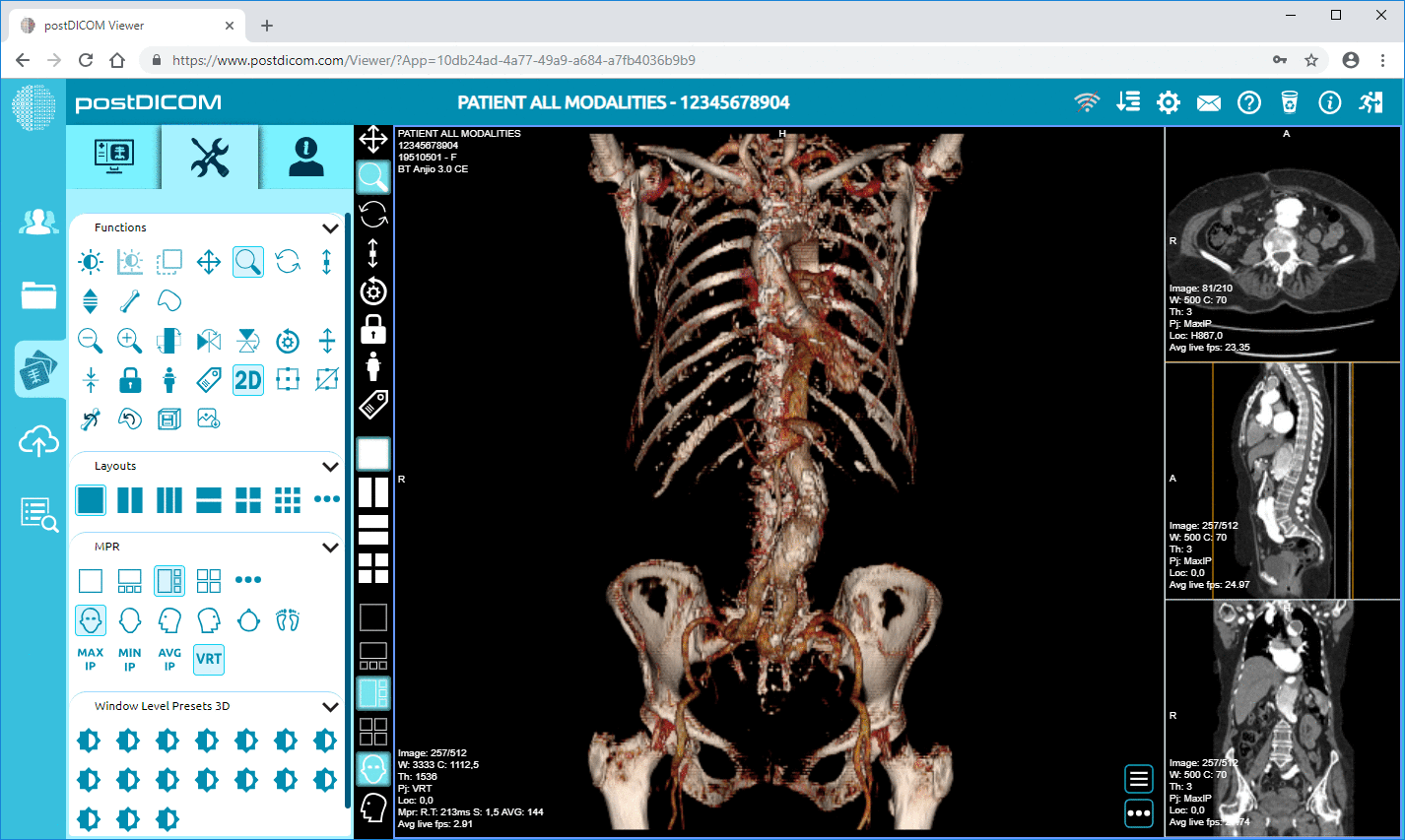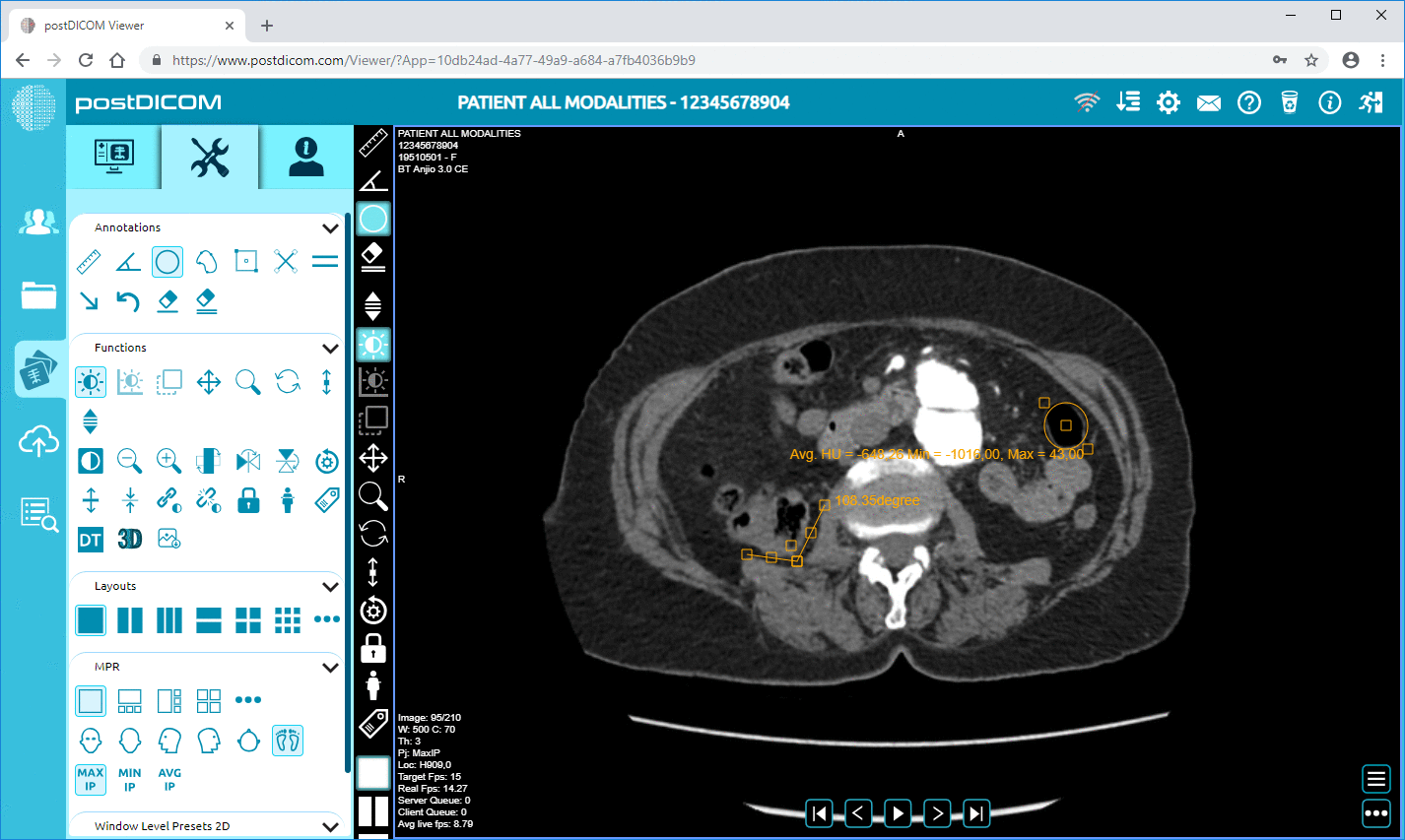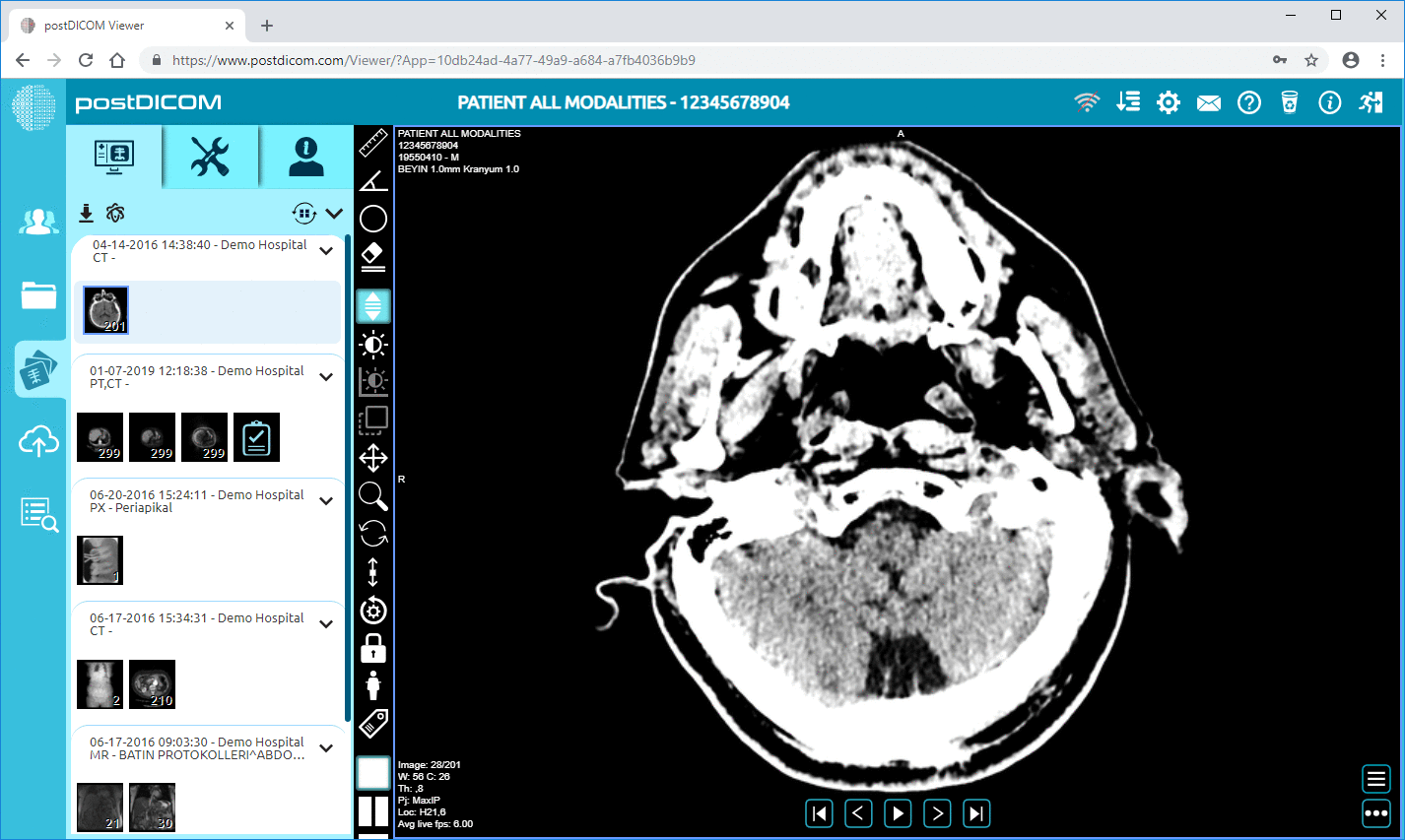
PostDICOM positionerar sin visare och Cloud PACS-upplevelse kring webbaserad åtkomst och inkluderar en diagnostisk visare med avancerade verktyg som MPR och 3D-rendering, beroende på din konfiguration och behov.
Men här är nyansen. De flesta kliniker misslyckas inte vid go-live för att en visare saknas. De snubblar för att arbetsflödet den ”sista biten” är klumpigt. Läkaren kan inte hitta patienten. Layouten är förvirrande. Bilden tar för lång tid att ladda på kontorets WiFi. Det är där du testar som en riktig människa, inte som en demo.
Öppna undersökningar på de enheter ditt team faktiskt använder, inklusive den äldre arbetsstationen i slutet av hallen som ingen vill erkänna fortfarande är i drift. Testa i dina typiska nätverksförhållanden, inte vid midnatt när allt är tyst. Om distansgranskning är viktigt för din klinik, testa fjärråtkomst från den verkliga platsen, inte från IT-skrivbordet.
Patientinformation är tråkigt tills det blir kaos. Då blir det det enda ämnet någon vill prata om.
Cloud PACS-arbetsflöden är beroende av att snabbt hitta rätt patient och rätt undersökning. Om namn och ID anges inkonsekvent blir sökresultaten röriga, dubbletter dyker upp och personalen slösar tid. Det är inte ett glamoröst problem, men det är ett av de dyraste när det gäller daglig friktion.
 - Created by PostDICOM.jpg)
Bestäm en enkel regel för patientidentifierare. Använd till exempel alltid samma format för namn, undvik slumpmässiga mellaninitialer och bekräfta hur din klinik hanterar journalnummer eller interna ID:n. Om din klinik ibland tar emot remisser med ofullständig demografi, skapa en snabb regel för receptionen om hur de ska hanteras så att du inte behöver uppfinna hjulet på nytt för varje patient.
Skriv en regel på ett stycke om patientnamn och ID och utbilda alla i den. Det är inte överdrivet. Det är skydd mot det långsamma droppandet av förvirring som får personalen att säga: ”Systemet är irriterande”, när den verkliga boven är inkonsekvent datainmatning.
Utbildning är där goda avsikter dör om du gör det för brett. Den bästa utbildningen är kort, rollbaserad och praktisk. Folk vill inte ha en rundtur bland funktionerna. De vill veta hur de ska göra sitt jobb i den nya världen.
Så, utbilda efter roll.
Tekniker bör lära sig hur man bekräftar en sändning, hur man upptäcker en misslyckad överföring och vad man ska göra om en undersökning inte kom fram. Läkare bör lära sig hur man söker, öppnar, jämför och delar. Administrativ personal bör lära sig grunderna om användare och hur man korrekt dirigerar frågor.
Håll utbildningsmaterialet enkelt. En snabbguide på en sida slår en manual på 40 sidor. Lägg till skärmdumpar om du vill, men håll det kort. När personalen är upptagen vinner korthet.
Go-live-dagen ska kännas kontrollerad, inte hjältemodig. Hjältemodiga go-lives är roliga i berättelser men fruktansvärda på kliniker.
Välj en starttid som är vettig. Om din klinik kan gå live under en lugnare period, gör det. Börja sedan med ett verkligt patientfall och följ hela kedjan: förvärv, sändning, mottagning, visning. Om det fallet är rent, gå vidare. Om det inte är det, pausa och åtgärda problemet innan volymen ökar.
Börja med ett snabbt möte. Bekräfta vem som övervakar systemet, vem som stöder personalen och var problem loggas. Håll sedan en delad problemlista, även om det bara är ett enkelt kalkylblad. Problem känns mindre när de har en plats att ta vägen.
Låt oss prata om det som alla hoppas att de inte kommer att behöva. Reservplanen.
En reservplan är inte pessimism. Det är professionalism.
Om en modalitet misslyckas med att skicka, vad händer? Kan du skicka igen? Kan du lagra lokalt tillfälligt? Vem beslutar om nästa steg? Om internet går ner, vad är din process för driftstopp? Om en anställd oväntat förlorar åtkomst, vem återställer den, och hur snabbt?
Dessutom spelar säkerhet roll här. Kliniker som hanterar elektronisk hälsoinformation bör ha rimliga skyddsåtgärder och insatsplaner på plats. Vägledningsmaterial för HIPAA-säkerhetsregeln är en solid referenspunkt för att tänka kring skyddsåtgärder och incidentberedskap.
Håll det kort. En sida räcker. Inkludera utlösare, åtgärder och ägare. I det ögonblick det blir en roman läser ingen det.
De flesta problem vid Cloud PACS go-live är inte mystiska. De är förutsägbara.
Ett vanligt misstag är att testa för lite. Ett annat är att anta att personalen kommer att ”lista ut det”. Det kommer de att göra, men de kommer också att skapa vanor som du senare måste ogöra. Sedan finns den blinda fläcken för säkerhet: att behandla cybersäkerhet som ett sjukhusproblem, inte ett klinikproblem. I verkligheten drar alla organisationer som hanterar hälsodata nytta av strukturerat säkerhetstänkande, och NIST:s ramverk för cybersäkerhet används ofta som ett praktiskt sätt att organisera det tänkandet.
Slutligen hoppar kliniker ibland över styrning. Vem äger systemet efter go-live? Vem godkänner ändringar? Vem granskar användaråtkomst kvartalsvis? Utan dessa svar driver systemet långsamt mot ”alla har tillgång till allt”, vilket känns bekvämt tills det blir ett problem.
Om du vill ha den smidigaste vägen, behandla go-live som ett kort projekt med en tydlig mållinje, och behandla tiden efter go-live som en rutin med lätt löpande underhåll.
För en liten klinik med några få modaliteter kan den tekniska installationen och testningen ofta göras på dagar, men den verkliga tidslinjen beror på anslutning, arbetsflödets komplexitet och hur snabbt personalutbildningen sker. Om integrationer är inblandade, räkna med mer tid.
Som ett minimum, skicka en testundersökning från varje modalitet, bekräfta att den kommer fram, bekräfta att den öppnas och bekräfta att en läkare kan hitta den med vanliga sökvanor. Om du bara testar en maskin gissar du i princip.
Begränsa administratörsåtkomst till minsta rimliga grupp, vanligtvis en ägare eller chef plus en betrodd operativ ledare. Alla andra bör ha rollanpassad åtkomst. Detta stämmer överens med förnuftig åtkomsthantering och bredare säkerhetsförväntningar i stil med HIPAA.
De flesta problem med saknade undersökningar härrör från dirigeringsinställningar, felaktig modalitetskonfiguration, nätverksinstabilitet eller inkonsekventa patientidentifierare. Lösningen är oftast okomplicerad när du vet vilken av dessa kategorier du har att göra med.
Du behöver inte bli en DICOM-expert, men du bör respektera att DICOM är standarden som gör utbyte av medicinska bilder interoperabelt. När problem uppstår finns svaret ofta i DICOM-konfigurationsdetaljerna.
En Cloud PACS go-live behöver inte drama. Den behöver struktur.
Om ditt team kan logga in, skicka undersökningar, hitta rätt patient, öppna bilder bekvämt och fortsätta jobba även när ett problem uppstår, är du i bra form. Resten är finjustering, och finjustering är mycket trevligare när du inte är i överlevnadsläge.
Vill du ha ett par extra ögon innan du trycker på knappen? PostDICOMs Cloud PACS är byggt kring säker uppladdning, lagring, visning och delning, och en guidad go-live-granskning kan hjälpa dig att bekräfta de klinikspecifika detaljerna du inte vill upptäcka en hektisk morgon.
Begär en PostDICOM-demosession och få en enkel klinikfärdig checklista skräddarsydd för dina modaliteter och ditt arbetsflöde.
|
Cloud PACS och Online DICOM-visareLadda upp DICOM-bilder och kliniska dokument till PostDICOM-servrar. Lagra, visa, samarbeta och dela dina medicinska bildfiler. |