
Distribusjonen av helsetjenester i Nord-Amerika har blitt mer utbredt. Pasienter mottar ofte omsorg fra ulike leverandører på forskjellige sykehus, bildesentre, spesialklinikker og telemedisinske plattformer. Likevel blir den kliniske informasjonen som produseres under disse møtene – elektroniske pasientjournaler (EPJ), laboratorieresultater, diagnostiske bilder, resepter og legenotater – ofte oppbevart i siloer som ikke kommuniserer spesielt godt med hverandre.
Denne fragmenteringen fører til en av de mest utfordrende problemstillingene innen moderne helse-IT – interoperabilitet. Når kliniske systemer ikke er i stand til å dele data sømløst og tolke dem effektivt, må leger utføre arbeidet sitt med ufullstendig informasjon, dobbeltarbeid i form av unødvendige tester blir mer utbredt, og samordningen av omsorgen påvirkes negativt. For helseorganisasjoner som ønsker å forbedre kliniske resultater og samtidig håndtere driftskostnader, er interoperabilitet ikke lenger en teknisk bekvemmelighet – det er et strategisk krav.
Elektroniske pasientjournalsystemer (EPJ) spiller en sentral rolle i å løse denne utfordringen. Imidlertid er ikke den virkelige verdien av et EPJ-system bestemt utelukkende av evnen til å lagre pasientinformasjon. Verdien ligger i evnen til å kommunisere effektivt med andre kliniske systemer, som laboratoriesystemer, radiologisystemer og bildearkiver som PACS. Når disse systemene kommuniserer via standardiserte protokoller og API-er, får helsepersonell en enhetlig oversikt over pasientdata som støtter raskere diagnoser, bedre kliniske beslutninger og mer samordnet omsorgsleveranse.
De siste årene har initiativer for interoperabilitet i Nord-Amerika ført til økt bruk av moderne integrasjonsstandarder som HL7-meldinger, FHIR API-er og DICOM-basert bildeutveksling. Disse teknologiene endrer helsearkitekturen fra å være isolerte programvaresystemer til sammenkoblede kliniske økosystemer der data flyter trygt mellom leverandører, avdelinger og institusjoner.
Å forstå hvordan interoperabilitet fungerer – og hvordan EPJ-systemer integreres med bildeinfrastruktur og andre kliniske plattformer – er avgjørende for helseorganisasjoner som planlegger neste generasjon av digitale helsemiljøer.
• Interoperabilitet er nøkkelen til samordnet helsehjelp. Når kliniske systemer kan dele data sømløst med hverandre, får leger tilgang til fullstendige pasientjournaler på tvers av avdelinger og institusjoner.
• Den faktiske verdien av en EPJ er integrasjon. Elektroniske pasientjournaler blir mye kraftigere hvis de kan kommunisere med bildesystemer, laboratorieplattformer og andre kliniske applikasjoner.
• Helseinteroperabilitet er basert på standardiserte protokoller. Teknologier som HL7-meldinger, FHIR API-er og DICOM-bildestandarder utgjør rammeverket for sikker datautveksling.
• Radiologisystemer er en betydelig del av interoperabel omsorg. Ved å integrere PACS og bildearbeidsflyter med EPJ-plattformer, sikres det at diagnostiske bilder og rapporter er umiddelbart tilgjengelige for klinikere.
• Moderne helsearkitektur blir stadig mer API-drevet. Skyplattformer og nettbaserte bildesystemer bidrar til å gjøre interoperabiliteten i helsenettverk mer fleksibel og skalerbar.
• Organisasjoner må vurdere evnen til interoperabilitet grundig når de velger kliniske plattformer. Systemer som støtter åpne standarder og moderne API-er gir langt større langsiktig verdi.
Helseinteroperabilitet handler om at helsesystemer fungerer sammen. De deler data på en meningsfull måte. Når systemer kan fungere sammen, kan sykehus, klinikker, laboratorier og legekontorer dele informasjon som medisinsk historie, testresultater, bilder og legenotater.
Interoperabilitet oppstår når systemer bruker reglene for å snakke med hverandre. Disse reglene er som HL7, FHIR og DICOM. De hjelper ulike helseteknologier fra forskjellige selskaper med å kommunisere. På denne måten kan alle kliniske systemer kobles til ett system. Pasientinformasjon kan deretter enkelt flyttes mellom avdelinger og sykehus.
I praksis betyr interoperabilitet at leger kan se pasientens fulle journal. Det spiller ingen rolle hvor informasjonen kom fra. Dette hjelper leger med å unngå å utføre tester to ganger. Det hjelper dem også med å stille diagnoser. De kan samarbeide om å gi omsorg på tvers av ulike helsenettverk.
Et elektronisk pasientjournalsystem (EPJ) er den digitale ryggraden i moderne håndtering av klinisk informasjon. På det mest grunnleggende nivået er en EPJ en informasjonsteknologi ment for å samle, lagre og organisere pasienthelsedata i et strukturert format som er tilgjengelig for autorisert helsepersonell på tvers av ulike avdelinger og omsorgsinnstillinger.
I motsetning til tradisjonelle papirjournaler, tillater EPJ-systemer sanntidstilgang til pasienthistorikk, laboratorieresultater, medisineringsregistre, diagnostiske rapporter og legedokumentasjon.
Fra et klinisk synspunkt støtter EPJ-systemer leger i å ha en fullstendig oversikt over pasientens helse over tid. Når de implementeres riktig, gjør de det mulig for helsepersonell å se tilbake på tidligere diagnoser, overvåke behandlingsplaner og spore pasientens fremgang over flere besøk. Denne langsgående tilnærmingen fører til bedre kliniske beslutninger og reduserer sjansen for å ta avgjørelser basert på ufullstendig informasjon.
Fra et teknisk ståsted er en EPJ det sentrale dataknutepunktet i en helseorganisasjons digitale økosystem. Moderne sykehus og klinikker bruker dusinvis av spesialiserte programvareplattformer – laboratoriesystemer, radiologiske informasjonssystemer, apotekadministrasjonsplattformer og bildearkiver. EPJ-en fungerer som systemet som samler inn og organiserer informasjonen som skapes av disse plattformene, slik at klinikere kan få tilgang til pasientdata gjennom ett enkelt, konsolidert grensesnitt.
Imidlertid fungerer ikke en EPJ uavhengig. Diagnostiske bilderesultater, laboratorietestresultater og medisineringsoppdateringer må alle mates inn i EPJ-en på en organisert og pålitelig måte. Uten interoperabilitet mellom systemer, er EPJ-en lite mer enn et digitalt arkivskap i stedet for en dynamisk klinisk plattform som kan støtte samordnet omsorg.
Å implementere et EPJ-system er bare det første trinnet i en digital helseomstilling. Den virkelige verdien av en elektronisk pasientjournalplattform avsløres når den kan utveksle informasjon problemfritt med andre helseteknologier.
Helseleveranse er en lagidrett. Et enkelt pasientmøte kan involvere flere kliniske aktører – fastleger, radiologer, laboratorieteknikere, spesialister, farmasøyter og administrativt personale. Hver av disse deltakerne er avhengige av ulike digitale systemer for å utføre oppgavene sine. Hvis disse systemene ikke kan kommunisere effektivt, sitter klinikerne igjen med fragmenterte data som eksisterer i separate applikasjoner.
Interoperabilitet er én måte å møte denne utfordringen på, ved å tillate utveksling av strukturerte og standardiserte data mellom helsesystemer. Når interoperabilitet er implementert effektivt, vil kliniske plattformer kunne sende, motta og tolke informasjon automatisk. Laboratorieresultater blir gjort tilgjengelige i pasientens EPJ kort tid etter testing, bildeundersøkelser er tilgjengelige sammen med legerapporter, og omsorgsteam kan samarbeide på tvers av institusjoner uten å måtte stole på manuell dataoverføring.
For helseorganisasjoner er interoperabilitet også en nøkkelfaktor for å støtte driftseffektivitet ved å redusere administrativ arbeidsbelastning, minimere duplisering av data og forbedre kontinuiteten i arbeidsflyten mellom avdelinger.
Helseinteroperabilitet har vanligvis blitt forklart i 3 forskjellige nivåer. Hvert nivå inkorporerer en mer sofistikert type datautveksling mellom systemer.
Grunnleggende interoperabilitet er den mest elementære formen for systemkommunikasjon. På dette nivået kan ett helsesystem sende data til et annet system, men det mottakende systemet er kanskje ikke i stand til automatisk å forstå meningen med de mottatte dataene.
Strukturell interoperabilitet legger til standardiserte formater på hvordan helsedata struktureres og overføres fra ett system til et annet. Meldingsstandarder, som HL7, spesifiserer hvordan kliniske data skal formateres i meldinger som sendes mellom systemer.
Semantisk interoperabilitet er det ultimate nivået av helsedatautveksling. På dette nivået er systemer i stand til å tolke meningen med utvekslede data konsekvent ved hjelp av standarder som FHIR og standardiserte kliniske terminologier.
Helseinteroperabilitet er basert på flere standarder som har blitt bredt tatt i bruk for å gjøre det mulig for kliniske systemer å utveksle data på en pålitelig måte.
HL7-meldinger brukes i stor utstrekning til overføring av strukturert klinisk informasjon som pasientinnleggelser, laboratorieresultater, bildebestillinger og kliniske rapporter mellom helsesystemer.
FHIR hjelper helsesystemer med å utveksle kliniske data via sine REST API-er. Denne moderne arkitekturen gjør at applikasjoner som mobile helseplattformer, verktøy for telemedisin og pasientportaler blir mer fleksible i interaksjonen med helsesystemer.
DICOM er den verdensomspennende standarden for lagring og overføring av medisinske bilder. Moderne tillegg som DICOMweb gir muligheten til å få tilgang til bildeundersøkelser gjennom webteknologi og integrasjon med skybasert bildebehandling.
Radiologiske arbeidsflyter er et av de beste eksemplene på interoperabilitet innen helse-IT.
En typisk bildearbeidsflyt innebærer følgende trinn:
1. En lege sender en bildebestilling til EPJ-systemet.
2. Bestillingen sendes til det radiologiske informasjonssystemet (RIS) via HL7-meldinger.
3. Den benyttede bildemodaliteten produserer DICOM-bilder.
4. Bilder lagres i PACS-arkivet.
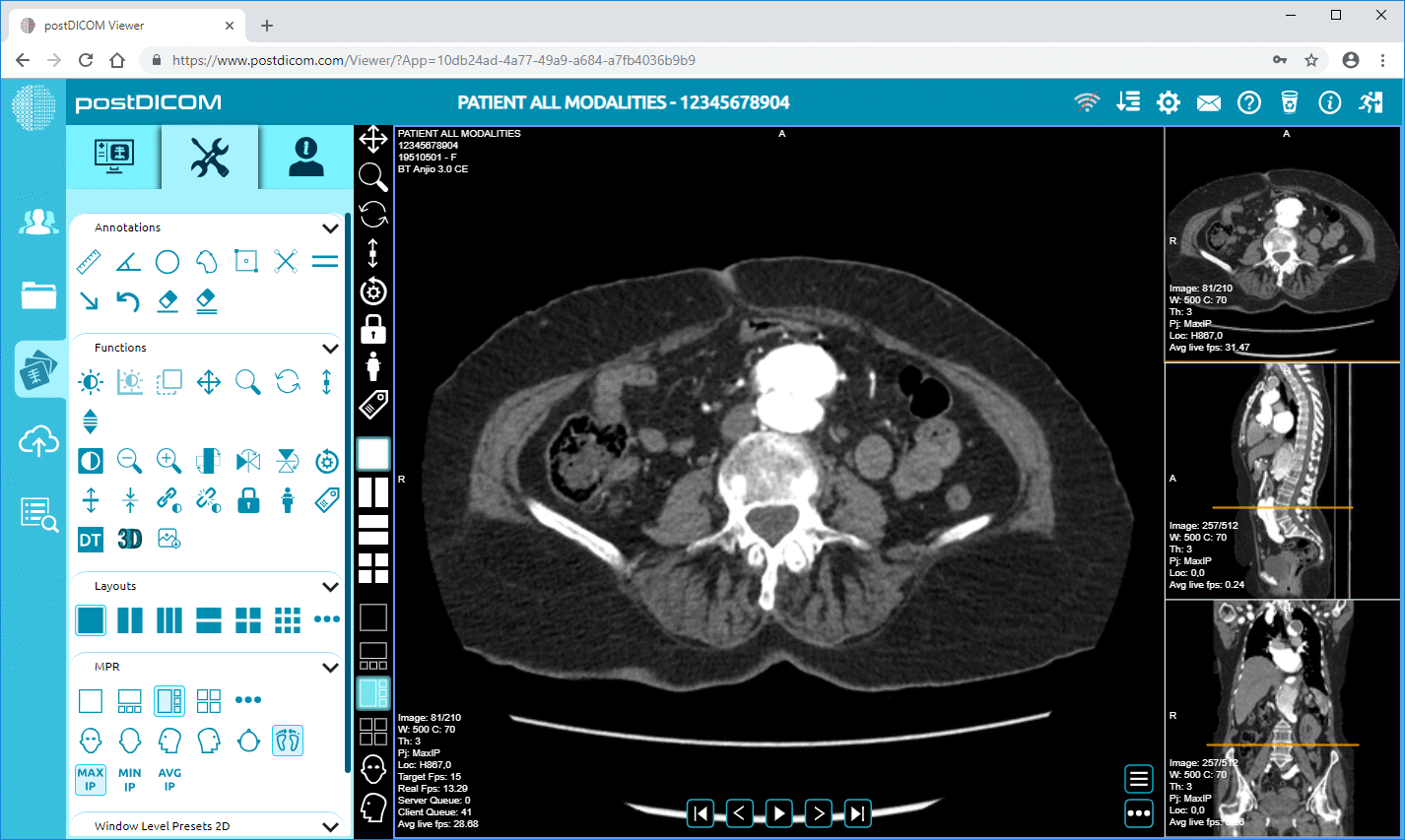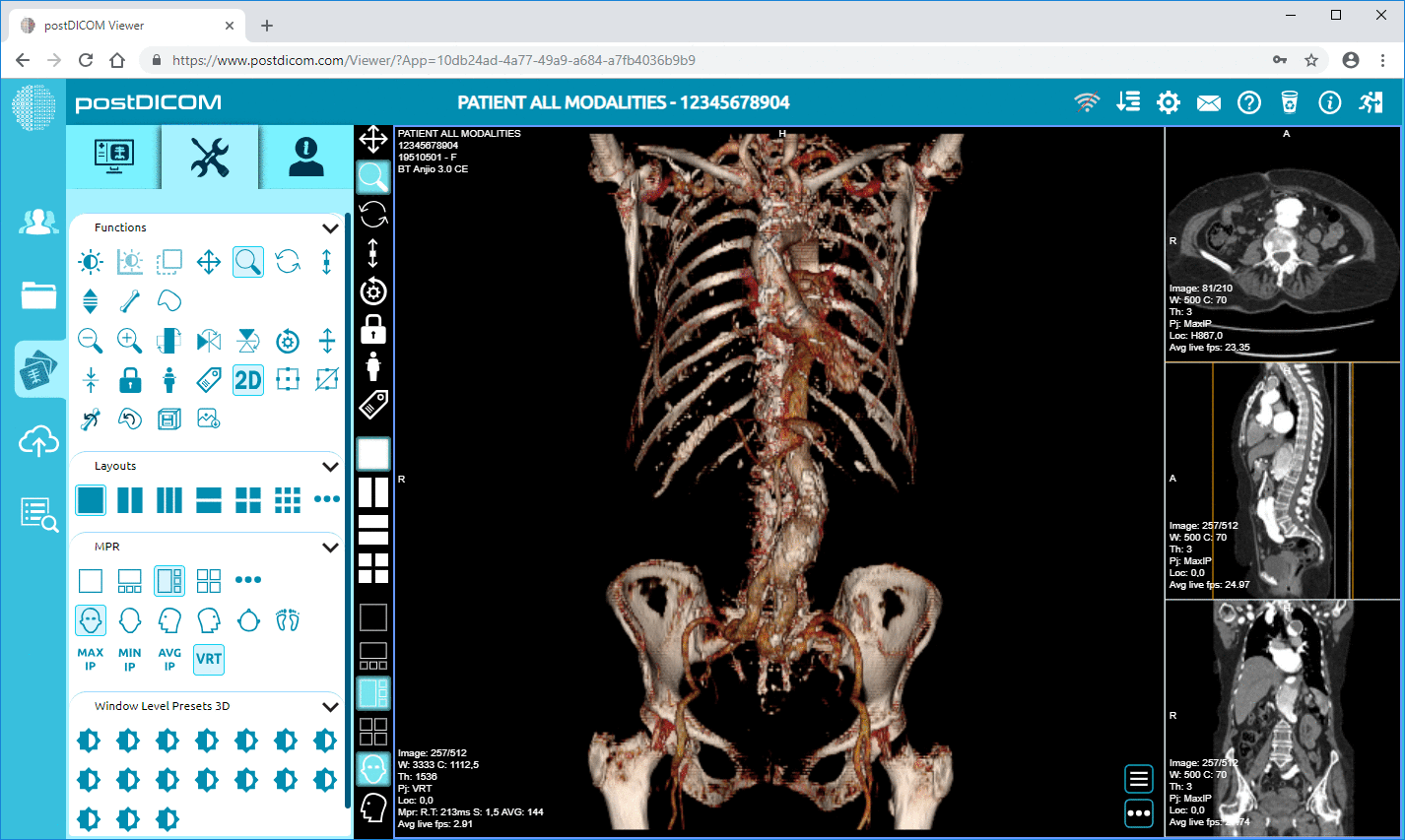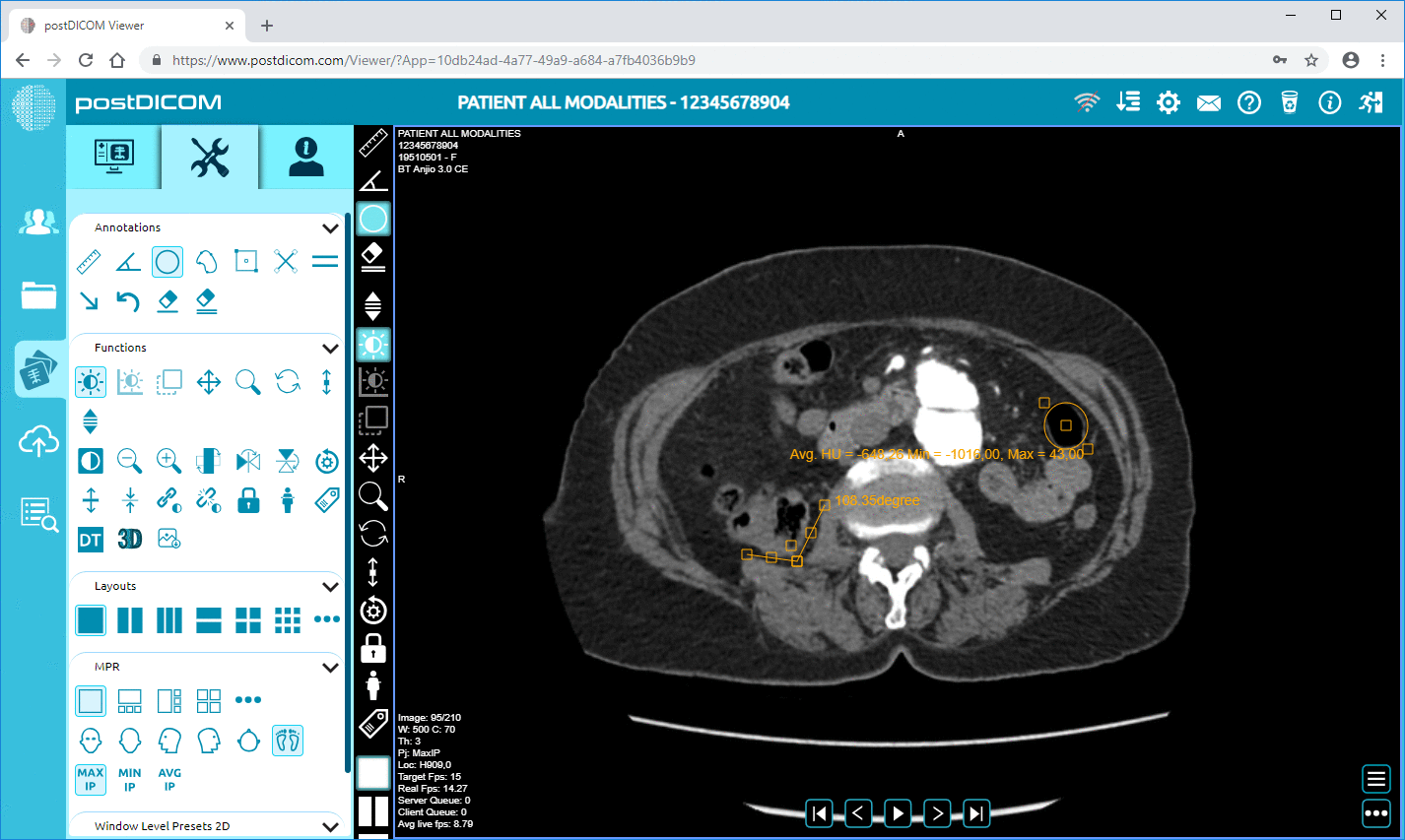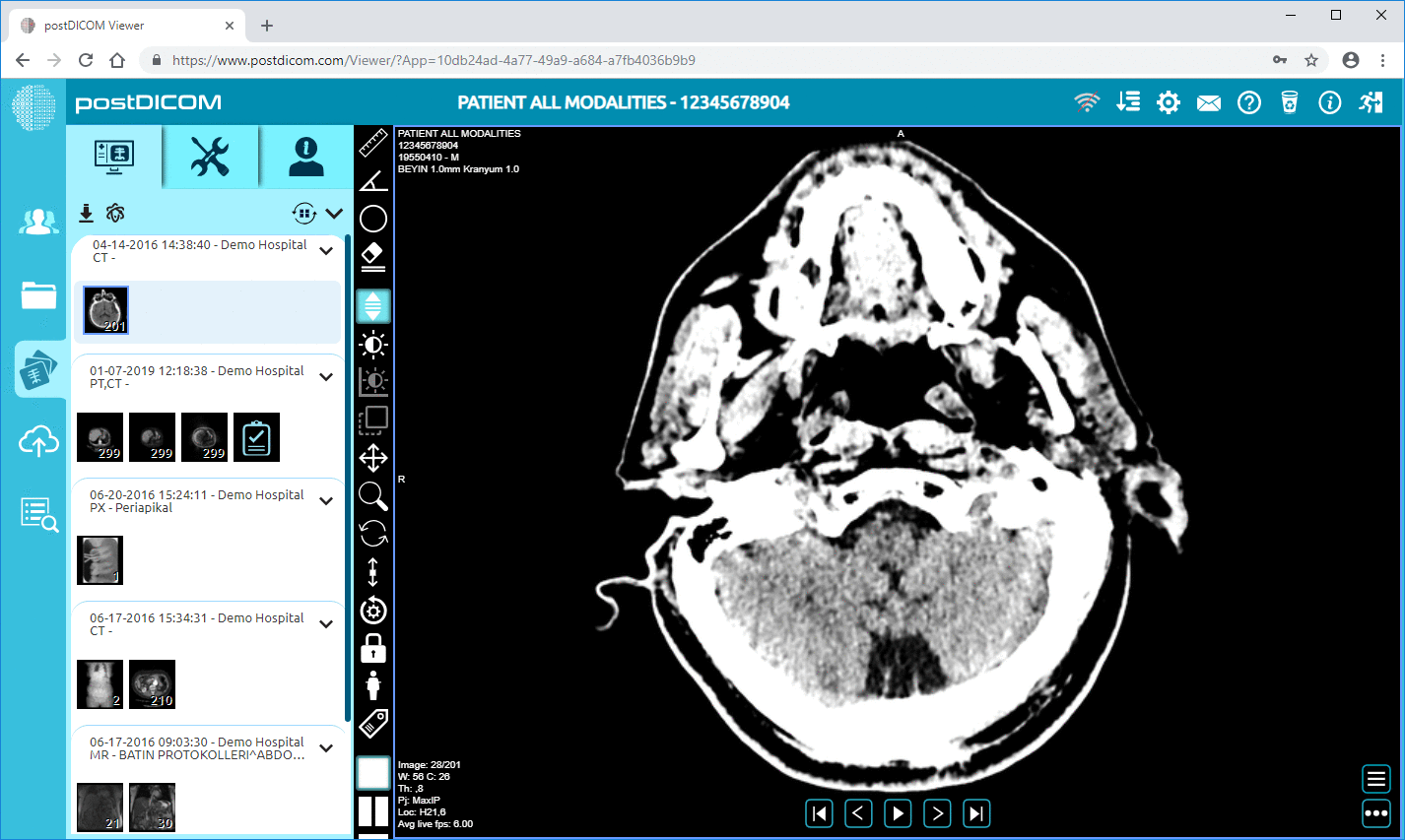
5. Radiologer vurderer undersøkelsen ved hjelp av en DICOM Viewer.
6. Rapporten og bildene gjøres tilgjengelige gjennom EPJ-en.
Når disse systemene er effektivt integrert, får klinikere tilgang til bilderesultater sammen med laboratoriedata, kliniske notater og medisineringshistorikk.
Helseorganisasjoner tar i økende grad i bruk skybasert bildeinfrastruktur som Cloud PACS for å støtte skalerbare og distribuerte bildearbeidsflyter.
Helseinteroperabilitet innebærer en flerlagsarkitektur som inkluderer kliniske systemer, integrasjonstjenester, bildeinfrastruktur og kliniske applikasjoner.
Dette laget inkluderer kjerneplattformer for helse, som EPJ-systemer, HIS-plattformer, RIS-systemer og laboratorieinformasjonssystemer.
Dette laget inneholder HL7-grensesnittmotorer, API-gatewayer, datatransformasjonstjenester og autentiseringsmekanismer.
Dette er laget som inneholder PACS-arkiver og leverandørnøytrale arkiver (VNA), skybasert bildelagring og DICOMweb-tjenester.
Klinikere har tilgang til bildeundersøkelser gjennom applikasjoner som nettbaserte DICOM-visningsprogrammer, kliniske dashbord, mobile helseapplikasjoner og telemedisinske applikasjoner.
 - Created by PostDICOM.jpg)
Denne arkitekturen gjør det mulig for helsepersonell å hente bildedata sømløst og samtidig opprettholde integrasjon med EPJ-arbeidsflyter.
Sikkerhet og samsvar i interoperable helsesystemer
Helseinteroperabilitet medfører nye sikkerhetsutfordringer fordi pasientinformasjon deles på tvers av ulike systemer og institusjoner.
Helseorganisasjoner må implementere kryptering, autentisering, tilgangskontroll og mekanismer for revisjonslogging for å sikre at pasientdata er beskyttet under overføring og lagring.
I USA brukes HIPAA-regelverket for å håndheve standarder for beskyttelse av pasientinformasjon. Kanadiske helseorganisasjoner bruker tilsvarende føderale og provinsielle personvernforskrifter vedrørende beskyttelse av medisinsk informasjon.
Ved vurdering av en EPJ-plattform bør helseorganisasjoner ta hensyn til en rekke interoperabilitetsfunksjoner:
• Støtte for HL7-meldinger
• Støtte for FHIR API-er
• Integrasjon med PACS-systemet
• Kompatibilitet med bildestandarder (f.eks. DICOM)
• Skalerbarhet for nettsky- og telemedisinmiljøer
• Leverandørens forpliktelse til åpne standarder for interoperabilitet
Å velge systemer som støttes av åpne standarder, vil sikre at helseorganisasjoner kan tilpasse seg fremtidige teknologier uten betydelige endringer i infrastrukturen.
Innenfor økosystemet av helseinteroperabilitet fører kliniske datasett produsert av diagnostiske bildesystemer til at enorme mengder kliniske data må integreres i pasientjournalene.
PostDICOM tilbyr skybasert PACS-infrastruktur for å støtte interoperable helsemiljøer. Plattformen støtter DICOM-standarden for lagring og håndtering av medisinske bildeundersøkelser, og gjør det mulig for klinikere å få tilgang til bildedata ved hjelp av sikker, nettleserbasert visningsteknologi.
Ved å støtte moderne webteknologier og standardbaserte tilnærminger til integrasjon, gjør PostDICOM det mulig for helseorganisasjoner å integrere bildeprosesser med de bredere kliniske systemene som inkluderer EPJ-plattformer, radiologisk rapportering og telemedisinske applikasjoner.
Over hele Nord-Amerika vokser fortsatt initiativene for helseinteroperabilitet etter hvert som myndigheter og helseorganisasjoner ønsker å forbedre datadelingen mellom helsepersonell.
Skyinfrastruktur, standardiserte API-er og pasientsentrerte datatilgangsplattformer påvirker måten kliniske data deles på. Kunstig intelligens og avansert analyse vil også sannsynligvis dra nytte av storskala interoperable datasett som vil gi bedre klinisk innsikt og folkehelseanalyser.
Når helsesystemene fortsetter å modernisere sin digitale infrastruktur, vil interoperabilitet fortsette å være en grunnleggende kapasitet i en samordnet og effektiv omsorgsleveranse.
Interoperabilitet er nå en av kjerneprioriteringene i moderne helse-IT. Ettersom helseorganisasjoner beveger seg bort fra isolerte øyer av digitale systemer, og over mot sammenkoblede kliniske økosystemer, er teknologiplattformenes evne til å utveksle informasjon på en pålitelig måte avgjørende for å forbedre pasientbehandlingen og den operasjonelle effektiviteten.
Standarder som HL7, FHIR og DICOM danner grunnlaget for strukturert helsedatautveksling, mens moderne integrasjonsarkitektur får kliniske systemer, bildeinfrastruktur og skyen til å fungere som et enhetlig digitalt økosystem.
Helseorganisasjoner som investerer i interoperable teknologier i dag, vil være bedre posisjonert i fremtiden til å levere en samordnet, datadrevet og pasientsentrert omsorg.
Helseinteroperabilitet refererer til ulike helsesystemers evne til å utveksle og tolke pasientinformasjon på en konsekvent og meningsfull måte.
Interoperabilitet gjør det mulig for EPJ-plattformer å integrere data fra laboratorier, radiologisystemer, apotek og andre helseteknologier for å gi leger tilgang til fullstendige pasientjournaler.
Sentrale interoperabilitetsstandarder inkluderer HL7-meldinger, FHIR API-er og DICOM-bildeprotokoller.
EPJ-systemer kan kobles til PACS ved hjelp av standarder som HL7 og DICOM, slik at bildebestillinger, rapporter og bilder kan flyte fra radiologisystemer til den elektroniske pasientjournalen.
Skyinfrastruktur gjør det mulig for helseorganisasjoner å lagre og dele kliniske data på en sikker måte i distribuerte helsemiljøer, noe som støtter telemedisin, fjerndiagnostikk og samarbeidende omsorg.
|
Cloud PACS og nettbasert DICOM ViewerLast opp DICOM-bilder og kliniske dokumenter til PostDICOM-servere. Lagre, vis, samarbeid og del de medisinske bildefilene dine. |