De siste tjue årene har vært vitne til et radikalt skifte i levering av helsetjenester, som ble forårsaket av en digital transformasjon. Sykehus, klinikker, bildesentre og spesialpraksiser eksisterer nå i enda mer kompliserte informasjonsøkosystemer der store volumer av pasientinformasjon må dokumenteres, lagres og deles mellom mer enn ett klinisk system. Basert på laboratorieresultater og medikamenthistorikk, radiologirapporter og behandlingsplaner, er de moderne helseorganisasjonene avhengige av kvalitetsmessig tilgang til informasjonen for å kunne ta korrekte kliniske beslutninger.
Tidligere var pasientdata fordelt i papirfiler, i journaler, hos avdelinger og i isolerte datasystemer. Slik fragmentering førte ofte til kommunikasjonssvikt mellom behandlere, en treg diagnoseprosess og medisinske feil. Ulempene med de tidligere journalføringssystemene ble mer uttalt ettersom helsesystemene ble større og antall pasienter økte.
Elektroniske pasientjournalsystemer (EPJ) ble en løsning på disse problemene da de tilbyr et sentralisert digitalisert system som samler pasientdata gjennom hele helsevesenet. EPJ-plattformer integrert ved å konsolidere kliniske data i ett enkelt system lar leger, sykepleiere, spesialister og administratorer få tilgang til korrekte pasientdata i sanntid. Slik tilgjengelighet forbedrer koordineringen mellom avdelinger betydelig og legger til rette for raskere og bedre informerte kliniske beslutninger.
I tillegg til bare digitalisering av journaler, er de moderne EPJ-systemene ryggraden i tilkoblede helsesystemer. De er det sentrale punktet der flere kliniske teknologier samhandler, som laboratoriesystemer, apotekadministrasjonsplattformer, medisinske faktureringssystemer og diagnostiske bildesystemer som PACS. EPJ-systemer kan konvertere isolerte helseteknologier til å utveksle data med hverandre gjennom standard interoperabilitetsrammeverk som HL7 og FHIR APIer.
Med det videre skiftet til integrerte og datadrevne omsorgsmodeller i helsevesenet, har rollen til EPJ-systemer vokst betydelig. Kliniske beslutningsstøtteverktøy, befolkningshelseanalyser, forebyggende omsorgsprogrammer og inter-institusjonell behandlingsplanlegging støttes nå på disse plattformene. Den elektroniske pasientjournalen har på en måte blitt det digitale hjertet i moderne pasientbehandling.
For å svare på spørsmålet om virkningen av EPJ-systemer på helsekvaliteten, er det nødvendig å fokusere på hvordan disse systemene endrer den kliniske arbeidsflyten til helseinstitusjoner, forbedrer samarbeidet mellom behandlere og hjelper til med å ta tryggere behandlingsbeslutninger. De følgende avsnittene utforsker fem viktige områder der EPJ-teknologi endrer kvaliteten på pasientbehandling, klinisk samarbeid og helsedatahåndtering i nåværende digitale helsesystemer.
EPJ-systemer har utviklet seg til å bli grunnlaget for den nye helseinfrastrukturen. Deres innvirkning strekker seg mye lenger enn bare digitalisering av journaler og gjør det mulig for helseorganisasjoner å forbedre kvaliteten på omsorgen ved å administrere den bedre og være mer samarbeidsvillige.
Noen av de viktigste lærdommene i denne artikkelen er følgende betydelige endringer som er forårsaket av EPJ-adopsjon i de nåværende helseinnstillingene:
• EPJ-systemer regulerer alle pasientdata og gjør det mulig for klinikere å få tilgang til hele den medisinske historien ved hjelp av ett system.
• Tilgjengeligheten av sanntidsdata forbedrer klinisk beslutningstaking, spesielt i situasjoner der det er en nødsituasjon eller tidssensitiv behandling.
• Forebyggbare medisinske feil reduseres gjennom bruk av automatiserte sikkerhetstiltak, inkludert allergivarsler og advarsler om medikamentinteraksjoner.
• Standard arbeidsflyter effektiviserer de administrative og kliniske arbeidsflytene, og forbedrer effektiviteten av operasjoner i helseorganisasjoner.
• EPJ-systemer har befolkningshelseanalyser som støtter langsiktige sykdomshåndteringsprogrammer og forebyggende omsorgsstrategier.
Disse egenskapene kan gjøre det mulig for helsepersonell å gi mer datadrevet, pasientsentrert og koordinert omsorg.
Elektronisk pasientjournalsystem (EPJ) er et online system som tillater administrasjon, lagring og deling av pasienthelseinformasjon innenfor helseinstitusjon(er). EPJ-systemer presenterer et bredt og kontinuerlig oppdatert bilde av pasientens medisinske journaler i motsetning til tradisjonelle papirjournaler eller avdelingsdatabaser.
EPJ-systemer brukes til å lagre en rekke kliniske data, som demografiske data, legeordre, medikamenthistorikk, laboratoriedata, bildediagnostiske ordrerapporter, behandlingsforløp og faktureringsdata. Slike data lagres i en velstrukturert database som gjør det mulig for autorisert medisinsk personell å få tilgang til pasientjournaler i sanntid på enhver klinisk arbeidsstasjon koblet til den databasen.
En av fordelene med EPJ-er er deres evne til å samle informasjon fra ulike kilder i helsesystemet. Interaksjonene mellom en pasient og en spesialist kan automatisk noteres og koordineres når en pasient gjennomgår diagnostiske tester, tar medisiner eller kommuniserer med spesialister, og pasienten har en digital journal der interaksjonene kan synkroniseres. Denne sanntidsdatasammendraget danner et langsgående og integrert perspektiv på pasientens helsejournal.
Elektroniske medisinske journaler (EMR) og elektroniske pasientjournaler (EPJ) er begreper som brukes om hverandre når de to konseptene egentlig er forskjellige. EMR-systemer inneholder vanligvis journaler av pasienter i en enkelt helseinstitusjon, og de brukes for det meste som elektroniske erstatninger for papirjournaler. EPJ-systemer er på sin side utviklet for å gi interoperabilitet og utveksle data mellom de ulike helseleverandørene og institusjonene.
Denne interoperabilitetsfunksjonen er spesielt viktig under de moderne helseforholdene der pasienter ofte må behandles av forskjellige eksperter og institusjoner. EPJ-systemer kan dele pasientdata med eksterne systemer gjennom standardiserte kommunikasjonsstandarder som HL7-meldinger og FHIR-baserte APIer, noe som gjør det mulig for helsenettverk å koordinere omsorgen.
Foruten lagring av kliniske dokumenter, har de fleste nåværende EPJ-systemer også svært dyktige funksjoner som kliniske beslutningsstøttesystemer, automatiske sikkerhetsvarslingssystemer, analysedashbord og funksjoner som lar pasienter engasjere seg. Slike evner gjør det mulig for helseorganisasjoner å registrere omsorg og proaktivt forbedre kliniske resultater ved hjelp av datadrevet innsikt.
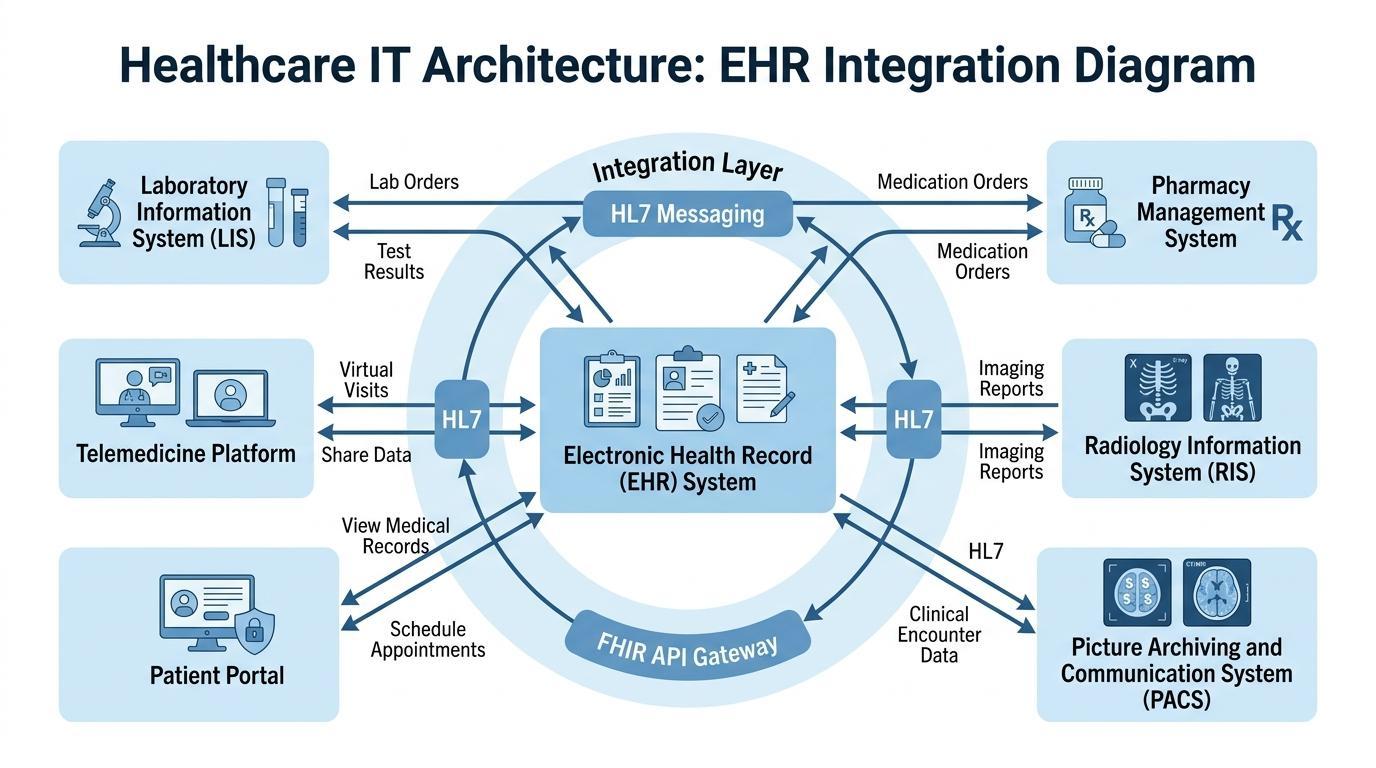
Nødvendigheten av den integrerte digitale infrastrukturen har aldri vært så høy som den er nå, fordi helsesystemene vokser og jobber med mer spesialiserte saker enn før. Moderne helseorganisasjoner er basert på en rekke kliniske teknologier som bør samhandle med hverandre på en effektiv måte for å fremme prosessen med effektiv diagnose, behandling og pasientbehandling.
Det digitaliserte helseøkosystemet har sitt sentrale koordineringssystem i EPJ-systemer. De integrerer ulike operasjonelle og kliniske teknologier, og helsepersonell kan få tilgang til nødvendig informasjon uten å måtte operere i forskjellige systemer. Slik integrasjon forbedrer hastigheten og nøyaktigheten av klinisk beslutningstaking.
En standard helseinnstilling har EPJ-plattformer som kommuniserer med en rekke viktige informasjonssystemer. Systemene er laboratorieinformasjonssystemer (LIS) som håndterer diagnostiske testresultater, apoteksystemer som håndterer resept på medisiner, og faktureringssystemene som håndterer administrasjon og økonomi. Radiologiske informasjonssystemer og bildebehandlings- og kommunikasjonssystemer (PACS), som diagnostiske bildeteknologier, kan produsere betydelige mengder bildedata som også må være tilgjengelige i pasientenes journaler.
Ved å koble sammen disse systemene danner EPJ-plattformer et enkelt miljø der pasientinformasjon beveger seg på tvers av avdelinger i sanntid. En lege som leser pasientens journal vil kunne få laboratoriefunn, bildediagnostiske rapporter, medikamenthistorikk og kliniske notater uten å måtte bytte flere programvareprogrammer. Et slikt integrasjonsnivå bidrar til å unngå betydelige forsinkelser i diagnosen og forbedrer koordineringen av omsorgsteamene.
Den økende betydningen av interoperabilitetsstandarder har også styrket formålet med EPJ-systemer i helseinfrastrukturen. Helseorganisasjoner kan dele pasientinformasjon trygt på tvers av institusjoner ved hjelp av rammeverk som HL7-meldingsprotokoller og FHIR APIer for å muliggjøre et bredere samarbeid mellom sykehus, klinikker og spesialistleverandører.
For det andre har teknologier for skytjenester og sikre nettbaserte plattformer gjort det mulig for klinikere å få tilgang til pasientjournaler eksternt. Denne funksjonen rettferdiggjør telemedisinprosjekter, spredte team av helsepersonell og tverrinstitusjonelle konsultasjoner, som blir mer og mer populære i moderne helsetjenester.
EPJ-systemer oppfattes ikke lenger som dokumentasjonsverktøy ettersom helsevesenet fortsetter å ta i bruk den digitale transformasjonen. De fungerer heller som den sentrale datautvekslingsplattformen som legger til rette for integrert, koordinert og pasientsentrert omsorg i hele helseøkosystemet.
Systemene for elektroniske pasientjournaler påvirker nesten alle områder av moderne klinisk aktivitet. Disse plattformene revolusjonerer prosessen der medisinske leverandører identifiserer problemer, organiserer omsorg og gir oppfølging gjennom sentralisering av pasientdata og sanntids tilgang til medisinske data.
EPJ-er er ikke digitale depoter for medisinske journaler, men legger til rette for pasientsikkerhetstiltak og kliniske arbeidsflyter, samt langsiktig helseplanlegging. De fem transformasjonene som diskuteres nedenfor, demonstrerer hvordan EPJ-teknologien har redefinert prosessen med å levere omsorg til pasienter i helseorganisasjoner.
Blant fordelene med elektroniske pasientjournalsystemer bør evnen til å få tilgang til pasientens fullstendige informasjon raskt nevnes som en av de viktigste. Papirbaserte forhold ble brukt når bare en pasient var pålagt å finne den medisinske historien, og det kunne ta lang tid å finne filene i forskjellige avdelinger. Slike forsinkelser kan forsinke prosessen med diagnose- og behandlingsbeslutninger, spesielt i akutte omsorgstilfeller.
EPJ-systemer fjerner disse barrierene siden pasientdata lagres i sentraliserte digitale databaser som kan nås i sanntid av autoriserte helsearbeidere. Pasienthistorikk, laboratorieresultater, bildediagnostiske rapporter, medikamentjournaler og kliniske notater kan alle nås gjennom et enkelt grensesnitt av leger, sykepleiere og spesialister. Denne helhetlige oppfatningen hjelper klinikere med å se helheten i pasientens helsetilstand og deretter ta beslutninger om behandlingen.
Direkte tilgang til data vil være spesielt viktig i en nødsituasjon når raske tiltak må iverksettes. Akuttlegene må jobbe med pasienter som har kompliserte helsehistorier og må ta beslutninger innen en begrenset tid. Klinikere kan få tilgang til tidligere diagnoser, allergier, medisiner og tidligere behandlinger; med EPJ-tilgang kan de sjekke disse elementene umiddelbart og dermed respondere på klinisk informasjon raskere og tryggere.
Den andre bemerkelsesverdige fordelen med sentraliserte pasientdata er minimering av overflødig testing. Når diagnostiske funn er lett tilgjengelige i EPJ, kan klinikere gjennomgå laboratorierapporter og bildestudier for å unngå å bestille ytterligere tester. Dette forbedrer effektiviteten, samt minimerer unødvendige helseutgifter og pasientenes eksponering for gjentatte prosedyrer.
EPJ-systemer gjør det mulig for klinikere å ta bedre informerte kliniske beslutninger og direkte forbedre pasientresultatene ved å sikre tilgjengeligheten av nøyaktig, oppdatert medisinsk informasjon.
Prosessen med å levere helsetjenester blir stadig mer tverrfaglig, da den involverer leger, spesialister, sykepleiere, farmasøyter og alliert helsepersonell. Koordinering av omsorg blant slikt personell er vanskelig uten effektiv kommunikasjon og tilgang til delt pasientinformasjon.
EPJ-systemer støtter slikt samarbeid ved å tilby en plattform som gir sentral tilgang til å gjennomgå pasientjournaler, oppdatere omsorgsplaner og dele kliniske observasjoner. Leverandører kan kommunisere innenfor den digitale pasientjournalen i sanntid, i stedet for via telefonsamtaler, faksoverføringer eller manuelt overført dokumentasjon.
Denne kollektive tilgangen til pasientinformasjon forbedrer kontinuiteten mellom avdelinger og helseinstitusjoner. For eksempel kan en primærlege henvise og samtidig gi tilgang til pasientens medisinske historie, laboratorietestresultater og medisiner, blant annet. Dette kan ses av spesialisten før konsultasjonen, noe som gjør ham eller henne i stand til å gjennomføre kliniske vurderinger mer effektivt.
De interne meldings- og oppgavebehandlingsfunksjonene i EPJ-systemer kan også hjelpe helsepersonell med å organisere pasientbehandlingen bedre. Leger kan sende sikre meldinger til kolleger, konsultasjoner kan bes om, eller instruksjoner om omsorg kan registreres i pasientjournalen. Slike kommunikasjonsverktøy minimerer tidstap og sikrer at viktig klinisk informasjon utveksles mellom de berørte omsorgsleverandørene.
Samarbeid kan forbedres, spesielt for pasienter som har komplekse eller kroniske tilstander og dermed trenger kontinuerlig omsorg fra forskjellige fagpersoner. Behandlingsplaner koordineres lettere når hver leverandør har tilgang til en delt pasientjournal, og dette er effektivt for å unngå motstridende terapier og oppnå bedre langsiktige helseresultater.
Pasientsikkerhet er en av de viktigste bekymringene i helsetjenester, og EPJ-systemer bidrar mye til å minimere antall unngåelige helsefeil. I det pre-mekaniserte papirbaserte systemet ville dokumentasjon være håndskrevet, ufullstendig pasienthistorikk og minimal informasjonsutveksling førte vanligvis til medikamentfeil, feildiagnostisering og komplikasjoner i behandlingen.
EPJ-systemer overvinner disse sårbarhetene gjennom implementering av strukturert dokumentasjon, innebygde sikkerhetskontroller og innebygde kliniske beslutningsstøttesystemer. Disse egenskapene hjelper helsepersonell med å finne ut mistenkte problemer før de kan påvirke pasientenes helse.
Automatisert medikamenthåndtering er en av de vanligste sikkerhetsbestemmelsene i EPJ-systemer. Systemets automatisering gjør det mulig for leger som forskriver medisiner via EPJ-grensesnittet å verifisere potensialet for medikamentinteraksjon, allergier eller kontraindikasjoner basert på pasientens medisinske historie. I tilfelle en konflikt vil systemet sende et varsel og få legen til å gjennomgå resepten før bestillingen gjøres.
På samme måte vil EPJ-systemer også kunne levere kliniske påminnelser og advarsler om pasientstatus, laboratorieresultater eller behandlingsdirektiver. For eksempel kan et system varsle klinikere om unormale testresultater som må følges opp, eller om forebyggende screeninger som er forsinket. Disse datamaskinkontrollene brukes til å sjekke at verdifull klinisk informasjon ikke går tapt i de travle kliniske rutinene.
Pasientsikkerheten forbedres også gjennom standardisering av dokumenter som finnes i EPJ-systemer, noe som reduserer tvetydighet i kliniske journaler. Bruk av strukturerte maler og elektronisk dataregistrering reduserer risikoen for uleselig håndskrift eller manglende journaloppføringer. Følgelig vil helsepersonell kunne stole på påliteligheten av dokumentasjonen når de gjennomgår pasientenes journaler.
Ved hjelp av automatiserte sikkerhetsfunksjoner og et bredt spekter av pasientdata, gir EPJ-systemer mulighet for å bli mye mindre utsatt for unngåelige medisinske feil, og hjelper til med å ta kliniske beslutninger tryggere.
Elektroniske pasientjournalsystemer forbedrer ikke bare den operasjonelle ytelsen til helseorganisasjoner, men forbedrer også klinisk beslutningstaking innenfor dem. De administrative prosessene som en gang måtte dokumenteres manuelt i store mengder, kan nå håndteres digitalt, og dermed gruppere mindre arbeid på hendene til helsepersonellet og forbedre den generelle ytelsen i arbeidet.
EPJ-systemer kombinerer ulike administrative og kliniske prosedyrer i ett system. Alt dette kan gjøres innenfor samme digitale rom, som inkluderer timeplanlegging, klinisk dokumentasjon, reseptbehandling og fakturering. Integrasjonen har fordelen av å eliminere nødvendigheten av et separat programvaresystem, og også mange av de manuelle funksjonene i tradisjonell helsejournalbehandling.
EPJ-systemer har digitale dokumentasjonsverktøy som gjør det mulig for klinikere å dokumentere pasientmøter mer effektivt. Funksjonene inkluderer strukturerte maler, stemmegjenkjenning og automatisert dataregistrering, slik at leger kan registrere kliniske notater med minimal tid brukt på administrative prosesser. Dette vil gjøre det mulig for helsepersonell å bruke mer tid på å behandle pasientene.
Fordelene med operasjonell effektivitet gjelder også for ledelse på sykehus og administrasjon. EPJ-systemer produserer data som helseorganisasjoner analyserer for å spore flaskehalser i arbeidsflyten, pasientgjennomstrømning og ressursutnyttelse. Slik innsikt kan hjelpe administratorer med å maksimere bemanningsnivået, minimere ventetiden og forbedre tjenesteleveringen.
Også innebygd fakturering og koding kan hjelpe helseorganisasjoner med å forenkle inntektssyklusoperasjoner. EPJ-systemer reduserer medisinske kodingsfeil og forbedrer kvaliteten på forsikringskrav som fremmes ved å koble klinisk dokumentasjon til faktureringsprosedyrer.
Gjennom disse operasjonelle forbedringene gjør EPJ-systemer det mulig for helseorganisasjoner å bli stadig mer effektive i å levere omsorg samtidig som de opprettholder høye kliniske kvalitetsstandarder.
Selv om tradisjonelle helsesystemer en gang var opptatt av å behandle sykdom først etter at symptomer dukket opp, legger nye helsetrender stadig mer vekt på forebygging og helsevedlikehold. Elektroniske pasientjournalsystemer er også svært viktige for å lette denne overgangen ved å gi helseorganisasjoner tilgang til store mengder pasientrelatert informasjon som kan struktureres og analyseres for å avdekke helserisikoer og demografiske trender.
Helsepersonell kan bruke EPJ-plattformer til å overvåke helseindikatorer hos pasienter over tid, inkludert vitale tegn, laboratorieresultater, kroniske sykdomsmarkører og behandlingsresultater. Ved hjelp av disse dataene kan klinikere oppdage varseltegn på sykdomsprogresjon på et tidlig stadium og handle før tilstanden forverres.
Disse egenskapene er svært nyttige i forebyggende omsorgsprogrammer. EPJ-systemer tillater automatisk generering av varsler når det gjelder regelmessige screeninger, vaksinasjoner og oppfølginger basert på pasientens demografi og medisinske historie. Slike automatiske påminnelser brukes for å sikre at pasienter får de nødvendige forebyggende omsorgstjenestene innenfor de riktige tidsrammene.
EPJ-systemer spiller også en kritisk rolle i befolkningshelseforvaltningsinitiativer siden data samlet inn av EPJ-systemene kan brukes. Helseorganisasjoner kan bruke aggregerte pasientdata for å bestemme trender når det gjelder utbredelse av kroniske sykdommer, effektiviteten av behandling og bruk av helsetjenester. Disse lærdommene kan hjelpe helsepersonell med å utvikle spesifikke folkehelsetiltak og sykdomshåndteringsprogrammer.
Konstant oppfølging og koordinert oppmerksomhet er krav for pasienter med kroniske sykdommer som diabetes, hjertesykdommer og pusteproblemer. EPJ-systemer letter disse programmene ved å levere fullstendig informasjon til klinikere om fremgang og etterlevelse av behandling og kliniske resultater hos pasienter.
Med EPJ-systemer som legger til rette for etablering av datadrevne helsestrategier, er det mulig å transformere de nåværende helseorganisasjonene ved ikke å respondere på sykdommer, men ved å tilby forebyggende og proaktive omsorgsmodeller. Denne endringen resulterer til slutt i bedre pasientresultater og mer bærekraftige helsesystemer.
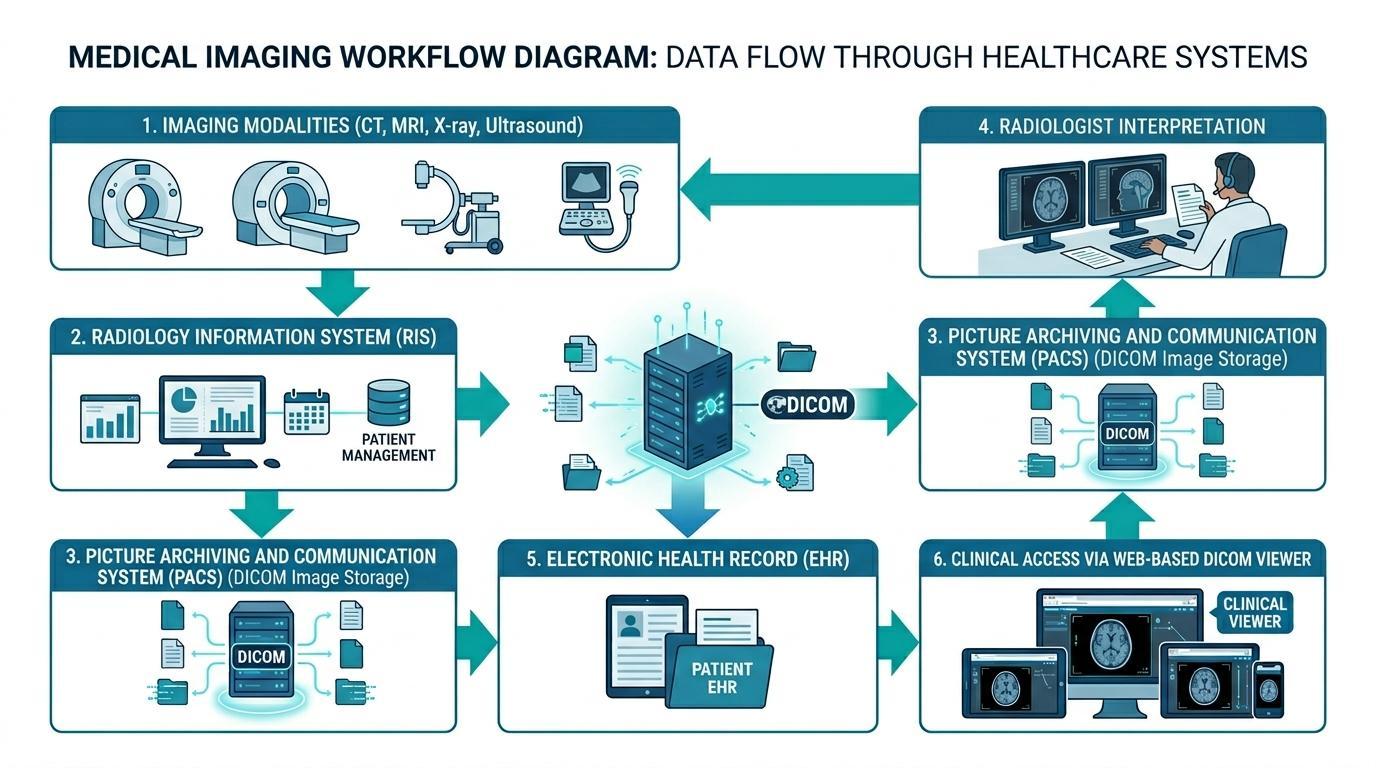
Elektronisk pasientjournal og deretter inn i en nettbasert DICOM-fremviser, noe som hjelper klinikere med å få tilgang til studien. Ovenfor er et diagram over hvordan PACS integreres med RIS- og EPJ-systemer.
Diagnostisk bildediagnostikk er svært viktig i dagens helsebeslutninger. Røntgen, CT-skanninger, MR og ultralyd er bildeteknologier som gir klinikere informasjonen som trengs for å diagnostisere riktig og utvikle behandlingsplaner. Likevel er nytten av disse bildestudiene sterkt påvirket av hvor lett de kan nås og tolkes av klinikere innenfor den generelle kliniske arbeidsflyten.
Elektroniske pasientjournaler er systemer koblet til den medisinske bildeinfrastrukturen for å sikre at diagnostiske bildedata er tilgjengelige sammen med andre pasienthelsedata. Denne integrasjonen oppnås vanligvis ved å koble EPJ-plattformer til bildeteknologi, som radiologiinformasjonssystemer (RIS) og bildebehandlings- og kommunikasjonssystemer (PACS).
PACS-systemer er ansvarlige for å lagre, administrere og distribuere medisinske bildedata i standardiserte formater som DICOM. Disse systemene gjør det mulig for radiologer å se bildestudier, gjøre diagnostiske funn og skrive radiologirapporter. Etter å ha utført bildeanalysen, kan de aktuelle rapportene og bildereferansene integreres i pasientens EPJ-journal.
Hvis EPJ-systemer er koblet til PACS-plattformer, kan klinikere kanskje se bildediagnostiske funn i pasientens elektroniske journal. For eksempel kan en lege som har tilgang til en pasients journaler i EPJ-systemet, se diagnostiske bilder gjennom en innebygd nettbasert DICOM-fremviser uten å forlate det kliniske grensesnittet. Dette er en jevn arbeidsflyt uten nødvendigheten av å logge på forskjellige bildesystemer, og effektiviteten av klinisk beslutningstaking er sterkt forbedret.
Integrasjon av EPJ-systemer og bildeplattformer forbedrer også interaksjonen mellom radiologer og henvisende leger. Når bilderesultatene er koblet til den digitale journalen til pasienten, kan klinikere i forskjellige avdelinger få tilgang til de samme diagnostiske dataene og gjøre det samtidig. Evnen letter diskusjonen av saker på tvers av forskjellige disipliner, behandlingsplanleggingsmøter og telekonferanser med spesialister basert i andre medisinske institusjoner.
Ettersom helseorganisasjoner utvider bruken av digitale bildeteknologier, vil migreringen av EPJ-systemer for å integrere med cloud PACS-bildesystem bli av større betydning. Slike assosiasjoner tillater omsorgspersoner å integrere kliniske journaler og diagnostiske bildedata for å danne et mer detaljert og omfattende bilde av en pasients helse. Det er slik skybasert PACS revolusjonerer telemedisin.
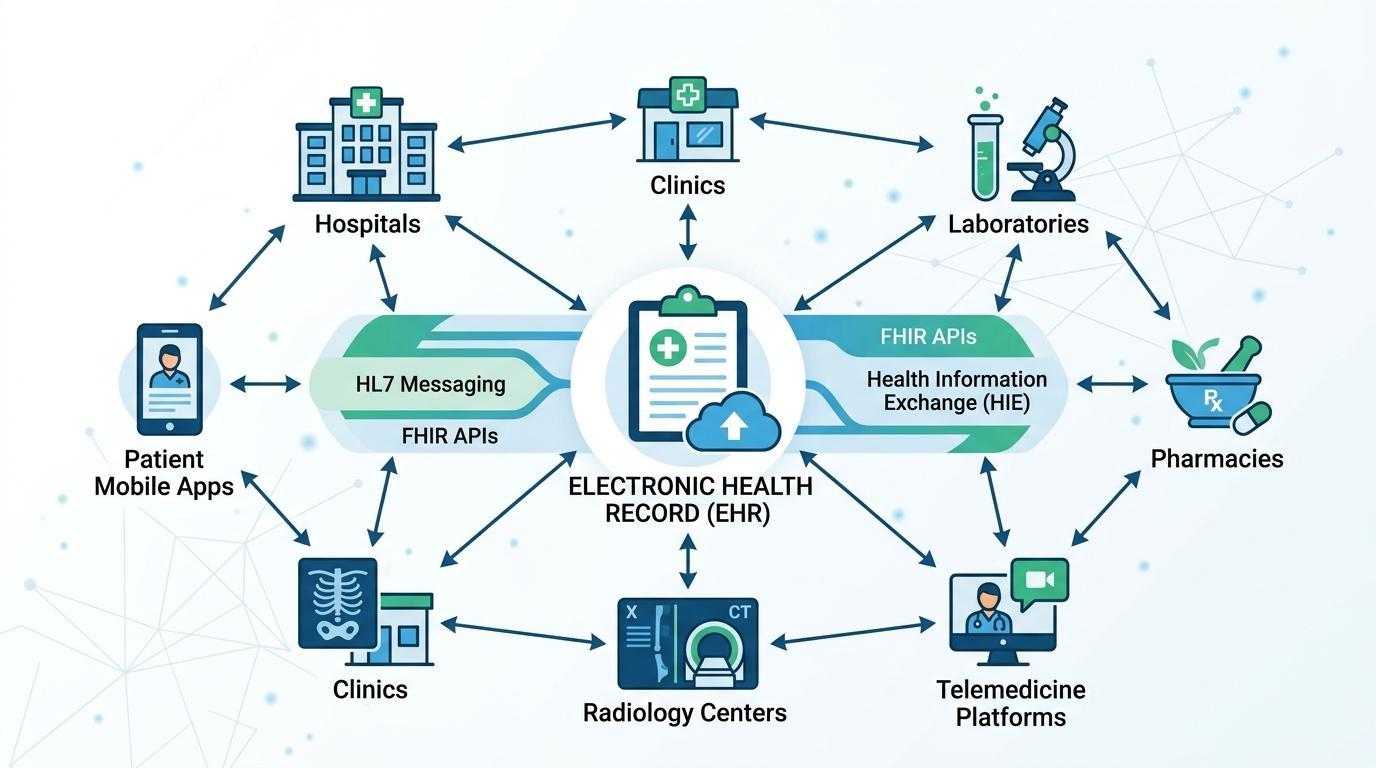
En av de viktigste funksjonene i de moderne elektroniske pasientjournalsystemene kalles interoperabilitet. Evnen til å dele pasientinformasjon mellom ulike systemer, organisasjoner og til og med regioner blir et sterkt krav fra helseorganisasjoner. I fravær av interoperabilitet kan viktige pasientdata bli delt mellom uavhengige plattformer og overfladisk arrangert omsorg.
For å overvinne dette dilemmaet er det utviklet helseteknologistandarder for å lette ryddig kommunikasjon mellom ulike helsesystemer. Health Level Seven (HL7) er en av de mest populære meldingsrammeverkene som tillater helseapplikasjoner å kommunisere kliniske data, inkludert pasientinnleggelser, laboratorieresultater og medikamentordrer.
Videre har Fast Healthcare Interoperability Resources (FHIR)-standarden blitt en nåværende modell for deling av helsedata. FHIR er basert på en nettbasert API for å tillate helseapplikasjoner å dele strukturert pasientinformasjon i sanntid på en sikker måte. Denne praksisen gjør det mulig for EPJ-systemer å integrere mer effektivt med tredjepartsapplikasjoner, pasientportaler, mobile helsesystemer og forskningsdatabaser.
EPJ-systemer kan brukes til å kommunisere med et stort utvalg av helseteknologier gjennom interoperabilitetsrammeverk som HL7 og FHIR. Disse inkluderer laboratorie-, apotek-, bilde-, forsikrings- og telemedisinsystemer. Resultatet er et helse-IT-økosystem som er mer tilkoblet og har dataflyter som sømløst flyter mellom systemene som bistår i diagnose, behandling og omsorgshåndtering.
Interoperabiliteten er også avgjørende for samarbeid på tvers av institusjoner. Det er vanligvis mange helsepersonell som behandler pasienter, som sykehus, spesialistklinikker og lokale helsesentre. EPJ-er med interoperabilitet på tvers av disse leverandørene muliggjør deling av pasientjournaler, eliminerer duplisering av tester og støtter kontinuitet i omsorgen.
Med den pågående utviklingen av digital helseinfrastruktur vil interoperabilitet være et fokus for utviklingen av helseteknologi. Nyere tilkoblede helseapplikasjoner kan nå kommunisere effektivt, trygt og raskt med sine motparter på grunn av standarder som FHIR.
EPJ-systemer utvides kontinuerlig med nye teknologier som helseorganisasjoner implementerer for å forbedre pasientresultater og operasjonell effektivitet. Nye utviklinger dukker opp som utvider omfanget av EPJ-plattformer utover journalhåndtering til å inkludere intelligente systemer som aktivt legger til rette for klinisk beslutningstaking.
Integrasjonen av kunstig intelligens og maskinlæringsteknologier i EPJ-systemer kan betraktes som en av de mest lovende tilnærmingene i denne retningen. Kliniske beslutningsstøtteverktøy basert på AI kan behandle store mengder pasientdata, identifisere trender, flagge potensielle helserisikoer og foreslå evidensbaserte behandlingsplaner. Evnene gjør det mulig for klinikere å ta bedre beslutninger og minimere den kognitive byrden av kompliserte pasienttilfeller.
Et annet domene som viser enorm verdi av EPJ-plattformer er prediktiv analyse. Ved hjelp av historisk pasientdataanalyse kan helseorganisasjoner bestemme trender med hensyn til sykdomsutvikling, risiko for reinnleggelse og behandlingseffektivitet. Slik innsikt kan veilede helsepersonell til å handle raskere og planlegge forebyggende omsorgsstrategier som vil gi bedre pasientresultater på lang sikt.
EPJ-plattformer blir også mer integrert med pasientengasjementsteknologier. Beskyttende pasientportaler, mobil helse og fjernovervåkingssystemer lar pasienter administrere sine egne helsejournaler, kontakte helsepersonell og overvåke individuell helsestatistikk. En så høy grad av åpenhet stimulerer pasienter til å være mer aktive i sin egen helseforvaltning.
EPJ-systemer endrer også metodene for implementering og administrasjon med bruk av skytjenester. Helseinfrastruktur i skyen gjør det mulig for helseorganisasjoner å skalere systemene sine mer effektivt, lar klinikere få tilgang til dem eksternt, og hjelper dem med å ta i bruk nye helseteknologier raskere. Fleksibiliteten er spesielt nyttig i en verden der telemedisin og distribuerte modeller for helsetjenester får stadig større fotfeste.
EPJ-plattformer vil implementere digitale helseøkosystemer ettersom helsesystemer fortsetter å omfavne en modernisert tilnærming. Det faktum at de kan slå sammen data, hjelpe til med klinisk beslutningstaking og legge til rette for samarbeid på tvers av helsenettverk, vil være nøkkelen til å bestemme fremtiden for pasientbehandling.
Elektroniske pasientjournalsystemer har radikalt endret hvordan helseorganisasjoner håndterer pasientdata og gir klinisk omsorg. EPJ-systemer hjelper helsepersonell med å hente fullstendig pasientinformasjon trygt og raskt ved å erstatte usammenhengende papirdokumenter med sentralt plasserte digitale plattformer.
Effektene av disse systemene er tydelige på mange områder av helsetjenester. Klinisk beslutningstaking forbedres, samarbeid mellom omsorgsteam støttes av bedre kommunikasjonsverktøy, og medisinske feil reduseres med automatiserte sikkerhetstiltak. Samtidig kan enhetlige arbeidsflyter og analyser hjelpe helseorganisasjoner med å jobbe mer effektivt og planlegge proaktiv helseforvaltning.
Interoperabilitet er også avgjørende for å integrere EPJ-systemer med andre helseteknologier. Pasientinformasjon kan utveksles mellom institusjoner og kobles til bildeplattformer, laboratoriesystemer og telemedisintjenester gjennom en standardisert struktur, inkludert HL7 og FHIR. Slike relasjoner etablerer et integrert helseøkosystem der klinikere kan jobbe i koordinering og pasienter får koordinert omsorg.
Med den pågående utviklingen av digitale helseteknologier vil EPJ-systemer forbli et fokus for helseinnovasjon. Ved å muliggjøre sikker datadeling, støtte sofistikerte analyser og introdusere nye teknologier, inkludert kunstig intelligens, vil EPJ-plattformer fortsette å forbedre kvaliteten, effektiviteten og tilgjengeligheten av pasientbehandling.
Elektronisk pasientjournalsystem er et online system der pasienthelsejournaler administreres og oppbevares i en sentral database. EPJ-systemer gjør det mulig for helsepersonell å hente pasientjournaler, kliniske notater, laboratorieresultater, bildediagnostiske rapporter, medisiner og behandlingshistorikk i sanntid, noe som forbedrer koordinering og effektivitet i helsetjenestene.
Pasientsikkerheten forbedres med EPJ-systemet siden det har innebygde automatiserte funksjoner, som varslingssystemer for medikamentinteraksjoner, allergivarsler og kliniske påminnelser. Disse egenskapene kan hjelpe medisinsk personell med å bestemme de mulige risikoene før behandlingen gis, og minimere muligheten for unngåelige helsefeil.
EPJ-systemene inkluderer medisinske bildesystemer som PACS og RIS. Integrasjonen vil gjøre det mulig for klinikere å se diagnostisk bildediagnostikk og radiologirapporter direkte i pasientens elektroniske journal. Integrerte DICOM-fremvisere i de fleste tilfeller lar en lege få tilgang til bildestudier uten å bli tatt ut av EPJ-grensesnittet.
Interoperabilitet refererer til evnen ulike helsesystemer har til å utveksle og tolke pasientdata. Standarder som HL7-meldingsprotokoller og FHIR API-er gjør at EPJ-systemer kan kommunisere med laboratoriesystemer, bildeplattformer, apotekdatabaser og andre helseteknologier.
EPJ-systemer støtter forebyggende helsetjenester ved å gjøre det mulig for klinikere å spore pasientens helseindikatorer over tid og identifisere potensielle risikofaktorer. Automatiserte påminnelser for vaksinasjoner, screeninger og oppfølgingsbesøk hjelper helsepersonell med å implementere forebyggende omsorgsstrategier som forbedrer langsiktige pasientresultater.
|
Cloud PACS og online DICOM-fremviserLast opp DICOM-bilder og kliniske dokumenter til PostDICOM-servere. Lagre, vis, samarbeid og del dine medisinske bildefiler. |