De laatste twintig jaar waren getuige van een radicale verschuiving in de zorgverlening, die werd teweeggebracht door een digitale transformatie. Ziekenhuizen, klinieken, beeldvormingscentra en gespecialiseerde praktijken bestaan nu in nog complexere informatie-ecosystemen waar grote volumes patiëntinformatie gedocumenteerd, opgeslagen en gedeeld moeten worden tussen meer dan één klinisch systeem. Op basis van labresultaten en medicatiegeschiedenis, radiologieverslagen en behandelplannen, vertrouwen de hedendaagse zorgorganisaties op kwalitatieve toegang tot informatie om de juiste klinische beslissingen te nemen.
In het verleden werden patiëntgegevens verspreid in papieren dossiers, in de archieven van afdelingen en in geïsoleerde datasystemen. Deze fragmentatie leidde vaak tot communicatieproblemen tussen zorgverleners, een traag diagnoseproces en medische fouten. De nadelen van de vorige archiveringssystemen werden steeds duidelijker naarmate zorgsystemen groter werden en het aantal patiënten toenam.
Elektronische Patiëntendossier (EPD)-systemen werden een oplossing voor deze problemen omdat ze een gecentraliseerd digitaal systeem bieden dat patiëntgegevens in de hele zorgomgeving samenbrengt. EPD-platforms, geïntegreerd door klinische gegevens te consolideren in één enkel systeem, stellen artsen, verpleegkundigen, specialisten en beheerders in staat om in realtime toegang te krijgen tot de juiste patiëntgegevens. Dergelijke toegankelijkheid verbetert de coördinatie tussen afdelingen aanzienlijk en faciliteert snellere en beter geïnformeerde klinische besluitvorming.
Naast louter het digitaliseren van dossiers, zijn de hedendaagse EPD-systemen de ruggengraat van verbonden zorgsystemen. Ze zijn het centrale punt waarop verschillende klinische technologieën samenkomen, zoals laboratoriumsystemen, apotheekbeheerplatforms, medische factureringssystemen en diagnostische beeldvormingssystemen zoals PACS. EPD-systemen kunnen geïsoleerde zorgtechnologieën omzetten in data-uitwisseling met elkaar via standaard interoperabiliteitskaders zoals HL7 en FHIR API's.
Met de verdere verschuiving naar geïntegreerde en datagestuurde zorgmodellen in de gezondheidszorg, is de rol van EPD-systemen aanzienlijk gegroeid. Klinische beslissingsondersteunende hulpmiddelen, bevolkingsgezondheidsanalyses, programma's voor preventieve zorg en inter-institutionele behandelplanning worden nu ondersteund op deze platforms. Het Elektronisch Patiëntendossier is in zekere zin het digitale hart geworden van het moderne patiëntenzorgbeheer.
Om de vraag te beantwoorden over de impact van EPD-systemen op de kwaliteit van de gezondheidszorg, is het noodzakelijk om te focussen op hoe deze systemen de klinische workflow van zorginstellingen veranderen, de samenwerking van de zorgverleners verbeteren en helpen bij het nemen van veiligere behandelbeslissingen. De volgende paragrafen onderzoeken vijf belangrijke gebieden waarop EPD-technologie de kwaliteit van de patiëntenzorg, klinische samenwerking en het beheer van gezondheidsgegevens in de huidige digitale gezondheidssystemen verandert.
EPD-systemen hebben zich ontwikkeld tot de basis van de nieuwe zorginfrastructuur. Hun impact reikt veel verder dan louter het digitaliseren van dossiers en stelt zorgorganisaties in staat om de kwaliteit van zorg te verbeteren door deze beter te beheren en coöperatiever te zijn.
Enkele van de belangrijkste lessen van dit artikel zijn de volgende belangrijke veranderingen die de adoptie van EPD in de huidige zorgomgevingen teweegbrengt:
• EPD-systemen reguleren alle patiëntgegevens en stellen clinici in staat om de volledige medische geschiedenis te verkrijgen via één systeem.
• De beschikbaarheid van realtime gegevens verbetert de klinische besluitvorming, vooral in situaties waar sprake is van een noodgeval of tijdgevoelige behandeling.
• Vermijdbare medische fouten worden verminderd door het gebruik van geautomatiseerde veiligheidsmaatregelen, waaronder allergiewaarschuwingen en waarschuwingen voor medicatie-interacties.
• Standaard workflows stroomlijnen de administratieve en klinische workflows, waardoor de operationele efficiëntie in zorgorganisaties wordt verbeterd.
• EPD-systemen hebben analyses voor de volksgezondheid die langetermijnprogramma's voor ziektebeheer en preventieve zorgstrategieën ondersteunen.
Deze mogelijkheden stellen zorgverleners in staat om meer datagestuurde, patiëntgerichte en gecoördineerde zorg te bieden.
Een Elektronisch Patiëntendossier (EPD)-systeem is een online systeem dat het beheren, opslaan en delen van de gezondheidsinformatie van patiënten binnen zorginstelling(en) mogelijk maakt. EPD-systemen bieden een breed en constant bijgewerkt beeld van de medische dossiers van een patiënt, in tegenstelling tot traditionele papieren kaarten of afdelingsdatabases.
EPD-systemen worden gebruikt om een verscheidenheid aan klinische gegevens op te slaan, zoals demografische gegevens, artsenorders, medicatiegeschiedenis, laboratoriumgegevens, verslagen van beeldvormingsorders, behandelingsverlopen en factureringsgegevens. Dergelijke gegevens worden opgeslagen in een goed gestructureerde database die bevoegd medisch personeel in staat stelt om in realtime toegang te krijgen tot patiëntendossiers op elk klinisch werkstation dat op die database is aangesloten.
Een van de troeven van EPD's is hun vermogen om de informatie uit verschillende bronnen van het zorgsysteem te verenigen. De interacties tussen een patiënt en een specialist kunnen automatisch worden genoteerd en gecoördineerd wanneer een patiënt diagnostische tests ondergaat, medicatie neemt of communiceert met specialisten, en de patiënt heeft een digitaal dossier waarin de interacties kunnen worden gesynchroniseerd. Deze realtime gegevenssamenvatting vormt een longitudinaal en geïntegreerd perspectief van het gezondheidsdossier van de patiënt.
Elektronische Medische Dossiers (EMD) en Elektronische Patiëntendossiers (EPD) zijn termen die door elkaar worden gebruikt, terwijl de twee concepten eigenlijk verschillend zijn. EMD-systemen bevatten meestal dossiers van patiënten in één enkele zorginstelling, en ze worden voornamelijk gebruikt als elektronische vervanging voor papieren kaarten. EPD-systemen daarentegen zijn ontwikkeld om interoperabiliteit te bieden en gegevens uit te wisselen tussen de verschillende zorgverleners en instellingen.
Deze interoperabiliteitsfunctie is vooral essentieel in de hedendaagse zorgomstandigheden waar patiënten vaak door verschillende experts en instellingen behandeld moeten worden. EPD-systemen kunnen patiëntgegevens delen met externe systemen via gestandaardiseerde communicatiestandaarden zoals HL7-berichten en op FHIR gebaseerde API's, waardoor zorgnetwerken de zorg kunnen coördineren.
Naast het opslaan van klinische documenten, hebben de meeste huidige EPD-systemen ook zeer bekwame functies zoals klinische beslissingsondersteunende systemen, automatische veiligheidswaarschuwingssystemen, analysedashboards en functies die patiënten in staat stellen om deel te nemen. Dergelijke mogelijkheden stellen zorgorganisaties in staat om zorg te registreren en proactief klinische resultaten te verbeteren met behulp van datagestuurde inzichten.
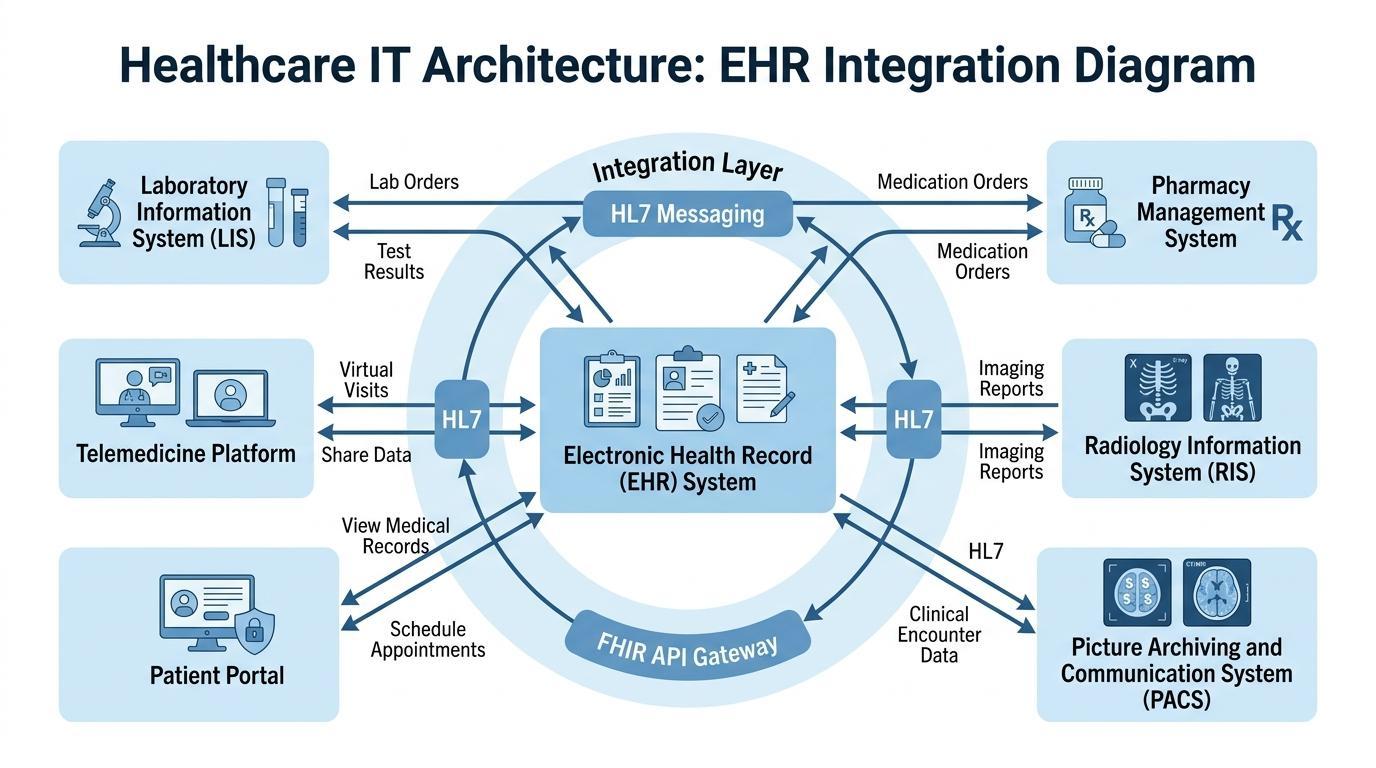
De noodzaak van de geïntegreerde digitale infrastructuur is nog nooit zo hoog geweest als nu, omdat zorgsystemen groeien en met meer gespecialiseerde gevallen werken dan voorheen. Hedendaagse zorgorganisaties zijn gebaseerd op tal van klinische technologieën die op een effectieve manier met elkaar moeten communiceren om het proces van effectieve diagnose, behandeling en patiëntbeheer te bevorderen.
Het gedigitaliseerde zorg-ecosysteem heeft zijn centrale coördinatiesysteem in EPD-systemen. Ze integreren verschillende operationele en klinische technologieën, en de zorgprofessionals hebben toegang tot de benodigde informatie zonder in verschillende systemen te hoeven werken. Een dergelijke integratie verbetert de snelheid en nauwkeurigheid van de klinische besluitvorming.
Een standaard zorgomgeving heeft EPD-platforms die communiceren met een aantal belangrijke informatiesystemen. Dit zijn Laboratorium Informatie Systemen (LIS) die diagnostische testresultaten verwerken, apotheeksystemen die het voorschrijven van medicijnen beheren, en de factureringssystemen die de administratie en financiën afhandelen. Radiologische informatiesystemen en Picture Archiving and Communication Systems (PACS), als diagnostische beeldvormingstechnologieën, kunnen aanzienlijke hoeveelheden beeldgegevens produceren die ook beschikbaar moeten zijn in de dossiers van patiënten.
Door deze systemen met elkaar te verbinden, vormen EPD-platforms een enkele omgeving waarin patiëntinformatie in realtime tussen afdelingen beweegt. Een arts die het dossier van een patiënt leest, kan laboratoriumresultaten, beeldvormingsverslagen, medicatiegeschiedenis en klinische notities opvragen zonder de noodzaak om van verschillende softwareprogramma's te wisselen. Een dergelijk niveau van integratie helpt aanzienlijke vertragingen in de diagnose te voorkomen en verbetert de coördinatie van zorgteams.
Het opkomende belang van interoperabiliteitsstandaarden heeft ook het doel van EPD-systemen in de zorginfrastructuur versterkt. Zorgorganisaties kunnen patiëntinformatie veilig delen tussen instellingen met behulp van kaders zoals HL7-berichtenprotocollen en FHIR API's om een bredere samenwerking tussen ziekenhuizen, klinieken en gespecialiseerde aanbieders mogelijk te maken.
Ten tweede hebben technologieën van cloud computing en veilige webgebaseerde platforms clinici in staat gesteld om op afstand toegang te krijgen tot patiëntendossiers. Deze functie rechtvaardigt telegeneeskundeprojecten, verspreide teams van zorgprofessionals en consultaties tussen instellingen, die steeds populairder worden in de hedendaagse zorgverlening.
EPD-systemen worden niet langer gezien als documentatietools naarmate de gezondheidszorg de digitale transformatie blijft omarmen. Ze dienen eerder als het kernplatform voor gegevensuitwisseling dat geïntegreerde, gecoördineerde en patiëntgerichte zorg in het hele zorg-ecosysteem faciliteert.
De systemen van Elektronische Patiëntendossiers beïnvloeden bijna alle gebieden van de hedendaagse klinische activiteit. Deze platforms revolutioneren het proces waarin medische zorgverleners problemen identificeren, zorg organiseren en vervolgzorg bieden door de centralisatie van patiëntgegevens en realtime toegang tot medische gegevens.
EPD's zijn geen digitale opslagplaatsen van medische dossiers, maar faciliteren de inspanningen voor patiëntveiligheid en klinische workflows, evenals langetermijnplanning in de gezondheidszorg. De vijf hieronder besproken transformaties tonen aan hoe de EPD-technologie het proces van zorgverlening aan patiënten in zorgorganisaties opnieuw heeft gedefinieerd.
Onder de voordelen van Elektronische Patiëntendossier-systemen moet de mogelijkheid om snel toegang te krijgen tot de volledige informatie van de patiënt worden genoemd als een van de belangrijkste. Papieren omstandigheden werden gebruikt wanneer alleen een patiënt nodig was om de medische geschiedenis te vinden, en het kon lang duren om de dossiers in verschillende afdelingen te vinden. Dergelijke vertragingen kunnen het proces van diagnose en behandelbeslissingen vertragen, vooral bij spoedeisende zorg.
EPD-systemen nemen deze barrières weg, aangezien patiëntgegevens worden opgeslagen in gecentraliseerde digitale databases die in realtime toegankelijk zijn voor geautoriseerde zorgverleners. Patiëntgeschiedenissen, laboratoriumresultaten, beeldvormingsverslagen, medicatieregisters en klinische notities zijn allemaal toegankelijk via één enkele interface voor artsen, verpleegkundigen en specialisten. Dit holistische perspectief helpt clinici om de totaliteit van de gezondheidstoestand van een patiënt te zien en vervolgens beslissingen te nemen over hun behandeling.
Live toegang tot gegevens zal met name belangrijk zijn in een noodsituatie wanneer snelle acties moeten worden ondernomen. De spoedartsen moeten werken met patiënten die complexe gezondheidsgeschiedenissen hebben en moeten beslissingen nemen binnen een beperkte hoeveelheid tijd. Clinici hebben toegang tot eerdere diagnoses, allergieën, medicijnen en eerdere behandelingen; met EPD-toegang kunnen ze deze items onmiddellijk controleren en dus sneller en veiliger reageren op klinische informatie.
Een ander opmerkelijk voordeel van gecentraliseerde patiëntgegevens is de minimalisatie van overbodige tests. Wanneer diagnostische bevindingen direct beschikbaar zijn in het EPD, kunnen clinici de laboratoriumverslagen en beeldvormingsstudies bekijken om te voorkomen dat er extra tests worden besteld. Dit verhoogt de efficiëntie, en minimaliseert onnodige zorguitgaven en de blootstelling van patiënten aan herhaalde procedures.
EPD-systemen stellen clinici in staat om beter geïnformeerde klinische beslissingen te nemen en direct de patiëntresultaten te verbeteren door de beschikbaarheid van accurate, up-to-date medische informatie te garanderen.
Het proces van zorgverlening wordt steeds multidisciplinairder, aangezien het artsen, specialisten, verpleegkundigen, apothekers en paramedische professionals omvat. De coördinatie van zorg tussen dergelijke professionals is moeilijk zonder effectieve communicatie en toegang tot gedeelde patiëntinformatie.
EPD-systemen ondersteunen een dergelijke samenwerking door een platform te bieden dat centrale toegang biedt tot het bekijken van patiëntendossiers, het bijwerken van zorgplannen en het delen van klinische observaties. Zorgverleners kunnen in realtime communiceren binnen het digitale patiëntendossier, in plaats van via telefoongesprekken, faxoverdrachten of handmatig overgedragen documentatie.
Deze collectieve toegang tot patiëntinformatie verbetert de continuïteit tussen afdelingen en zorginstellingen. Een huisarts kan bijvoorbeeld een verwijzing doen en tegelijkertijd toegang geven tot de medische geschiedenis van de patiënt, laboratoriumtestresultaten en medicijnen, onder andere. Dit kan door de specialist worden bekeken voorafgaand aan de consultatie, waardoor hij of zij klinische beoordelingen effectiever en efficiënter kan uitvoeren.
De interne berichtgevings- en taakbeheerfuncties van EPD-systemen kunnen zorgverleners ook helpen om de patiëntenzorg beter te organiseren. Artsen kunnen veilige berichten sturen naar collega's, consultaties kunnen worden aangevraagd, of zorginstructies kunnen in het patiëntendossier worden vastgelegd. Dergelijke communicatiemiddelen minimaliseren tijdverlies en zorgen ervoor dat cruciale klinische gegevens worden uitgewisseld tussen de betrokken zorgverleners.
Samenwerking kan worden verbeterd, vooral voor patiënten met complexe of chronische aandoeningen die dus continue zorg van verschillende professionals nodig hebben. Behandelplannen worden gemakkelijker gecoördineerd wanneer elke zorgverlener toegang heeft tot een gedeeld patiëntendossier, en dit is effectief in het vermijden van tegenstrijdige therapieën en het bereiken van betere langetermijngezondheidsresultaten.
Patiëntveiligheid is een van de belangrijkste zorgen in de zorgverlening, en EPD-systemen dragen veel bij aan het minimaliseren van het aantal vermijdbare zorgfouten. In het pre-gemechaniseerde, op papier gebaseerde systeem was de documentatie handgeschreven, was de patiëntgeschiedenis onvolledig en leidde de minimale informatie-uitwisseling meestal tot medicatiefouten, verkeerde diagnoses en complicaties bij behandelingen.
EPD-systemen overwinnen deze kwetsbaarheden door de implementatie van gestructureerde documentatie, ingebouwde veiligheidscontroles en ingebouwde klinische beslissingsondersteunende systemen. Deze kenmerken helpen zorgprofessionals bij het opsporen van vermoedelijke problemen voordat ze de gezondheid van de patiënten kunnen beïnvloeden.
Geautomatiseerd medicatiebeheer is een van de meest voorkomende veiligheidsvoorzieningen in EPD-systemen. De automaticiteit van het systeem stelt artsen die medicatie voorschrijven via de EPD-interface in staat om het potentieel van medicijninteractie, allergieën of contra-indicaties te verifiëren op basis van de medische geschiedenis van de patiënt. In geval van een conflict zal het systeem een waarschuwing sturen en de arts de voorschrijving laten herzien voordat een bestelling wordt geplaatst.
Op dezelfde manier zullen EPD-systemen ook in staat zijn om klinische herinneringen en waarschuwingen te geven over de status van de patiënt, laboratoriumresultaten of behandelingsrichtlijnen. Een systeem kan bijvoorbeeld clinici op de hoogte stellen van abnormale testresultaten die opgevolgd moeten worden of van preventieve screenings die te laat zijn. Deze computercontroles worden gebruikt om te controleren of waardevolle klinische informatie niet verloren gaat in de drukke klinische routines.
Patiëntveiligheid wordt ook verbeterd door de standaardisatie van documenten die in EPD-systemen zijn opgenomen, wat de dubbelzinnigheid in klinische dossiers vermindert. Het gebruik van gestructureerde sjablonen en elektronische gegevensinvoer vermindert de risico's van onleesbaar handschrift of ontbrekende dossiernotities. Bijgevolg zouden zorgverleners kunnen vertrouwen op de betrouwbaarheid van de documentatie bij het beoordelen van patiëntendossiers.
Door gebruik te maken van geautomatiseerde veiligheidsfuncties en een breed scala aan patiëntgegevens, maken EPD-systemen het mogelijk om veel minder gevoelig te zijn voor vermijdbare medische fouten en helpen ze om klinische beslissingen veiliger te maken.
Elektronische Patiëntendossier-systemen verbeteren niet alleen de operationele prestaties van zorgorganisaties, maar ook de klinische besluitvorming daarbinnen. De administratieve processen die ooit handmatig in grote hoeveelheden gedocumenteerd moesten worden, kunnen nu digitaal worden afgehandeld, waardoor er minder werk op de handen van het zorgpersoneel rust en de algehele werkprestaties worden verbeterd.
EPD-systemen combineren verschillende administratieve en klinische procedures in één systeem. Dit alles kan worden gedaan binnen dezelfde digitale ruimte, inclusief het plannen van afspraken, klinische documentatie, medicatiebeheer en facturering. De integratie heeft het voordeel dat de noodzaak van een apart softwaresysteem wordt geëlimineerd, en ook veel van de handmatige functies van traditioneel beheer van zorgdossiers.
EPD-systemen hebben digitale documentatietools die clinici in staat stellen om patiëntontmoetingen effectiever te documenteren. De functies omvatten gestructureerde sjablonen, spraakherkenning en geautomatiseerde gegevensinvoer, waardoor artsen klinische notities kunnen vastleggen met minimale tijd besteed aan administratieve processen. Dit stelt de zorgverleners in staat om meer tijd te besteden aan de patiënten.
De voordelen van operationele efficiëntie zijn ook van toepassing op het beheer in ziekenhuizen en de administratie. EPD-systemen produceren gegevens die zorgorganisaties analyseren om knelpunten in de workflow, patiëntdoorstroming en resourcegebruik te volgen. Dergelijke inzichten kunnen beheerders helpen om het personeelsniveau te maximaliseren, wachttijden te minimaliseren en de dienstverlening te verbeteren.
Ook kunnen ingebouwde facturering en codering zorgorganisaties helpen om de omzetcyclusoperaties te vereenvoudigen. EPD-systemen verminderen medische coderingsfouten en verbeteren de kwaliteit van de verzekeringsclaims die worden ingediend door klinische documentatie te koppelen aan factureringsprocedures.
Door deze operationele verbeteringen stellen EPD-systemen zorgorganisaties in staat om steeds efficiënter zorg te verlenen met behoud van hoge klinische kwaliteitsnormen.5. Datagestuurde preventieve zorg en beheer van de volksgezondheid
Hoewel traditionele zorgsystemen zich ooit bezighielden met het behandelen van ziekten pas nadat symptomen verschenen, leggen nieuwe zorgtrends steeds meer de nadruk op preventie en gezondheidsbehoud. Elektronische Patiëntendossier-systemen zijn ook zeer belangrijk om deze overgang te vergemakkelijken door zorgorganisaties toegang te bieden tot enorme hoeveelheden patiëntgerelateerde informatie die gestructureerd en geanalyseerd kan worden om gezondheidsrisico's en demografische trends te onthullen.
Zorgverleners kunnen EPD-platforms gebruiken om gezondheidsindicatoren van patiënten in de loop van de tijd te monitoren, waaronder vitale functies, laboratoriumresultaten, markers voor chronische ziekten en behandelresultaten. Met behulp van deze gegevens kunnen clinici de waarschuwingssignalen van ziekteprogressie in een vroeg stadium detecteren en handelen voordat de aandoening verslechtert.
Deze mogelijkheden zijn zeer nuttig in preventieve zorgprogramma's. De EPD-systemen maken het mogelijk om automatisch waarschuwingen te genereren als het gaat om regelmatige screenings, inentingen en follow-ups op basis van de demografie en medische geschiedenis van de patiënt. Dergelijke automatische herinneringen worden gebruikt om ervoor te zorgen dat patiënten de nodige preventieve zorgdiensten binnen de juiste termijnen ontvangen.
EPD-systemen spelen ook een cruciale rol in initiatieven voor het beheer van de volksgezondheid, aangezien de door de EPD-systemen verzamelde gegevens kunnen worden gebruikt. Zorgorganisaties kunnen geaggregeerde patiëntgegevens gebruiken om trends te bepalen op het gebied van de prevalentie van chronische ziekten, de effectiviteit van de behandeling en het gebruik van gezondheidsdiensten. Deze lessen kunnen zorgprofessionals helpen om specifieke volksgezondheidsinterventies en ziektebeheerprogramma's te ontwikkelen.
Constante follow-up en gecoördineerde aandacht zijn vereisten voor patiënten met chronische ziekten zoals diabetes, hartaandoeningen en ademhalingsproblemen. EPD-systemen vergemakkelijken deze programma's door volledige informatie te leveren aan clinici over de voortgang en de naleving van de behandeling en de klinische resultaten van patiënten.
Met EPD-systemen die de creatie van datagestuurde zorgstrategieën vergemakkelijken, is het mogelijk om de huidige zorgorganisaties te transformeren door niet te reageren op ziekten, maar door preventieve en proactieve zorgmodellen te bieden. Deze verandering resulteert uiteindelijk in betere patiëntresultaten en duurzamere zorgsystemen.
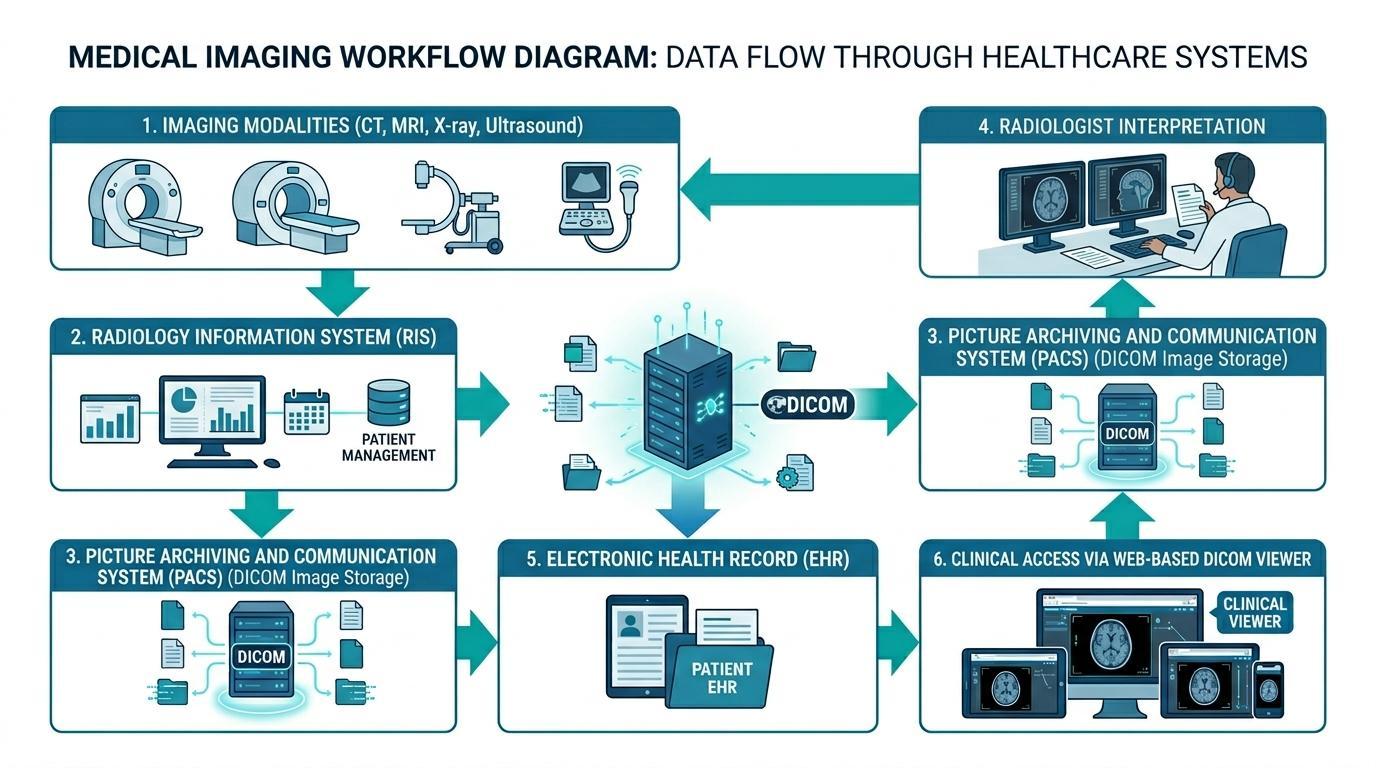
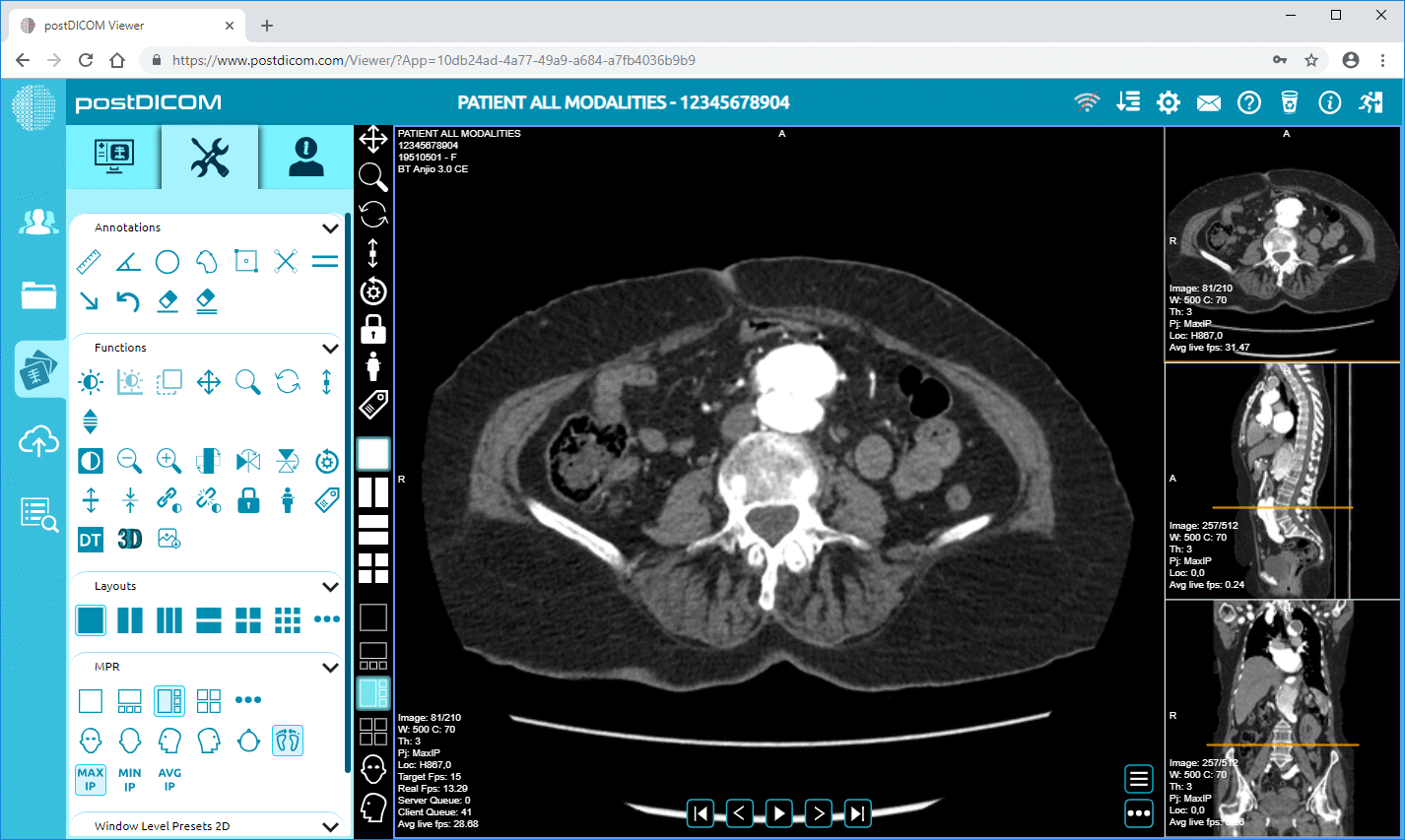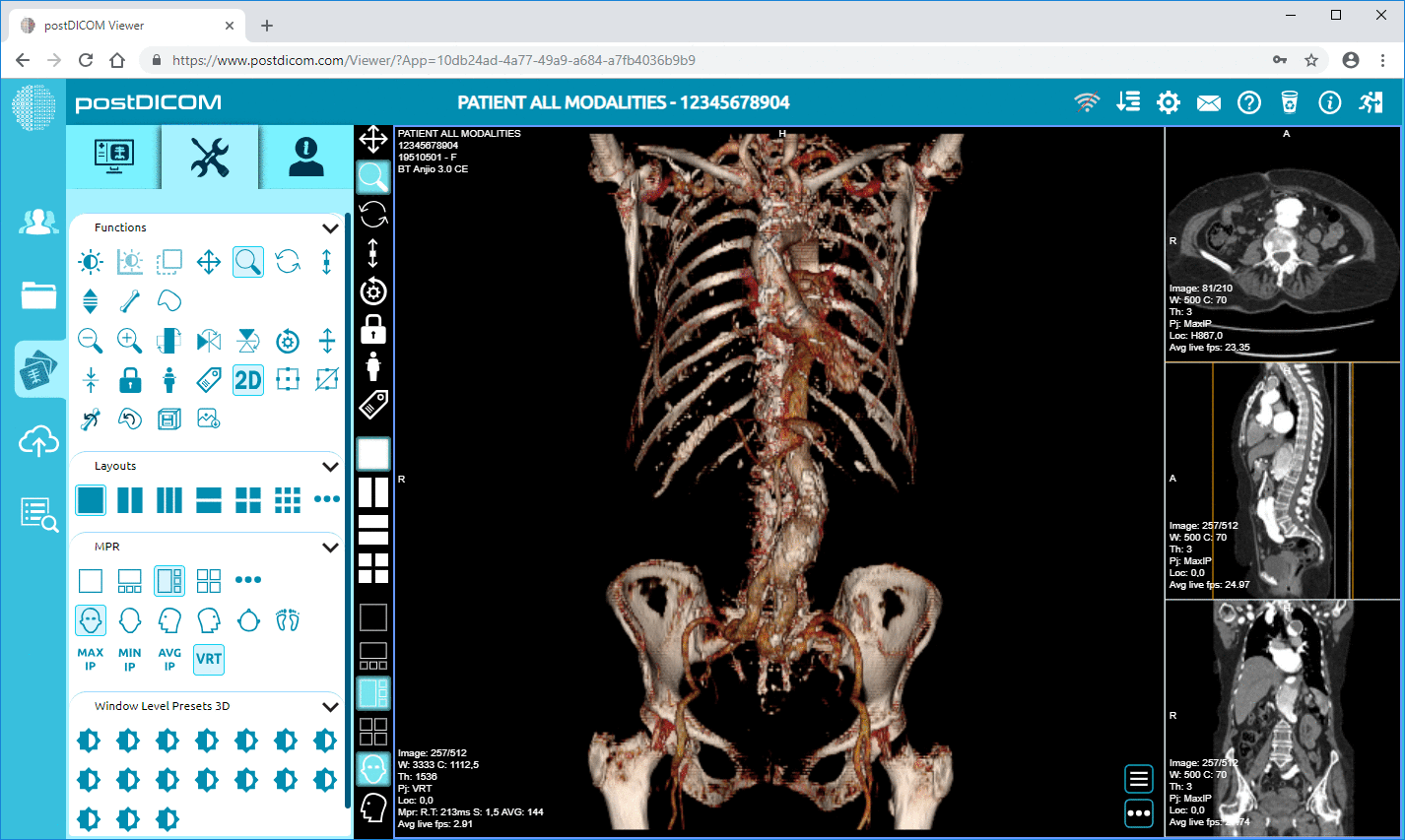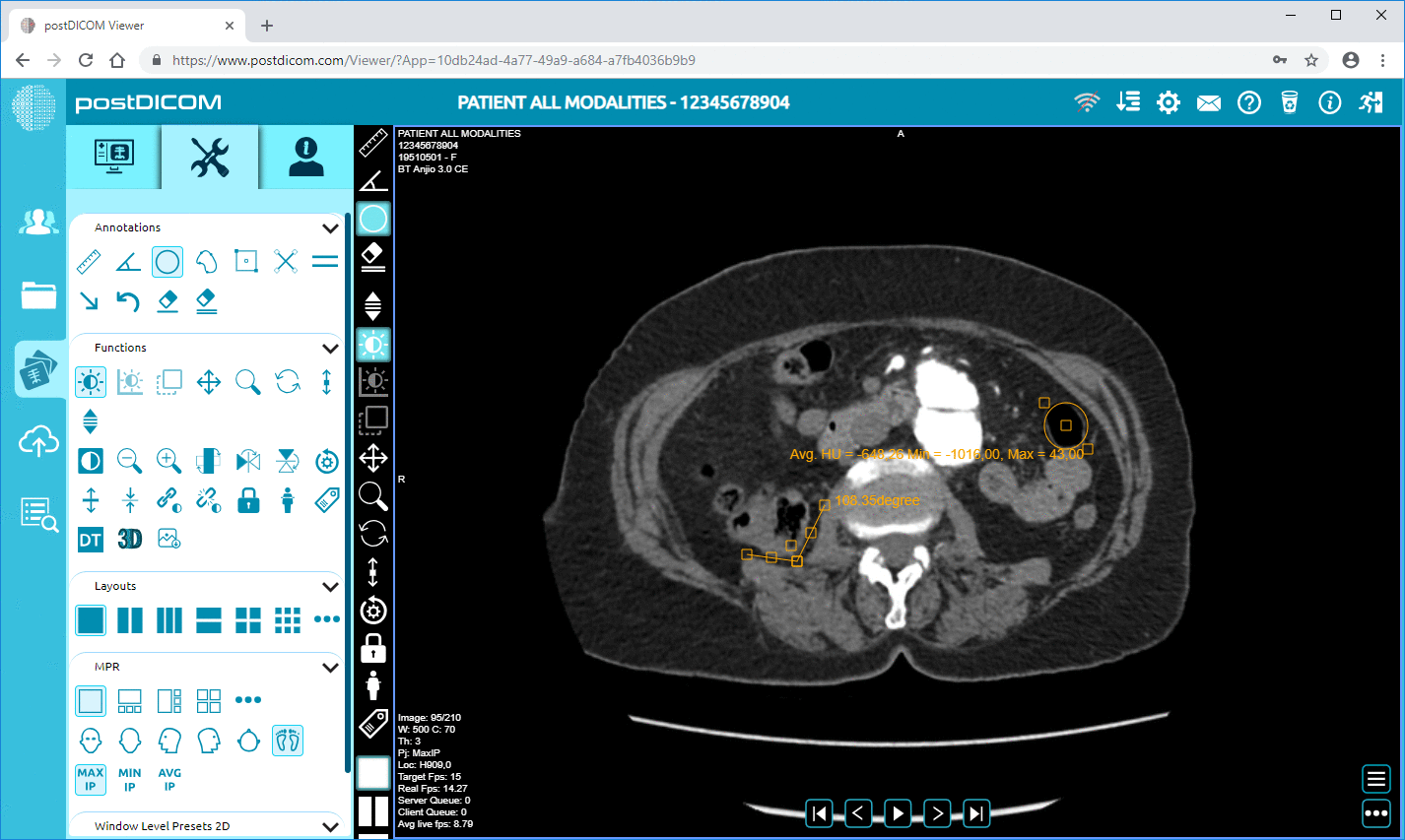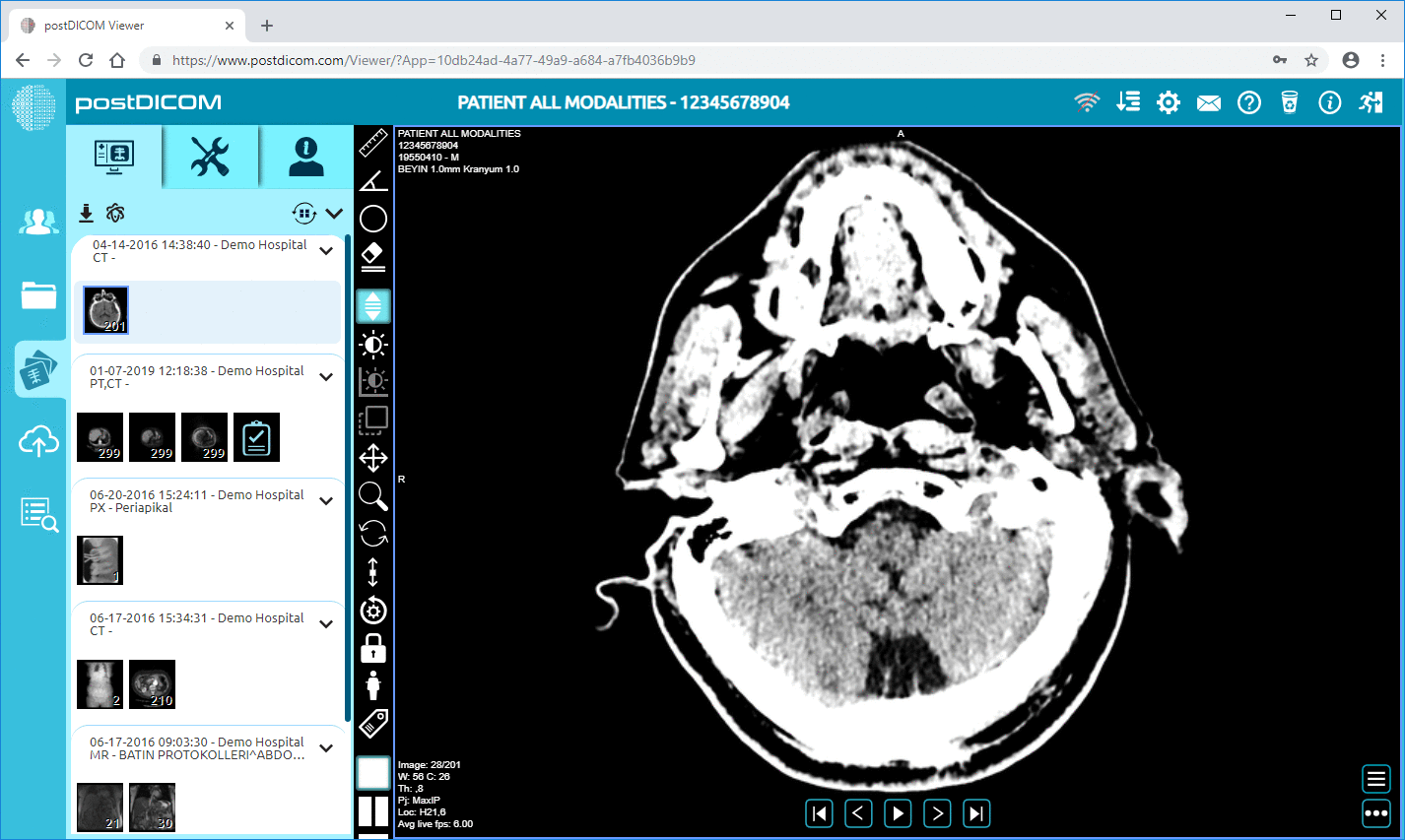
Elektronisch Patiëntendossier en vervolgens in een webgebaseerde DICOM-viewer, waardoor clinici toegang krijgen tot de studie. Hierboven is een diagram te zien van hoe PACS integreren met RIS- en EPD-systemen.
Diagnostische beeldvorming is vandaag de dag erg belangrijk bij de besluitvorming in de gezondheidszorg. Rönt-genfoto's, CT-scans, MRI en echografie zijn beeldvormingstechnologieën die clinici de informatie bieden die nodig is om een juiste diagnose te stellen en behandelplannen te ontwikkelen. Desalniettemin wordt de bruikbaarheid van deze beeldvormingsstudies sterk beïnvloed door hoe gemakkelijk ze toegankelijk en geïnterpreteerd kunnen worden door clinici binnen de algehele klinische workflow.
Elektronische Patiëntendossiers zijn systemen die verbonden zijn met de medische beeldvormingsinfrastructuur om ervoor te zorgen dat diagnostische beeldgegevens toegankelijk zijn naast andere patiëntgezondheidsgegevens. Deze integratie wordt meestal bereikt door EPD-platforms te verbinden met beeldvormingstechnologie, zoals Radiologie Informatie Systemen (RIS) en Picture Archiving and Communication Systems (PACS).
PACS-systemen zijn verantwoordelijk voor het opslaan, beheren en distribueren van medische beeldgegevens in gestandaardiseerde formaten zoals DICOM. Deze systemen stellen radiologen in staat om beeldvormingsstudies te bekijken, diagnostische bevindingen te doen en radiologieverslagen te schrijven. Na het uitvoeren van de beeldanalyse kunnen de betreffende verslagen en beeldreferenties worden geïntegreerd in het EPD-dossier van de patiënt.
Als EPD-systemen verbonden zijn met PACS-platforms, kunnen clinici mogelijk beeldvormingsresultaten bekijken in de elektronische kaart van de patiënt. Een arts die bijvoorbeeld toegang heeft tot de dossiers van een patiënt in het EPD-systeem kan diagnostische beelden bekijken via een ingebouwde webgebaseerde DICOM-viewer zonder de klinische interface te verlaten. Dit is een soepele workflow zonder de noodzaak om in te loggen op verschillende beeldvormingssystemen, en de efficiëntie van de klinische besluitvorming wordt aanzienlijk verbeterd.
De integratie van EPD-systemen en beeldvormingsplatforms verbetert ook de interactie tussen radiologen en verwijzende artsen. Zodra de beeldvormingsresultaten zijn gekoppeld aan het digitale dossier van de patiënt, kunnen de clinici in verschillende afdelingen tegelijkertijd toegang krijgen tot dezelfde diagnostische gegevens. Deze mogelijkheid vergemakkelijkt de bespreking van casussen over verschillende disciplines, sessies voor behandelplanning en teleconferenties met specialisten in andere medische instellingen.
Naarmate zorgentiteiten hun gebruik van digitale beeldvormingstechnologieën uitbreiden, zal de migratie van EPD-systemen om te integreren met Cloud PACS-beeldvormingssystemen van grotere betekenis worden. Dergelijke associaties stellen zorgverleners in staat om klinische dossiers en diagnostische beeldgegevens te integreren om een meer gedetailleerd en alomvattend beeld van de gezondheid van een patiënt te vormen. Dat is hoe cloudgebaseerde PACS de telegeneeskunde revolutioneert.
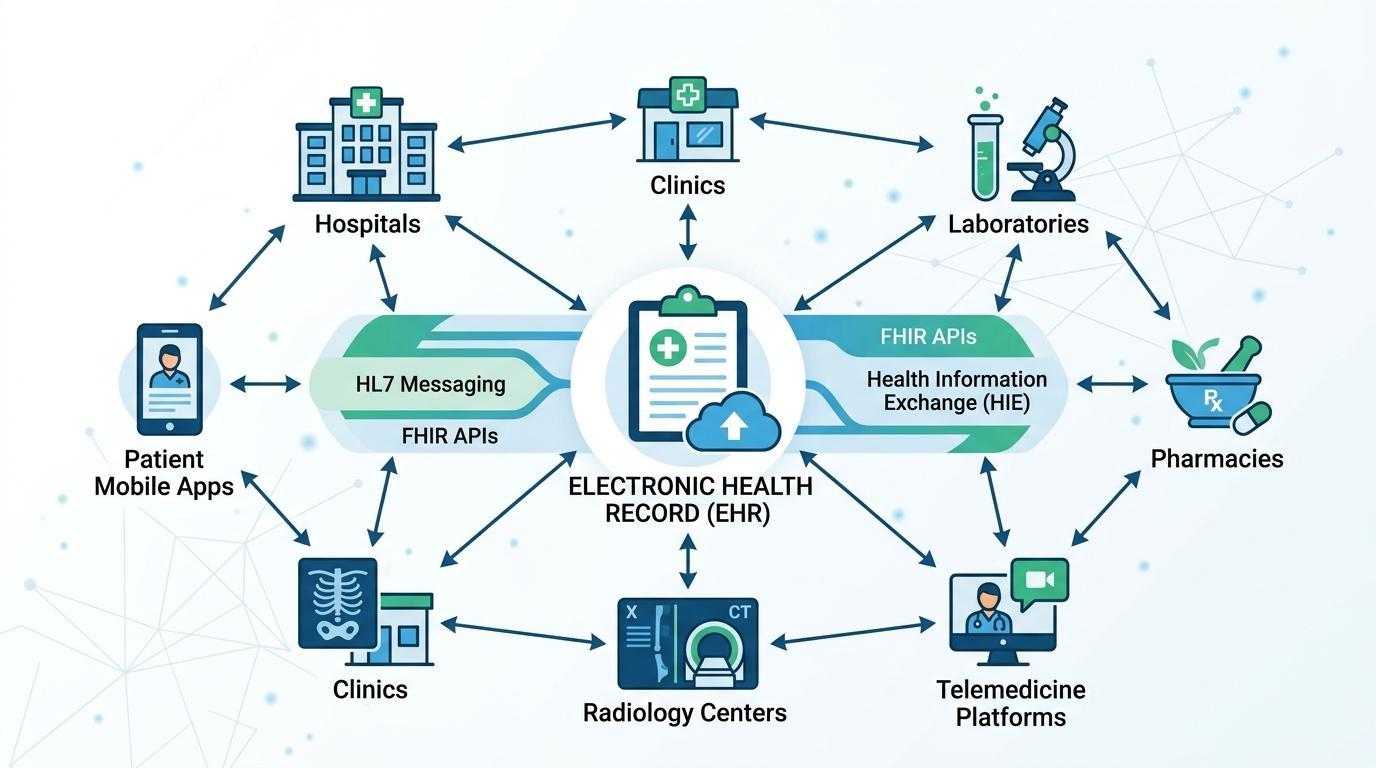
Een van de belangrijkste kenmerken van de moderne Elektronische Patiëntendossier-systemen wordt interoperabiliteit genoemd. Het vermogen om patiëntinformatie te delen tussen verschillende systemen, organisaties en zelfs regio's wordt een sterke eis van zorgorganisaties. Zonder interoperabiliteit kunnen essentiële patiëntgegevens verdeeld zijn over onafhankelijke platforms en oppervlakkig gearrangeerde zorg.
Om dit dilemma te overwinnen, zijn er zorgtechnologiestandaarden ontwikkeld om ordelijke communicatie tussen verschillende zorgsystemen te vergemakkelijken. Health Level Seven (HL7) is een van de meest populaire berichtenkaders die zorgtoepassingen in staat stelt om klinische gegevens te communiceren, waaronder patiëntenopnames, laboratoriumresultaten en medicatieorders.
Bovendien is de standaard Fast Healthcare Interoperability Resources (FHIR) een huidig model geworden voor het delen van gezondheidsgegevens. FHIR is gebaseerd op een webgebaseerde API om zorgtoepassingen in staat te stellen gestructureerde patiëntinformatie in realtime op een veilige manier te delen. Deze praktijk stelt EPD-systemen in staat om effectiever te integreren met applicaties van derden, patiëntenportalen, mobiele gezondheidssystemen en onderzoeksdatabases.
EPD-systemen kunnen worden gebruikt om te communiceren met een grote verscheidenheid aan zorgtechnologieën via interoperabiliteitskaders zoals HL7 en FHIR. Dit omvat laboratorium-, apotheek-, beeldvormings-, verzekerings- en telegeneeskundesystemen. Het resultaat is een IT-ecosysteem in de gezondheidszorg dat meer verbonden is en datastromen heeft die naadloos tussen de systemen stromen die helpen bij diagnose, behandeling en zorgbeheer.
De interoperabiliteit is ook cruciaal voor samenwerking tussen instellingen. Er zijn meestal veel zorgverleners die patiënten behandelen, zoals ziekenhuizen, specialistische klinieken en gemeenschapsgezondheidscentra. EPD's met interoperabiliteit tussen deze aanbieders maken het delen van patiëntendossiers mogelijk, elimineren dubbele tests en ondersteunen de continuïteit van de zorg.
Met de voortdurende ontwikkeling van de digitale zorginfrastructuur, zal interoperabiliteit een focuspunt zijn van de ontwikkeling van zorgtechnologie. Nieuwere verbonden zorgtoepassingen kunnen nu effectief, veilig en snel communiceren met hun tegenhangers dankzij standaarden zoals FHIR.
EPD-systemen breiden voortdurend uit met nieuwe technologieën die zorgorganisaties implementeren om patiëntresultaten en operationele efficiëntie te verbeteren. Er ontstaan nieuwe ontwikkelingen die de reikwijdte van EPD-platforms verbreden van dossierbeheer tot intelligente systemen die actief de klinische besluitvorming vergemakkelijken.
De integratie van kunstmatige intelligentie en machine learning-technologieën in EPD-systemen kan worden beschouwd als een van de meest veelbelovende benaderingen in deze richting. Klinische beslissingsondersteunende hulpmiddelen gebaseerd op AI kunnen grote hoeveelheden patiëntgegevens verwerken, trends identificeren, potentiële gezondheidsrisico's signaleren en op bewijs gebaseerde behandelplannen voorstellen. Deze mogelijkheden stellen clinici in staat om betere beslissingen te nemen en de cognitieve last van complexe patiëntgevallen te minimaliseren.
Een ander domein dat enorme waarde toont door EPD-platforms is voorspellende analyse. Met behulp van historische patiëntgegevensanalyse kunnen zorgorganisaties trends bepalen met betrekking tot ziekteontwikkeling, risico op heropname en effectiviteit van de behandeling. Dergelijke inzichten kunnen zorgverleners begeleiden om eerder te handelen en preventieve zorgstrategieën te plannen die op de lange termijn betere patiëntresultaten opleveren.
EPD-platforms worden ook steeds meer geïntegreerd met technologieën voor patiëntbetrokkenheid. Beschermende patiëntenportalen, mobiele gezondheid en systemen voor monitoring op afstand stellen patiënten in staat om hun gezondheidsdossiers te beheren, contact op te nemen met zorgprofessionals en individuele gezondheidsstatistieken te monitoren. Een dergelijke hoge mate van transparantie stimuleert patiënten om actiever te zijn in hun gezondheidsbeheer.
EPD-systemen veranderen ook de methoden van implementatie en administratie met het gebruik van cloud computing-technologieën. Zorginfrastructuur in de cloud stelt zorgorganisaties in staat om hun systemen effectiever te schalen, stelt clinici in staat om er op afstand toegang toe te hebben en helpt hen sneller nieuwe zorgtechnologieën te adopteren. De flexibiliteit is vooral nuttig in een wereld waar telegeneeskunde en gedistribueerde modellen van zorgverlening aan kracht winnen.
EPD-platforms zullen digitale zorg-ecosystemen implementeren naarmate zorgsystemen een gemoderniseerde aanpak blijven omarmen. Het feit dat ze gegevens kunnen samenvoegen, kunnen helpen bij klinische besluitvorming en samenwerking tussen zorgnetwerken kunnen vergemakkelijken, zal essentieel zijn bij het bepalen van de toekomst van de patiëntenzorg.
Elektronische Patiëntendossier-systemen hebben de manier waarop zorgorganisaties patiëntgegevens behandelen en klinische zorg verlenen radicaal veranderd. EPD-systemen helpen zorgprofessionals om veilig en snel volledige patiëntinformatie op te halen door onsamenhangende papieren documenten te vervangen door centraal gelegen digitale platforms.
De effecten van deze systemen zijn zichtbaar op vele gebieden van de zorgverlening. De klinische besluitvorming verbetert, de samenwerking tussen zorgteams wordt ondersteund door betere communicatiemiddelen en medische fouten nemen af door geautomatiseerde veiligheidsmaatregelen. Tegelijkertijd kunnen uniforme workflows en analyses zorgorganisaties helpen om effectiever te werken en proactief gezondheidsbeheer te plannen.
Interoperabiliteit is ook essentieel voor de integratie van EPD-systemen met andere zorgtechnologieën. Patiëntinformatie kan worden uitgewisseld tussen instellingen en worden gekoppeld aan beeldvormingsplatforms, laboratoriumsystemen en telegeneeskundediensten via een gestandaardiseerde structuur, waaronder HL7 en FHIR. Dergelijke relaties creëren een geïntegreerd zorg-ecosysteem waarin clinici gecoördineerd kunnen werken en patiënten gecoördineerde zorg ontvangen.
Met de voortdurende ontwikkeling van digitale gezondheidstechnologieën, zullen EPD-systemen een focuspunt blijven van zorginnovatie. Door veilige gegevensuitwisseling mogelijk te maken, geavanceerde analyses te ondersteunen en nieuwe technologieën te introduceren, waaronder kunstmatige intelligentie, zullen EPD-platforms de kwaliteit, efficiëntie en toegankelijkheid van de patiëntenzorg blijven verbeteren.
Een Elektronisch Patiëntendossier-systeem is een online systeem waar patiëntendossiers worden beheerd en bewaard in een centrale database. EPD-systemen stellen zorgverleners in staat om in realtime patiëntendossiers, klinische notities, laboratoriumresultaten, beeldvormingsverslagen, medicatie en behandelgeschiedenissen op te vragen, wat de coördinatie en effectiviteit van de zorgverlening verbetert.
De patiëntveiligheid wordt verbeterd met het EPD-systeem omdat het ingebouwde geautomatiseerde functies heeft, zoals waarschuwingssystemen voor medicatie-interacties, allergiewaarschuwingen en klinische herinneringen. Deze kenmerken kunnen medisch personeel helpen bij het bepalen van de mogelijke risico's voorafgaand aan de behandeling, waardoor de mogelijkheid van vermijdbare zorgfouten wordt geminimaliseerd.
De EPD-systemen omvatten medische beeldvormingssystemen zoals PACS en RIS. De integratie stelt clinici in staat om diagnostische beeldvorming en radiologieverslagen direct in het elektronische dossier van de patiënt te bekijken. Geïntegreerde DICOM-viewers stellen een arts in de meeste gevallen in staat om beeldvormingsstudies te raadplegen zonder de EPD-interface te verlaten.
Interoperabiliteit verwijst naar het vermogen van verschillende zorgsystemen om patiëntgegevens uit te wisselen en te interpreteren. Standaarden zoals HL7-berichtenprotocollen en FHIR API's stellen EPD-systemen in staat om te communiceren met laboratoriumsystemen, beeldvormingsplatforms, apotheekdatabases en andere zorgtechnologieën.
EPD-systemen ondersteunen preventieve gezondheidszorg door clinici in staat te stellen de gezondheidsindicatoren van patiënten in de loop van de tijd te volgen en potentiële risicofactoren te identificeren. Geautomatiseerde herinneringen voor vaccinaties, screenings en vervolgbezoeken helpen zorgverleners preventieve zorgstrategieën te implementeren die de langetermijnresultaten van patiënten verbeteren.
|
Cloud PACS en online DICOM-viewerUpload DICOM-beelden en klinische documenten naar PostDICOM-servers. Sla uw medische beeldvormingsbestanden op, bekijk ze, werk samen en deel ze. |