Stel u voor: het is maandagochtend. De wachtkamer is al wakker, uw technicus jongleert met twee patiënten en iemand stelt de vraag die elke klinekeigenaar stiekem vreest: "Dus... zijn de beelden te zien?"
Dat is het echte moment van de Cloud PACS livegang. Niet de e-mailthread. Niet de kickoff-call. Het is de eerste echte patiënt, het eerste onderzoek, de eerste keer dat uw team probeert hun werk te doen zonder helemaal aan het systeem te denken. Want dat is het doel, toch? De PACS moet voelen als loodgieterswerk. Nuttig, onzichtbaar en alleen opgemerkt als het niet werkt.
Als u live gaat met PostDICOM, is deze gids voor u gemaakt en voor het soort kliniek dat geen tijd heeft voor een uitrol document van 42 stappen. U wilt de essentie, nauwkeurigheid en een plan dat verrassingen vermindert. Toch, laten we eerlijk zijn, geen enkele livegang verloopt perfect soepel. De winst zit hem in het klein en oplosbaar houden van de hobbels.
• Succes bij livegang is vooral voorbereiding, geen geluk.
• Test elke modaliteit van begin tot eind, niet slechts één "goed genoeg" apparaat.
• Rechten en regels voor patiëntinformatie voorkomen de meeste dagelijkse hoofdpijn.
• Training moet aansluiten bij echte rollen, niet bij generieke functies.
• Een back-upplan verandert paniek in een routinebeslissing.
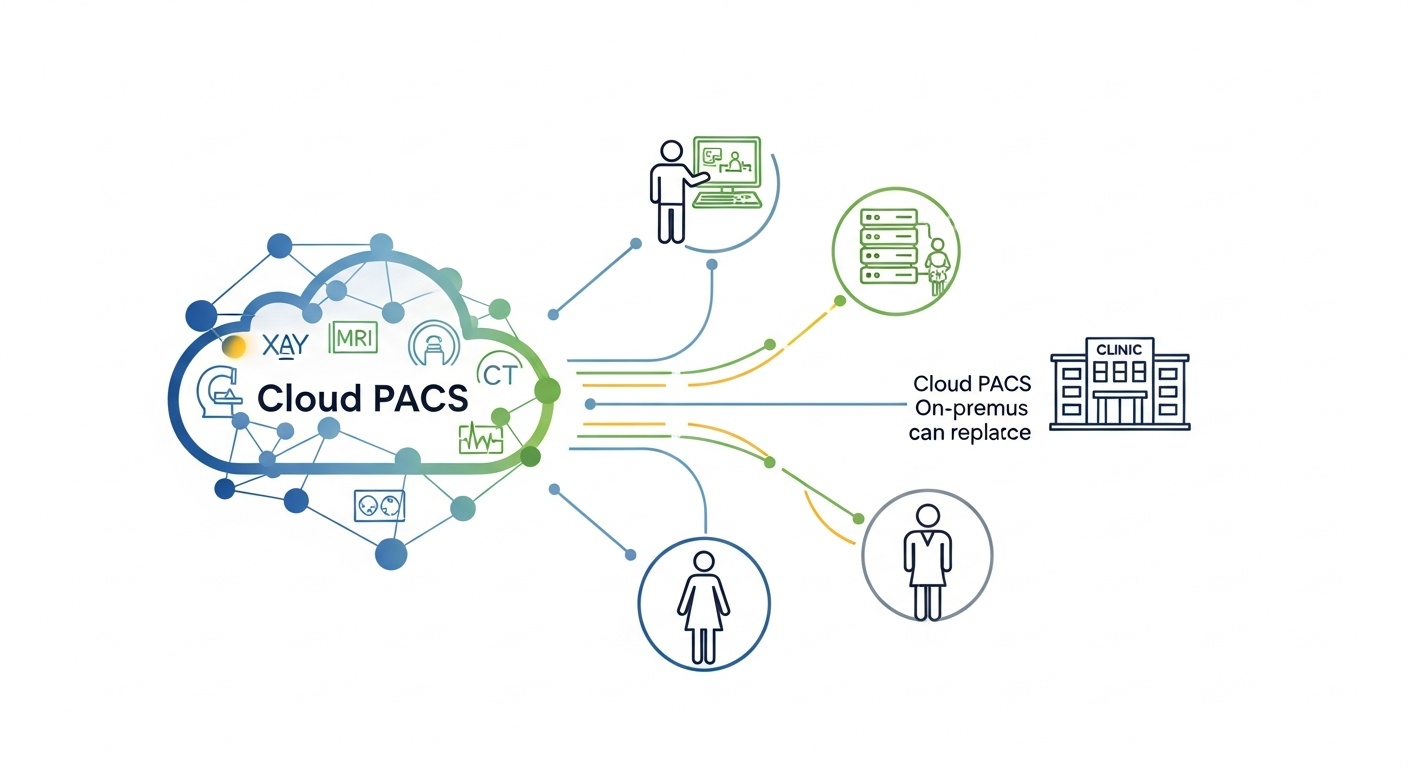
Een goede livegang-checklist is als een pre-flight check. U bewondert het vliegtuig niet. U bevestigt dat het u niet in verlegenheid zal brengen op 30.000 voet. Dezelfde logica geldt voor Cloud PACS. PostDICOM biedt cloud-gebaseerde PACS functionaliteit voor het uploaden, opslaan, bekijken, rapporteren en delen van DICOM-beelden, dus uw checklist moet zich richten op de basisprincipes die deze acties betrouwbaar maken voor dagelijks klinisch werk.
Allereerst, zet de omgeving zo op dat uw personeel het systeem daadwerkelijk kan gebruiken zonder u elke tien minuten te bellen. Dat klinkt logisch, maar klinieken haasten zich hier vaak voorbij omdat het voelt als "adminwerk". Dan breekt de dag van livegang aan en ontdekt u dat de helft van het team geen toegang heeft tot wat ze nodig hebben.
Begin met accounts, rollen en een eenvoudige toegangsstructuur die past bij hoe uw kliniek werkt. Als uw kliniek één hoofdgebruiker, één hoofdtechnoloog en roterende artsen heeft, weerspiegel dat dan in de rechten. U hebt geen complexe hiërarchie nodig om veilig te zijn. U hebt duidelijkheid nodig.
Iedereen die op dag één moet werken, kan inloggen en heeft toegang tot de juiste gebieden. Beheerderstoegang is beperkt tot de mensen die het echt nodig hebben. Als iemand de kliniek verlaat, weet u precies hoe de toegang wordt verwijderd. Dat soort discipline sluit ook aan bij de gebruikelijke HIPAA Security Rule verwachtingen voor het beschermen van elektronische beschermde gezondheidsinformatie.
Connectiviteit is waar Cloud PACS livegangen ofwel moeiteloos aanvoelen, ofwel aanvoelen alsof u een onweersbui probeert te faxen. Het principe is simpel. Elke modaliteit die beelddata genereert, moet onderzoeken betrouwbaar naar de bestemming sturen, en de bestemming moet ze consequent accepteren.
Dus, verbind elke modaliteit, niet alleen degene die u als eerste hebt getest. CT, MRI, röntgen, echografie, wat u ook gebruikt. Als uw kliniek gateways, routers of DICOM-send nodes gebruikt, neem deze dan ook op in de tests. DICOM bestaat om een reden: interoperabiliteit, consistentie en uitwisseling van beeldinformatie van klinische kwaliteit.
Eén modaliteit testen en de overwinning uitroepen is verleidelijk. Het is ook hoe ontbrekende onderzoektickets ontstaan. Elke machine kan verschillende DICOM-instellingen, AE-titels, poorten of verzendgedrag hebben. Behandel ze als unieke dieren. Ze hebben allemaal een snelle gezondheidscheck nodig.
Oké, het onderzoek is aangekomen. Nu komt het deel dat patiënten nooit zien, maar waar clinici absoluut om geven. Kunnen ze het snel en comfortabel bekijken en met de tools die ze daadwerkelijk gebruiken?
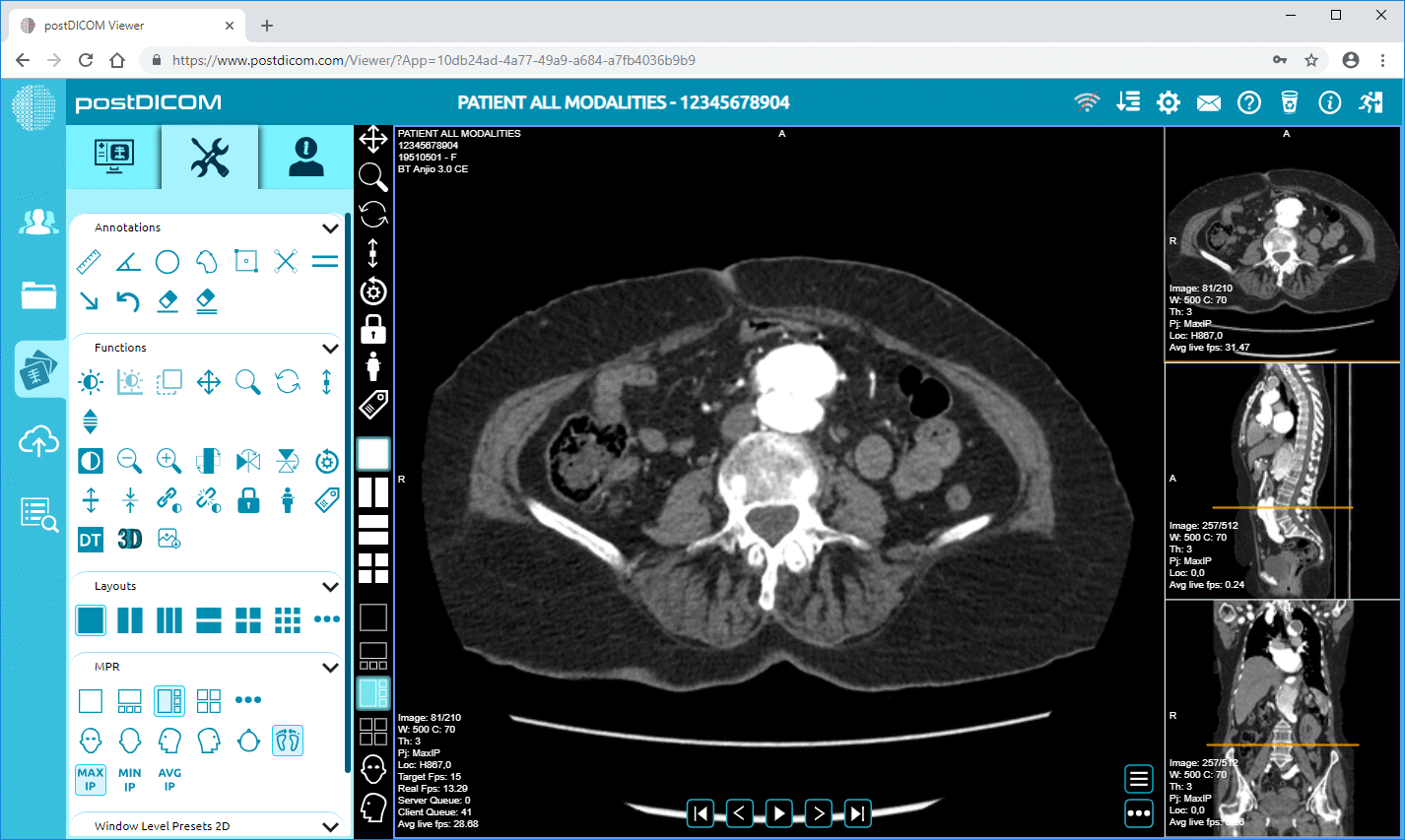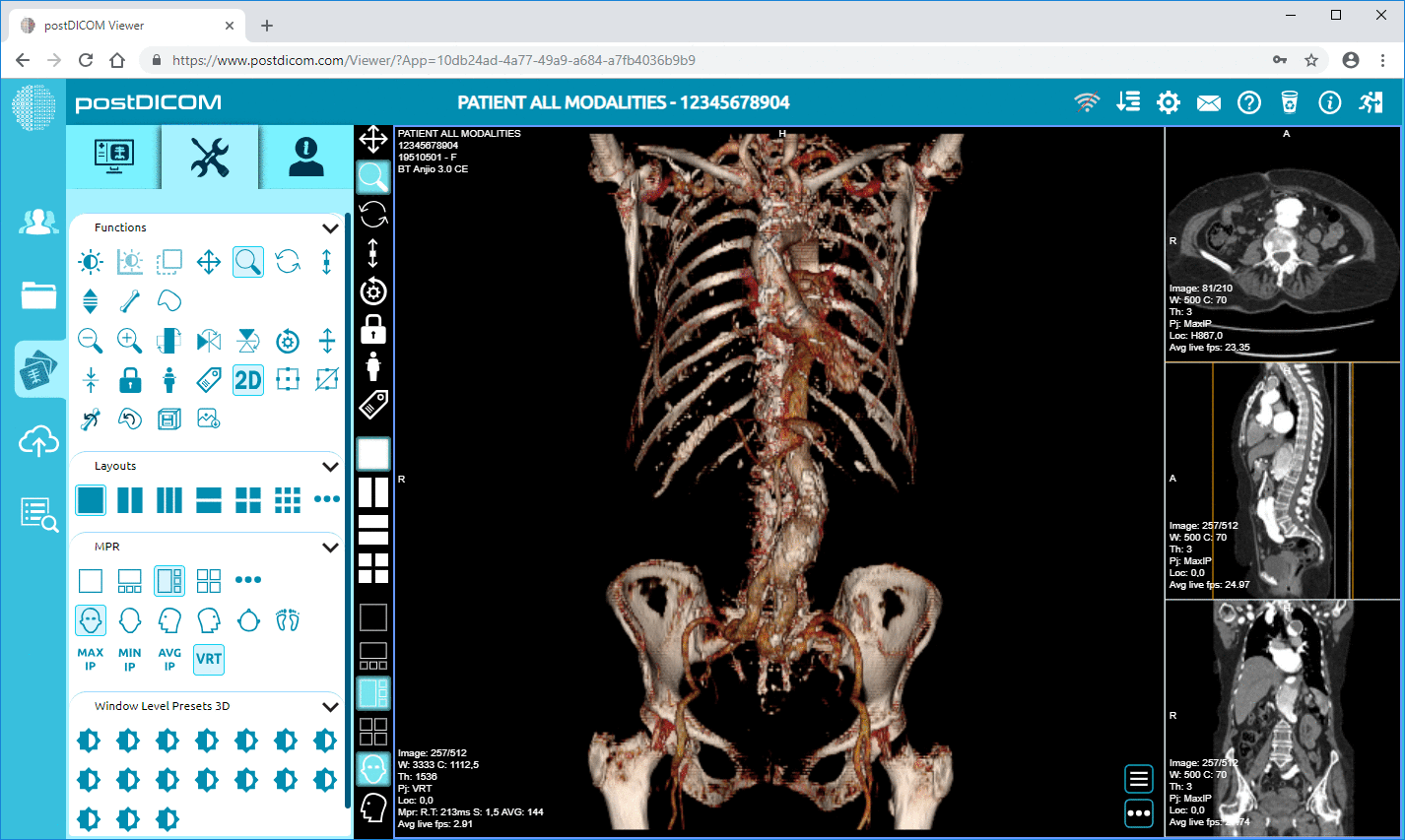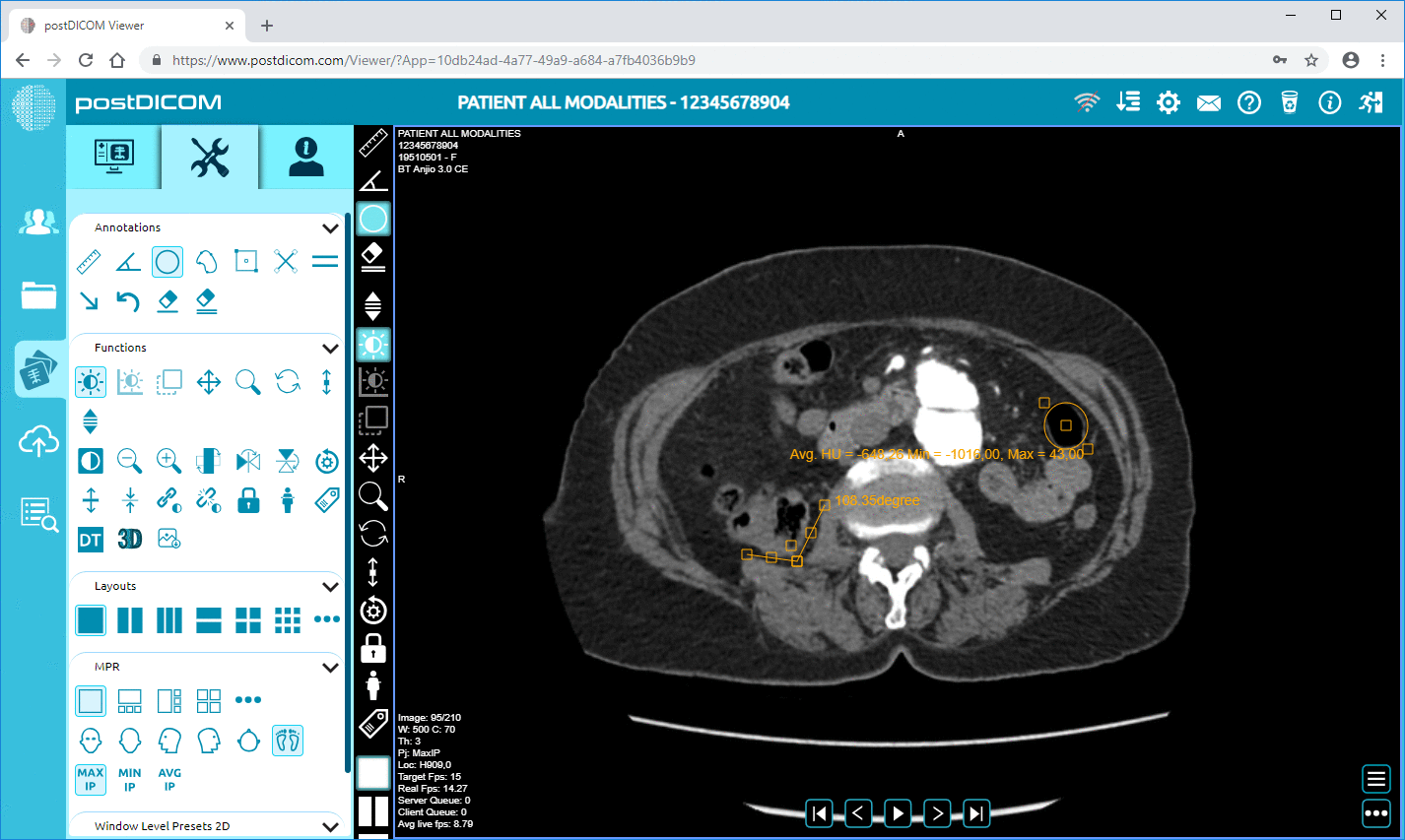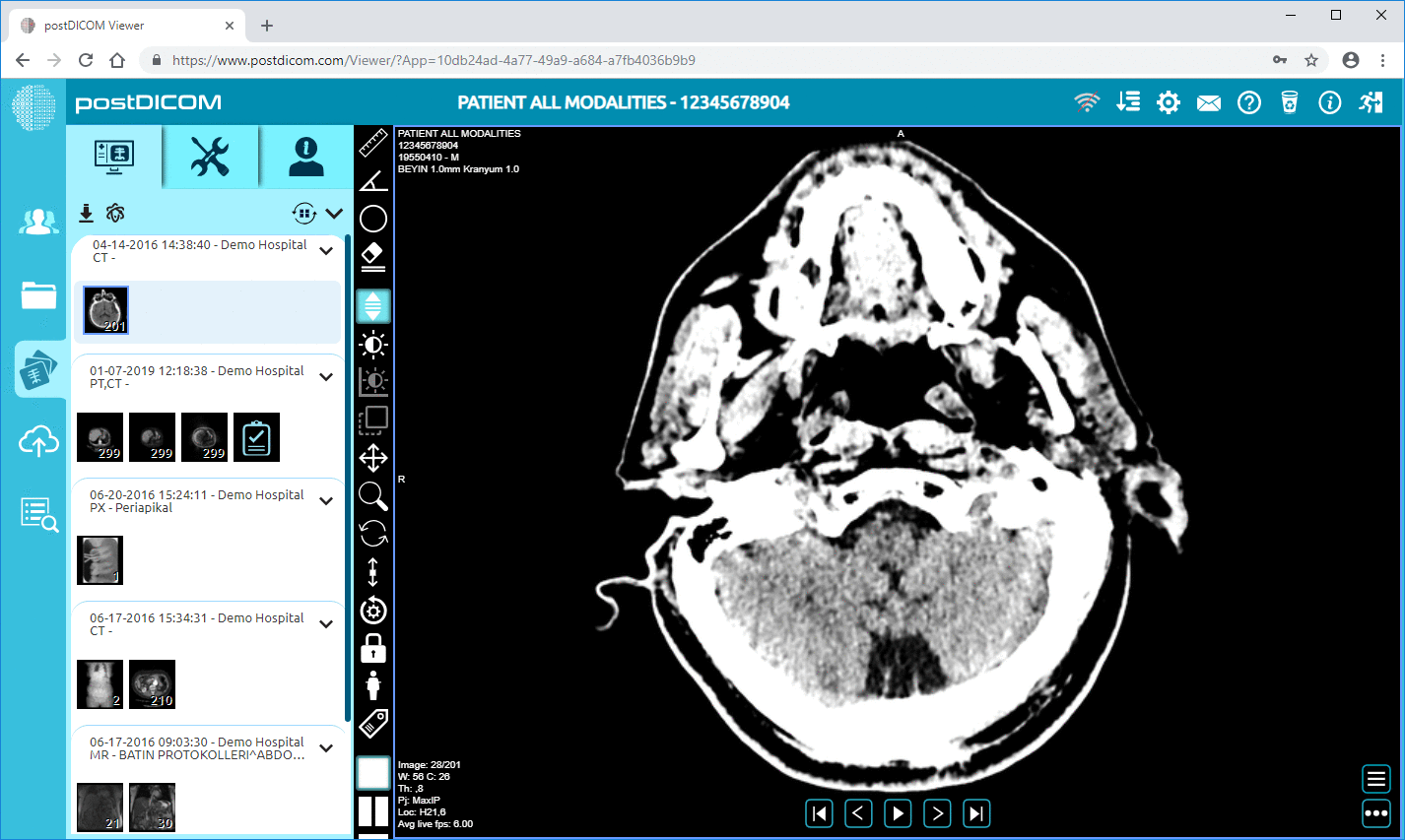
PostDICOM positioneert zijn viewer en Cloud PACS-ervaring rond webgebaseerde toegang en bevat een diagnostische viewer met geavanceerde tools zoals MPR en 3D-rendering, afhankelijk van uw configuratie en behoeften.
Maar hier is de nuance. De meeste klinieken falen bij livegang niet omdat er een viewer bestaat. Ze struikelen omdat de workflow van de "laatste mijl" onhandig is. De arts kan de patiënt niet vinden. De lay-out is verwarrend. Het beeld doet er te lang over om te laden op de wifi van het kantoor. Dat is waar u test als een echt mens, niet als een demo.
Open onderzoeken op de apparaten die uw team daadwerkelijk gebruikt, inclusief het oudere werkstation aan het einde van de gang waarvan niemand wil toegeven dat het nog in gebruik is. Test in uw typische netwerkomstandigheden, niet om middernacht wanneer alles stil is. Als uitlezen op afstand belangrijk is voor uw kliniek, test dan toegang op afstand vanaf de echte locatie, niet vanaf het IT-bureau.
Patiëntinformatie is saai totdat het chaos is. Dan wordt het het enige onderwerp waar iemand over wil praten.
Cloud PACS-workflows zijn afhankelijk van het snel vinden van de juiste patiënt en het juiste onderzoek. Als namen en ID's inconsistent worden ingevoerd, worden zoekresultaten rommelig, verschijnen er duplicaten en verspilt personeel tijd. Het is geen glamoureus probleem, maar het is een van de duurste problemen qua dagelijkse wrijving.
 - Created by PostDICOM.jpg)
Bepaal een eenvoudige regel voor patiëntidentificatiemiddelen. Gebruik bijvoorbeeld altijd hetzelfde formaat voor namen, vermijd willekeurige tussenletters en bevestig hoe uw kliniek omgaat met MRN's of interne ID's. Als uw kliniek soms verwijzingen ontvangt met onvolledige demografische gegevens, maak dan een snelle regel voor de receptie voor de afhandeling ervan, zodat u niet voor elke patiënt het wiel opnieuw hoeft uit te vinden.
Schrijf een regel van één alinea voor patiëntnaamgeving en ID's en train iedereen hierin. Het is niet overdreven. Het is bescherming tegen het langzame gedruppel van verwarring waardoor personeel zegt: "Het systeem is irritant", terwijl de echte boosdoener inconsistente data-invoer is.
Training is waar goede bedoelingen sterven als u het te breed maakt. De beste training is kort, rolgebaseerd en praktisch. Mensen willen geen rondleiding langs functies. Ze willen weten hoe ze hun werk moeten doen in de nieuwe wereld.
Dus, train per rol.
Technologen moeten leren hoe ze een verzending kunnen bevestigen, hoe ze een mislukte overdracht kunnen herkennen en wat ze moeten doen als een onderzoek niet is aangekomen. Artsen moeten leren zoeken, openen, vergelijken en delen. Administratief personeel moet de basisprincipes van gebruikers leren en hoe ze vragen op de juiste manier kunnen doorsturen.
Houd trainingsmateriaal eenvoudig. Een korte gids van één pagina wint het van een handleiding van 40 pagina's. Voeg screenshots toe als u wilt, maar houd het kort. Als personeel het druk heeft, wint kort.
De dag van livegang moet gecontroleerd voelen, niet heroïsch. Heroïsche livegangen zijn leuk in verhalen, maar verschrikkelijk in klinieken.
Kies een starttijd die logisch is. Als uw kliniek live kan gaan in een rustiger tijdvenster, doe dat dan. Begin vervolgens met één echte patiëntcasus en volg de hele keten: acquisitie, verzenden, ontvangen, bekijken. Als die casus schoon is, ga dan verder. Als dat niet het geval is, pauzeer en los het probleem op voordat het volume toeneemt.
Begin met een kort overleg. Bevestig wie het systeem in de gaten houdt, wie het personeel ondersteunt en waar problemen worden geregistreerd. Houd vervolgens een gedeelde probleemlijst bij, zelfs als het maar een eenvoudige spreadsheet is. Problemen voelen kleiner aan als ze een plek hebben om naartoe te gaan.
Laten we het hebben over het ding waarvan iedereen hoopt dat ze het niet nodig zullen hebben. Het back-upplan.
Een back-upplan is geen pessimisme. Het is professionaliteit.
Als een modaliteit niet kan verzenden, wat gebeurt er dan? Kunt u opnieuw verzenden? Kunt u tijdelijk lokaal opslaan? Wie beslist over de volgende stap? Als het internet uitvalt, wat is dan uw downtime-proces? Als een personeelslid onverwachts de toegang verliest, wie reset dit dan en hoe snel?
Ook beveiliging is hier van belang. Klinieken die elektronische gezondheidsinformatie verwerken, moeten redelijke waarborgen en responsplannen hebben. De richtsnoeren van de HIPAA Security Rule zijn een solide referentiepunt om na te denken over waarborgen en incidentparaatheid.
Houd het kort. Eén pagina is genoeg. Neem triggers, acties en eigenaren op. Op het moment dat het een roman wordt, leest niemand het.
De meeste Cloud PACS livegang-problemen zijn niet mysterieus. Ze zijn voorspelbaar.
Een veelgemaakte fout is te weinig testen. Een andere is aannemen dat het personeel het wel "uitvogelt". Dat zullen ze ook doen, maar ze zullen ook gewoonten ontwikkelen die u later weer ongedaan moet maken. Dan is er de blinde vlek voor beveiliging: cybersecurity behandelen als een ziekenhuisprobleem, niet als een kliniekprobleem. In werkelijkheid heeft elke organisatie die gezondheidsgegevens verwerkt baat bij gestructureerd denken over cybersecurity, en het NIST Cybersecurity Framework wordt veel gebruikt als een praktische manier om dat denken te organiseren.
Ten slotte slaan klinieken soms governance over. Wie is eigenaar van het systeem na livegang? Wie keurt wijzigingen goed? Wie beoordeelt elk kwartaal de toegang van gebruikers? Zonder die antwoorden drijft het systeem langzaam af naar "iedereen heeft overal toegang toe", wat handig voelt totdat het een probleem wordt.
Als u het soepelste pad wilt, behandel livegang dan als een kort project met een duidelijke finishlijn, en behandel de periode na livegang als een routine met licht doorlopend onderhoud.
Voor een kleine kliniek met een paar modaliteiten kunnen de technische installatie en tests vaak in dagen worden gedaan, maar de echte tijdlijn hangt af van connectiviteit, complexiteit van de workflow en hoe snel personeelstraining plaatsvindt. Als er integraties bij betrokken zijn, reken dan op meer tijd.
Stuur minimaal een testonderzoek vanaf elke modaliteit, bevestig dat het aankomt, bevestig dat het opent en bevestig dat een clinicus het kan vinden met behulp van normale zoekgewoonten. Als u maar één machine test, bent u in feite aan het gokken.
Beperk beheerderstoegang tot de kleinst mogelijke redelijke groep, meestal een eigenaar of manager plus één vertrouwde operationele leidinggevende. Iedereen zou rolgebaseerde toegang moeten hebben. Dit sluit aan bij verstandig toegangsbeheer en bredere beveiligingsverwachtingen in HIPAA-stijl.
De meeste problemen met ontbrekende onderzoeken komen voort uit routeringsinstellingen, onjuiste configuratie van modaliteiten, netwerkinstabiliteit of inconsistente patiëntidentificatiemiddelen. De oplossing is meestal eenvoudig zodra u weet met welke van die categorieën u te maken hebt.
U hoeft geen DICOM-expert te worden, maar u moet respecteren dat DICOM de standaard is die uitwisseling van medische beelden interoperabel maakt. Wanneer er problemen ontstaan, bevinden de antwoorden zich vaak in de DICOM-configuratiedetails.
Een Cloud PACS livegang heeft geen drama nodig. Het heeft structuur nodig.
Als uw team kan inloggen, onderzoeken kan verzenden, de juiste patiënt kan vinden, beelden comfortabel kan openen en door kan gaan, zelfs als er een hapering optreedt, bent u in uitstekende vorm. De rest is verfijning, en verfijning is een stuk aangenamer als u niet in de overlevingsmodus zit.
Wilt u een tweede paar ogen voordat u de schakelaar omzet? PostDICOM's Cloud PACS is gebouwd rond veilig uploaden, opslaan, bekijken en delen, en een begeleide livegang-review kan u helpen de kliniekspecifieke details te bevestigen die u niet op een drukke ochtend wilt ontdekken.
Vraag een PostDICOM demosessie aan en ontvang een eenvoudige, voor de kliniek gereedstaande checklist die is afgestemd op uw modaliteiten en workflow.
|
Cloud PACS en Online DICOM ViewerUpload DICOM-beelden en klinische documenten naar PostDICOM-servers. Opslaan, bekijken, samenwerken en delen van uw medische beeldbestanden. |