
La distribuzione dell'assistenza sanitaria in Nord America è diventata più capillare. I pazienti ricevono spesso cure da vari fornitori in diversi ospedali, centri di imaging, cliniche specialistiche e piattaforme di telemedicina. Eppure le informazioni cliniche prodotte durante questi incontri (cartelle cliniche elettroniche, risultati di laboratorio, immagini diagnostiche, prescrizioni e note mediche) sono spesso conservate in compartimenti stagni che non comunicano molto bene tra loro.
Questa frammentazione porta a uno dei problemi più complessi dell'informatica sanitaria moderna: l'interoperabilità. Quando i sistemi clinici non sono in grado di condividere i dati in modo fluido e di interpretarli efficacemente, i medici si trovano a operare con informazioni incomplete, la duplicazione degli esami è più frequente e il coordinamento delle cure ne risente negativamente. Per le organizzazioni sanitarie che desiderano migliorare i risultati clinici gestendo al contempo i costi operativi, l'interoperabilità non è più una comodità tecnica, ma un requisito strategico.
I sistemi EHR (Electronic Health Record - Cartelle cliniche elettroniche) svolgono un ruolo centrale nell'affrontare questa sfida. Tuttavia, il valore reale di un sistema EHR non è stabilito dai suoi profili di archiviazione delle informazioni dei pazienti. Il suo valore deriva dalla capacità di comunicare in modo efficiente con altri sistemi clinici, come i sistemi di laboratorio, i sistemi radiologici e gli archivi di immagini come il PACS. Quando questi sistemi comunicano tramite protocolli e API standardizzati, gli operatori sanitari possono avere una visione unificata dei dati dei pazienti per supportare diagnosi più rapide, decisioni cliniche migliori e un'erogazione delle cure più coordinata.
Negli ultimi anni, le iniziative per l'interoperabilità in tutto il Nord America hanno portato a una maggiore adozione di moderni standard di integrazione, come la messaggistica HL7, le API FHIR e lo scambio di immagini basato su DICOM. Queste tecnologie stanno trasformando l'architettura sanitaria da sistemi software isolati a ecosistemi clinici connessi in cui i dati fluiscono in modo sicuro tra fornitori, reparti e istituzioni.
Comprendere come funziona l'interoperabilità, e come i sistemi EHR si integrano con l'infrastruttura di imaging e le altre piattaforme cliniche, è fondamentale per le organizzazioni sanitarie che pianificano la prossima generazione di ambienti sanitari digitali.
• L'interoperabilità è la chiave per un'assistenza sanitaria coordinata. Quando i sistemi clinici sono in grado di condividere dati in modo fluido tra loro, i medici avranno accesso alle cartelle cliniche complete dei pazienti in tutti i reparti e istituzioni.
• Il vero valore di un EHR è l'integrazione. Le cartelle cliniche elettroniche sono rese molto più potenti se possono comunicare con sistemi di imaging, piattaforme di laboratorio e altre applicazioni cliniche.
• L'interoperabilità sanitaria si basa su protocolli standardizzati. Tecnologie come la messaggistica HL7, le API FHIR e gli standard di imaging DICOM sono disponibili per fornire la struttura per uno scambio di dati sicuro.
• I sistemi radiologici costituiscono una parte significativa delle cure interoperabili. L'integrazione del PACS e dei flussi di lavoro di imaging con le piattaforme EHR garantisce che le immagini diagnostiche e i referti siano immediatamente disponibili per i medici.
• La moderna architettura sanitaria sta diventando basata sulle API. Le piattaforme cloud e i sistemi di imaging basati sul web stanno contribuendo a rendere l'interoperabilità della rete sanitaria più flessibile e scalabile.
• Le organizzazioni devono valutare attentamente le capacità di interoperabilità nella scelta delle piattaforme cliniche. I sistemi che supportano standard aperti e API moderne offrono un valore a lungo termine molto maggiore.
L'interoperabilità sanitaria riguarda i sistemi sanitari che lavorano insieme. Condividono i dati in modo coerente. Quando i sistemi possono lavorare insieme, gli ospedali, le cliniche, i laboratori e gli studi medici possono condividere informazioni come l'anamnesi medica, i risultati dei test, le immagini e le note mediche.
L'interoperabilità si verifica quando i sistemi utilizzano delle regole per comunicare tra loro. Queste regole includono HL7, FHIR e DICOM. Aiutano le diverse tecnologie sanitarie a comunicare, indipendentemente dalle aziende produttrici. In questo modo tutti i sistemi clinici possono connettersi a un unico sistema. Le informazioni del paziente possono quindi spostarsi facilmente tra reparti e ospedali.
In sostanza, l'interoperabilità significa che i medici possono visualizzare la cartella clinica completa di un paziente. Non importa da dove provengano le informazioni. Questo aiuta i medici a evitare di ripetere inutilmente gli esami. Li aiuta anche a formulare le diagnosi. Possono collaborare per fornire cure attraverso diverse reti sanitarie.
Un sistema EHR (Electronic Health Record) è la spina dorsale digitale della nuova gestione delle informazioni cliniche. Al livello più basilare, un EHR è una tecnologia dell'informazione destinata a raccogliere, archiviare e organizzare i dati sulla salute dei pazienti in un formato strutturato che è accessibile ai professionisti sanitari autorizzati in vari reparti e contesti di cura.
A differenza delle tradizionali cartelle cartacee, i sistemi EHR consentono l'accesso in tempo reale all'anamnesi del paziente, ai risultati di laboratorio, alle cartelle cliniche dei farmaci, ai referti diagnostici e alla documentazione medica.
Da un punto di vista clinico, i sistemi EHR supportano i medici nell'avere una visione completa della salute del paziente nel tempo. Se implementati correttamente, consentono agli operatori sanitari di rivedere le diagnosi precedenti, monitorare i piani di trattamento e tenere traccia dei progressi del paziente su più visite. Questo approccio longitudinale porta a un migliore processo decisionale clinico e riduce la possibilità di prendere decisioni basate su informazioni incomplete.
Dal punto di vista tecnico, un EHR è l'hub centrale dei dati dell'ecosistema digitale di un'organizzazione sanitaria. I moderni ospedali e cliniche utilizzano dozzine di piattaforme software specializzate: sistemi di laboratorio, sistemi informativi radiologici (RIS), piattaforme di gestione delle farmacie e archivi di immagini. L'EHR funge da sistema per aggregare e organizzare le informazioni create da queste piattaforme, in modo che i medici possano accedere ai dati dei pazienti attraverso un'unica interfaccia consolidata.
Tuttavia, un EHR non funziona in modo indipendente. I risultati dell'imaging diagnostico, i risultati degli esami di laboratorio e gli aggiornamenti sui farmaci devono essere inseriti nell'EHR in modo organizzato e affidabile. Senza l'interoperabilità tra i sistemi, l'EHR non è altro che uno schedario digitale invece di una piattaforma clinica dinamica, in grado di supportare cure coordinate.
L'implementazione di un sistema EHR è solo il primo passo verso la trasformazione sanitaria digitale. Il vero valore di una piattaforma di cartelle cliniche elettroniche si rivela quando è in grado di scambiare informazioni senza problemi con altre tecnologie sanitarie.
L'erogazione dell'assistenza sanitaria è un lavoro di squadra. Un singolo incontro con il paziente può coinvolgere molteplici figure cliniche: medici di base, radiologi, tecnici di laboratorio, specialisti, farmacisti e personale amministrativo. Ciascuno di questi partecipanti si affida a diversi sistemi digitali per svolgere i propri compiti. Se questi sistemi non possono comunicare efficacemente, i medici si ritrovano con dati frammentati che esistono all'interno di applicazioni separate.
L'interoperabilità è un modo per affrontare questa sfida, consentendo lo scambio di dati strutturati e standardizzati tra i sistemi sanitari. Quando l'interoperabilità è implementata in modo efficace, le piattaforme cliniche saranno in grado di inviare, ricevere e interpretare le informazioni in modo automatico. I risultati di laboratorio vengono resi disponibili nell'EHR del paziente subito dopo il test, gli studi di imaging sono disponibili insieme ai referti dei medici e i team di cura possono collaborare tra istituzioni senza dover fare affidamento sul trasferimento manuale dei dati.
Per le organizzazioni sanitarie, l'interoperabilità è anche un fattore chiave per supportare l'efficienza operativa, riducendo il carico di lavoro amministrativo, riducendo al minimo la duplicazione dei dati e migliorando la continuità del flusso di lavoro tra i reparti.
L'interoperabilità sanitaria prevede un'architettura multilivello che include sistemi clinici, servizi di integrazione, infrastruttura di imaging e applicazioni cliniche.
L'interoperabilità fondamentale è il tipo più elementare di comunicazione di sistema. A questo livello, un sistema sanitario può inviare dati a un altro sistema, ma il sistema ricevente potrebbe non essere in grado di comprendere automaticamente il significato dei dati ricevuti.
L'interoperabilità strutturale aggiunge formati standardizzati al modo in cui i dati sanitari vengono strutturati e trasmessi da un sistema all'altro. Gli standard di messaggistica, come HL7, specificano come verranno formattati i dati clinici nei messaggi inviati tra i sistemi.
L'interoperabilità semantica è il livello massimo di scambio di dati sanitari. A questo livello, i sistemi sono in grado di interpretare in modo coerente il significato dei dati scambiati utilizzando standard come FHIR e terminologie cliniche standardizzate.
L'interoperabilità sanitaria si basa su diversi standard che sono stati ampiamente adottati per consentire ai sistemi clinici di scambiare dati in modo affidabile.
La messaggistica HL7 è ampiamente impiegata per la trasmissione di informazioni cliniche strutturate, come i ricoveri dei pazienti, i risultati di laboratorio, le richieste di imaging e i referti clinici tra i sistemi sanitari.
FHIR aiuta i sistemi sanitari a interscambiare i dati clinici tramite le loro API REST. Questa architettura moderna consente ad applicazioni come le piattaforme per la salute mobile, gli strumenti per la telemedicina e i portali dei pazienti di essere più flessibili nell'interazione con i sistemi sanitari.
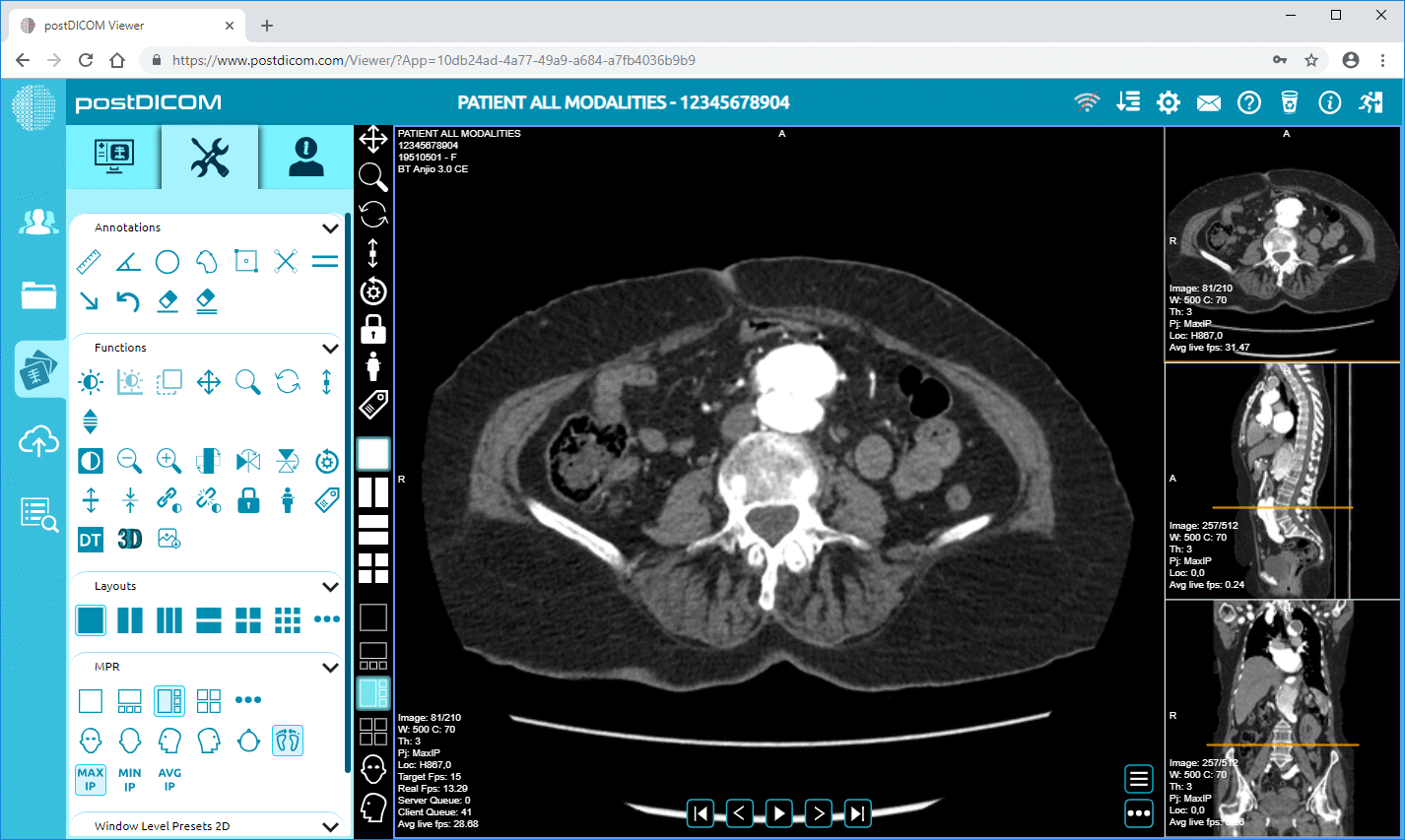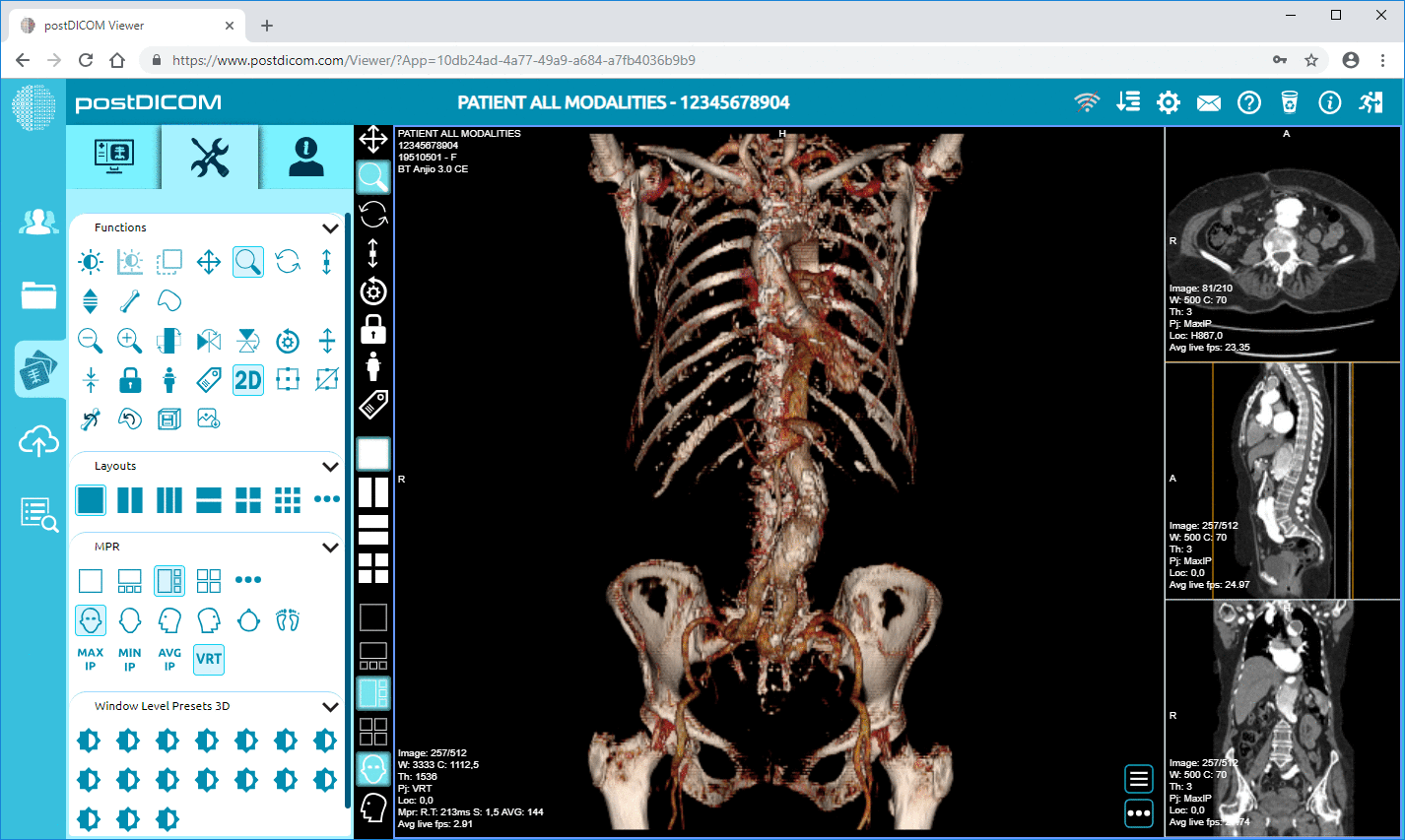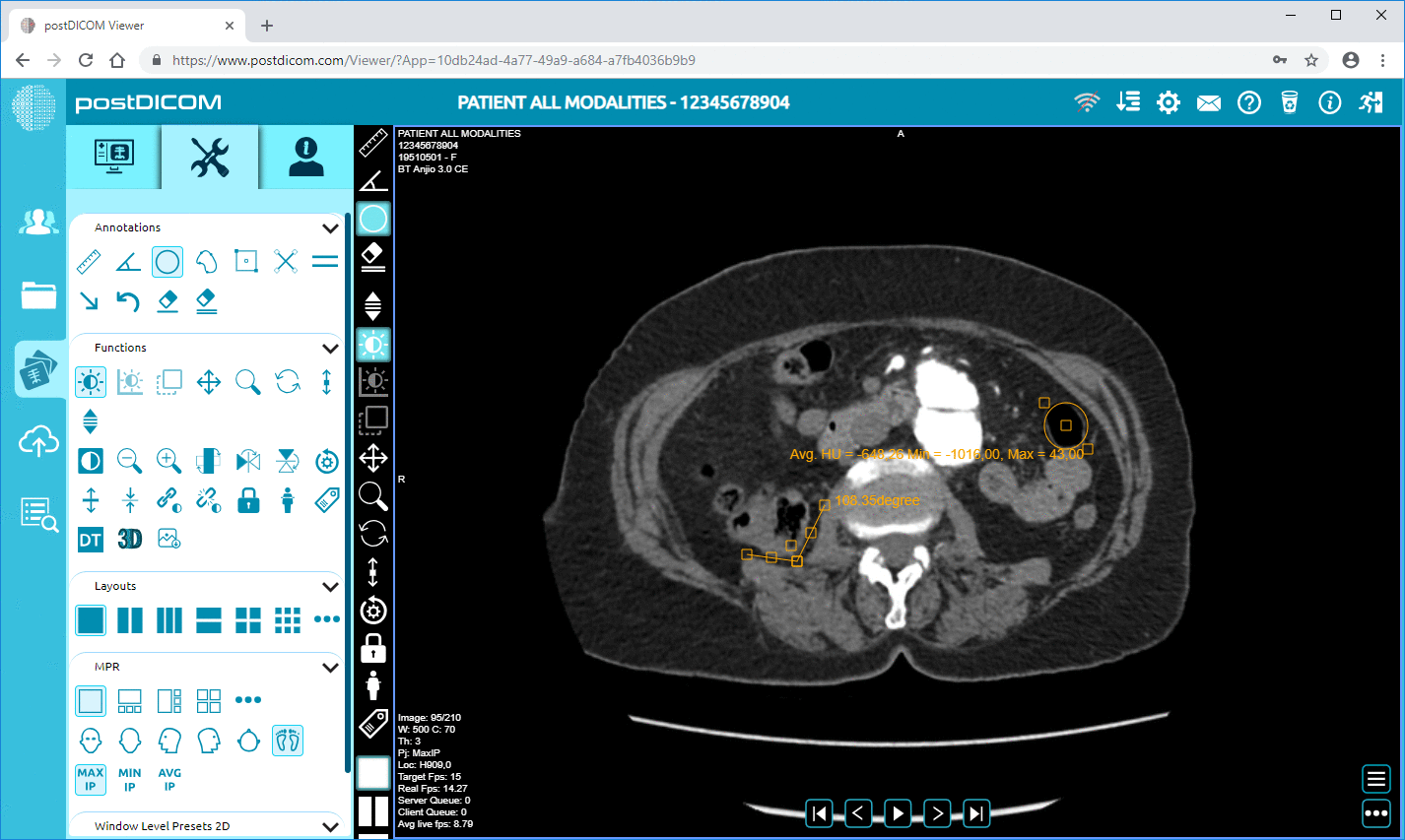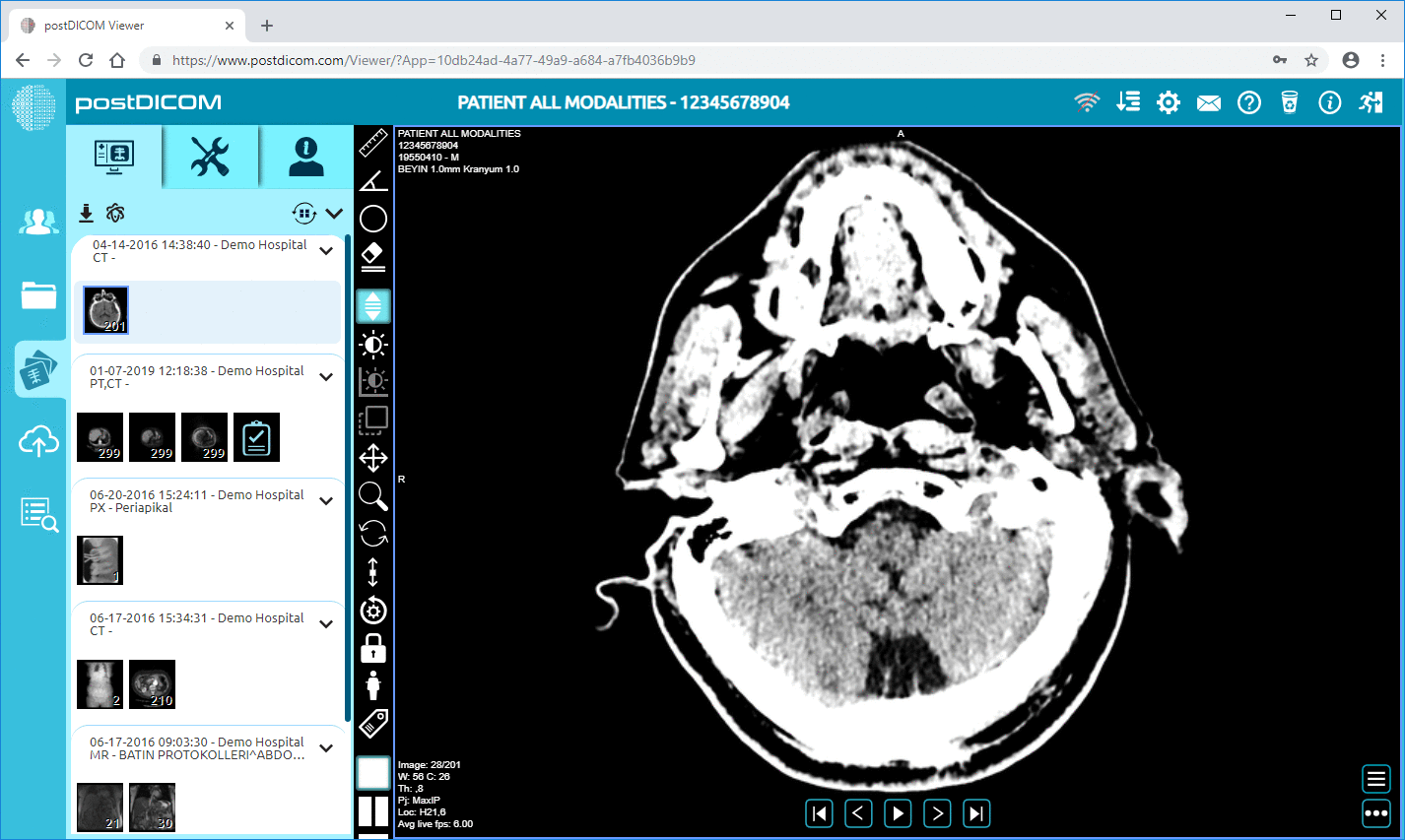
DICOM è lo standard mondiale per l'archiviazione e la trasmissione di immagini mediche. Le aggiunte moderne come DICOMweb offrono la possibilità di accedere agli studi di imaging attraverso la tecnologia web e l'integrazione con l'imaging basato su cloud.
I flussi di lavoro radiologici sono uno dei migliori esempi di interoperabilità nell'informatica sanitaria.
Un tipico flusso di lavoro di imaging prevede i seguenti passaggi:
1. Un medico invia una richiesta di imaging al sistema EHR.
2. La richiesta viene passata al sistema informativo radiologico (RIS) tramite messaggistica HL7.
3. La modalità di imaging sviluppata produce immagini DICOM.
4. Le immagini vengono salvate nell'archivio del PACS.
5. I radiologi effettuano la lettura dello studio con l'aiuto di un visualizzatore DICOM.
6. Il referto e le immagini sono resi disponibili attraverso l'EHR.
Quando questi sistemi sono integrati in modo efficace, i medici possono accedere ai risultati di imaging insieme ai dati di laboratorio, alle note cliniche e alle anamnesi farmacologiche.
Le organizzazioni sanitarie si rivolgono sempre più a infrastrutture di imaging basate sul cloud come il Cloud PACS per supportare l'espansione e i flussi di lavoro di imaging distribuiti.
L'interoperabilità sanitaria prevede un'architettura multilivello che include sistemi clinici, servizi di integrazione, infrastruttura di imaging e applicazioni cliniche.
Questo livello include piattaforme sanitarie fondamentali come i sistemi EHR, le piattaforme HIS, i sistemi RIS e i sistemi informativi di laboratorio.
Questo livello contiene motori di interfaccia HL7, gateway API, servizi di trasformazione dei dati e meccanismi di autenticazione.
Questo è il livello che contiene gli archivi PACS e gli archivi vendor neutral (VNA), l'archiviazione cloud delle immagini e i servizi DICOMweb.
I medici hanno accesso agli studi di imaging attraverso applicazioni come i visualizzatori DICOM basati sul web, le dashboard cliniche, le applicazioni sanitarie mobili e le applicazioni di telemedicina.
 - Created by PostDICOM.jpg)
Questa architettura consente agli operatori sanitari di recuperare i dati di imaging senza interruzioni mantenendo l'integrazione con i flussi di lavoro EHR.
Sicurezza e conformità nei sistemi sanitari interoperabili
L'interoperabilità sanitaria porta nuovi problemi di sicurezza perché le informazioni dei pazienti vengono condivise tra sistemi e istituzioni diversi.
Le organizzazioni sanitarie devono implementare meccanismi di crittografia, autenticazione, controllo degli accessi e registrazione degli audit per garantire che i dati dei pazienti siano protetti durante la trasmissione e l'archiviazione.
Negli Stati Uniti, il contesto normativo HIPAA viene utilizzato per applicare standard a tutela delle informazioni dei pazienti. Le organizzazioni sanitarie canadesi utilizzano normative sulla privacy federali e provinciali simili in merito alla protezione delle informazioni mediche.
Quando si valuta una piattaforma EHR, le organizzazioni sanitarie dovrebbero considerare una serie di capacità di interoperabilità:
• Supporto per la messaggistica HL7
• Supporto per le API FHIR
• Integrazione con il sistema PACS
• Compatibilità con gli standard di imaging (ad es. DICOM)
• Scalabilità per il cloud e gli ambienti di telemedicina
• Impegno dei fornitori verso standard di interoperabilità aperti
La scelta di sistemi supportati da standard aperti garantirà che le organizzazioni sanitarie possano accogliere tecnologie future senza cambiamenti sostanziali all'infrastruttura.
All'interno dell'ecosistema dell'interoperabilità sanitaria, i set di dati clinici prodotti dai sistemi di imaging diagnostico stanno portando enormi quantità di dati clinici a essere integrati nelle cartelle cliniche dei pazienti.
PostDICOM offre un'infrastruttura PACS basata su cloud per supportare ambienti sanitari interoperabili. La piattaforma supporta lo standard DICOM per l'archiviazione e la gestione degli studi di imaging medico e consente ai medici di accedere ai dati di imaging utilizzando una tecnologia di visualizzazione sicura basata su browser.
Supportando le moderne tecnologie web e gli approcci all'integrazione basati su standard, PostDICOM consente alle organizzazioni sanitarie di integrare i processi di imaging con i sistemi clinici più ampi, che includono piattaforme EHR, refertazione radiologica e applicazioni di telemedicina.
In tutto il Nord America le iniziative di interoperabilità sanitaria sono ancora in crescita, poiché i governi e le organizzazioni sanitarie cercano di migliorare la condivisione dei dati tra gli operatori sanitari.
L'infrastruttura cloud, le API standardizzate e le piattaforme di accesso ai dati incentrate sul paziente stanno influenzando il modo in cui i dati clinici vengono condivisi. È probabile che anche l'intelligenza artificiale e le analisi avanzate traggano vantaggio da set di dati interoperabili su larga scala che consentiranno migliori intuizioni cliniche e analisi della salute della popolazione.
Mentre i sistemi sanitari continuano a modernizzare la loro infrastruttura digitale, l'interoperabilità continuerà a essere una capacità fondamentale nell'erogazione di cure coordinate ed efficienti.
L'interoperabilità è oggi una delle priorità distintive dell'informatica sanitaria contemporanea. Man mano che le organizzazioni sanitarie si allontanano dalle isole di sistemi digitali e si spostano verso ecosistemi clinici connessi, la capacità delle piattaforme tecnologiche di scambiare informazioni in modo affidabile è fondamentale per migliorare la cura dei pazienti e l'efficienza operativa.
Standard come HL7, FHIR e DICOM costituiscono la base per lo scambio di dati sanitari strutturati, mentre le architetture di integrazione contemporanee fanno sì che i sistemi clinici, l'infrastruttura di imaging e il cloud funzionino come ecosistemi digitali unificati.
Le organizzazioni sanitarie che investono oggi in tecnologie interoperabili saranno in una posizione migliore in futuro per fornire cure coordinate, basate sui dati e incentrate sul paziente.
L'interoperabilità sanitaria è la capacità di vari sistemi sanitari di condividere e comprendere le informazioni dei pazienti in modo uniforme e significativo.
L'interoperabilità consente ai sistemi EHR di integrare i dati provenienti da laboratori, sistemi radiologici e farmaceutici e altre tecnologie sanitarie per fornire ai medici cartelle cliniche complete dei pazienti.
I principali standard di interoperabilità includono la messaggistica HL7, le API FHIR e i protocolli di imaging DICOM.
I sistemi EHR possono connettersi al PACS utilizzando standard come HL7 e DICOM, in modo che le richieste di imaging, i referti e le immagini possano fluire dai sistemi radiologici al sistema di cartelle cliniche elettroniche.
L'infrastruttura cloud consente alle organizzazioni sanitarie di archiviare e condividere i dati clinici in modo sicuro all'interno di ambienti sanitari distribuiti per la telemedicina, la diagnostica remota e le cure collaborative.
|
Cloud PACS e Visualizzatore DICOM onlineCarichi le immagini DICOM e i documenti clinici sui server PostDICOM. Archivi, visualizzi, collabori e condivida i Suoi file di imaging medico. |