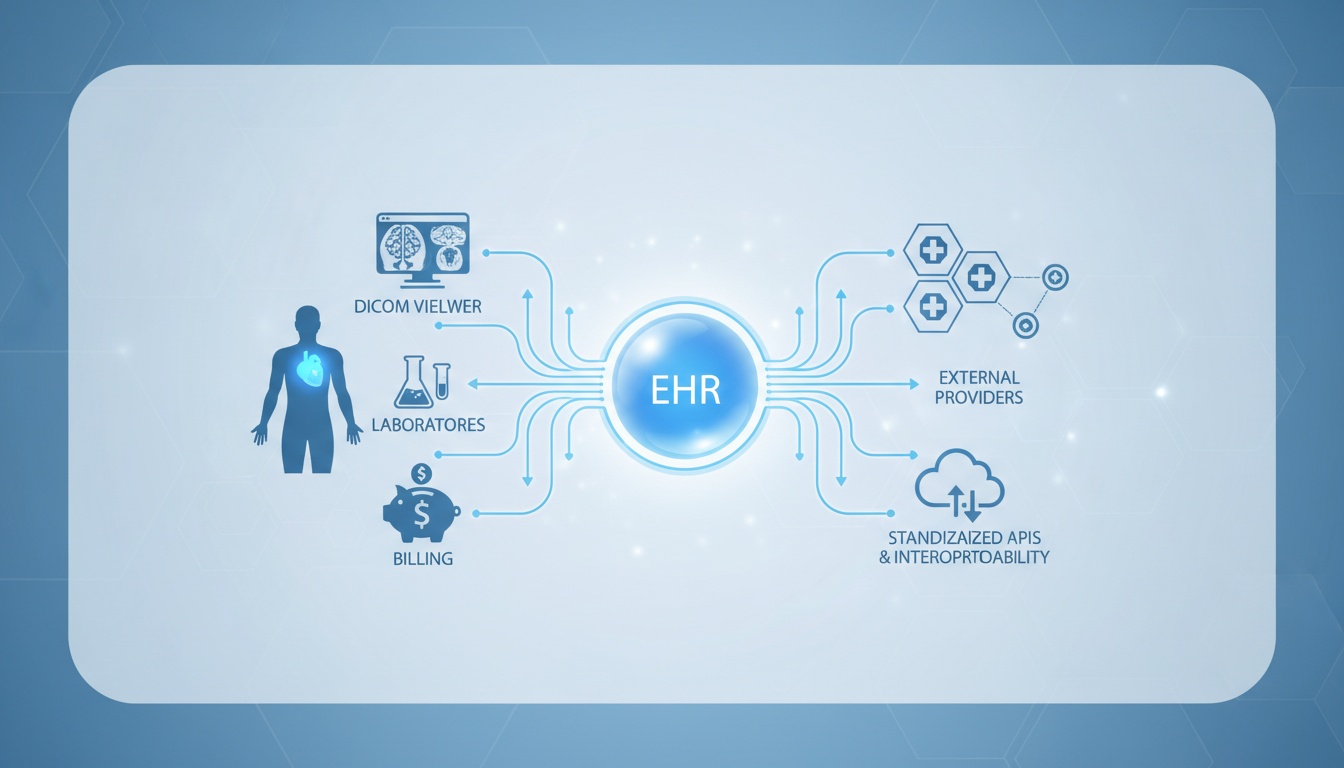
Der Einsatz von elektronischen Patientenakten-Systemen (EHR) ist in der zeitgenössischen medizinischen Versorgung kein Luxus mehr. Sie bilden das Rückgrat des operativen Erfolgs in den Bereichen klinische Dokumentation, Patientenkoordination, Abrechnung, Compliance und zunehmend auch Interoperabilität. Die meisten Debatten über EHRs drehen sich um deren Vor- und Nachteile, doch es bedarf einer strategischeren Analyse, wie ein EHR mittels standardisierter APIs und Interoperabilitätsstrukturen mit anderen klinischen Technologien integriert werden kann.
Das EHR-System ist nicht nur ein Werkzeug zur Dokumentationseffizienz, sondern besitzt ein massives Potenzial, geteilt, interpretiert und mit anderen Bildgebungssystemen, Laboren, Abrechnungsstellen und externen Anbietern synchronisiert zu werden; dies ist einer der realsten Werte einer digitalen Strategie im Gesundheitswesen bei langfristiger Betrachtung.
Dieser Artikel konzentriert sich auf die operativen Vor- und Nachteile von EHR-Systemen – und erörtert die Bedeutung von Interoperabilitätsstandards wie HL7, FHIR und DICOM für eine nachhaltige IT-Architektur im Gesundheitswesen.
• EHR-Systeme verbessern die Effizienz der Dokumentation, die Verfügbarkeit von Patientendaten und die klinische Koordination, aber die Kosten für Implementierung und Arbeitsablaufstörungen sind erhebliche Probleme.
• Interoperabilitätsfähigkeit ist für den langfristigen Wert eines EHR wichtiger als reine Dokumentationsfunktionen.
• Integrationsfehler werden meist durch Anbieterbindung (Vendor Lock-in) und eingeschränkten API-Zugriff verursacht.
• HL7, FHIR und DICOM gehören zu den Standards, die bestimmen, ob ein EHR effektiv zum Austausch strukturierter klinischer und bildgebender Daten genutzt werden kann.
• Die aktuelle Gesundheitsinfrastruktur bewegt sich hin zu API-Integration statt traditioneller Schnittstellen-Engines.
• Die EHR-Praktiken, die zur Bewertung von EHR-Plattformen durchgeführt werden, sollten sowohl die integrative Bereitschaft und Benutzerfreundlichkeit als auch die Kosten ermitteln.
Ein EHR-System ist eine elektronische Plattform, die entwickelt wurde, um Patientengesundheitsinformationen innerhalb der Versorgungsumgebung zu speichern und zu verwalten. Im Gegensatz zu traditionellen EMRs (Electronic Medical Records), die normalerweise auf die Aufzeichnungen eines einzelnen Anbieters beschränkt sind, sind EHR-Systeme darauf ausgelegt, den Datenaustausch über Organisationen hinweg zu unterstützen.
Funktionale Module bestehen normalerweise aus:
• Klinische Dokumentation
• Auftragserfassung (CPOE)
• Verwaltung von Labor- und Bildgebungsergebnissen.
• E-Rezept
• Integration von Abrechnung und Revenue Cycle.
• Patientenportale
• Berichterstattung und Analytik
Technisch gesehen sind fortschrittliche EHR-Geräte zentralisierte Datenspeicher, die über APIs und Messaging-Standards zugänglich sind. Ob das EHR Daten effektiv speichert oder nicht, ist keine Frage der Architektur – sondern ob diese Daten nahtlos, strukturiert und standardisiert über Systeme hinweg übertragen werden können.
Elektronische Akten minimieren den Einsatz von Papierkramsystemen und ermöglichen es Anbietern, Patientengeschichte, Diagnoseergebnisse und frühere Begegnungen sofort abzurufen. Dies hilft, Testüberschneidungen zu eliminieren und erleichtert das klinische Urteilsvermögen.
Integrierte Diagramme, elektronische Rezepte und Abrechnungen minimieren die Arbeitsbelastung und den administrativen Aufwand. Dokumentierter Code verbessert zudem die Genauigkeit.
Zeitgemäße EHRs organisieren Patientendaten in computerlesbaren Formaten. Dies ermöglicht:
• Qualitätsberichterstattung
• Klinische Analytik
• Datenaustausch im öffentlichen Gesundheitswesen
• KI-gestützte Diagnostik
Strukturierte Daten wären für die Interoperabilität mit anderen Systemen exponentiell wertvoll.
Zugriffskontrollen, Verschlüsselung und Audit-Protokolle ermöglichen die Einhaltung gesetzlicher Vorschriften und senken das rechtliche Risiko. Gut eingerichtete EHR-Systeme erhöhen die Verantwortlichkeit und Rückverfolgbarkeit.
Die Einführung von EHR ist mit messbaren Herausforderungen verbunden, auch wenn die Vorteile offensichtlich sind.
Die Implementierungskosten bestehen aus:
• Lizenzgebühren
• Hardware-Upgrades
• Schulungsprogrammen
• Neugestaltung von Arbeitsabläufen
• Laufender IT-Wartung
Integrationskosten – insbesondere im Zusammenhang mit Bildgebungssystemen oder Software von Drittanbietern – können höher sein als ursprünglich geschätzt.
In den Implementierungsphasen nimmt die Produktivität tendenziell ab. Mitarbeiter müssen zudem geschult werden, und Widerstand gegen Veränderungen kann die Moral und Produktivität beeinträchtigen.
Andere EHR-Anbieter sind Anbieter geschlossener Ökosysteme, die keine Flexibilität für externe Integrationen zulassen. Die langfristige Skalierbarkeit kann durch eine proprietäre API oder ein fehlendes Interoperabilitäts-Framework eingeschränkt sein.
Der Prozess der Umstellung von Altsystemen kann Folgendes beinhalten:
• Herausforderungen bei der Datenzuordnung (Mapping)
• Verlust der strukturellen Konsistenz.
• Ausfallrisiko
• Validierungsanforderungen
Diese Schwierigkeiten unterstreichen die Bedeutung der Interoperabilitätsfähigkeit bei der Auswahl eines Anbieters.
Interoperabilität definiert, wie ein EHR als netzwerkbasierte Entität genutzt werden kann.
1. Grundlegende Interoperabilität: Basis-Datentransfer ohne Interpretation.
2. Strukturelle Interoperabilität: Daten in einem standardisierten Format zur Wahrung der Struktur (z. B. HL7 Messaging).
3. Semantische Interoperabilität: Systeme verstehen die ausgetauschten Daten (z. B. standardisierte Terminologie).
Echte Effizienz im Gesundheitswesen erfordert alle drei Ebenen.
Messaging-Protokoll, das weit verbreitet für die Übertragung klinischer Daten wie Aufnahme-, Entlassungs- und Auftragsnachrichten zwischen Systemen verwendet wird.
Ein Open-Source, REST-basierter API-Standard, der auf eine webfreundliche Integration im Gesundheitswesen abzielt. Mit Hilfe von standardisierten FHIR-Ressourcen (wie):
• Patient
• Observation (Beobachtung)
• DiagnosticReport (Diagnosebericht)
• ImagingStudy (Bildgebungsstudie)
FHIR unterstützt komplexe Integrationen deutlich besser als veraltetes HL7-Messaging.
DICOM steuert den Austausch medizinischer Bildinformationen. DICOMweb ermöglicht den Webzugriff und die Integration von Bildgebungsfunktionen in EHRs durch Erweiterung von DICOM um RESTful APIs.
Die Bildgebungsintegration ist eine der kompliziertesten Interoperabilitätssituationen in der Gesundheits-IT.
 - Created by PostDICOM.png)
1. Innerhalb des EHR erstellt ein Arzt einen Bildgebungsauftrag.
2. Auftrag wird über HL7 an das Bildgebungssystem übermittelt.
3. PACS-Bildgebungsstudie wird durchgeführt und gespeichert.
4. Der Radiologiebericht wurde über die FHIR-Ressource DiagnosticReport zurückgesendet.
5. Die Ressource ImagingStudy wird mit dem DICOMweb-Viewer innerhalb des EHR verknüpft.
Klinische Dokumentation und Bildinterpretation sind in diesem Arbeitsablauf integriert.
| Funktion | Legacy HL7 Schnittstelle | FHIR API Integration |
| Echtzeit-Zugriff | Begrenzt | Ja |
| Web-native Architektur | Nein | Ja |
| Skalierbarkeit | Mittel | Hoch |
| Cloud-Kompatibilität | Begrenzt | Hoch |
| Einbettung von Drittanbieter-Apps | Selten | Unterstützt |
Moderne Gesundheitssysteme priorisieren zunehmend API-gesteuerte Architekturen für Skalierbarkeit und Flexibilität.
Interoperabilität verringert die Sicherheit nicht – sie ermöglicht eine leistungsfähigere Verwaltung.
Neue Integrationsmodelle umfassen:
• OAuth2-Authentifizierung
• SMART-on-FHIR Autorisierungsschichten.
• TLS-Verschlüsselung
• Rollenbasierte Zugriffskontrolle (RBAC)
• Umfassende Audit-Protokolle
Das Konzept der Sicherheit muss parallel zur Interoperabilität entworfen werden, anstatt als sekundäres Konzept behandelt zu werden.
Gesundheitsorganisationen sollten Anbieter fragen:
• Verfügt das System über eine vollständige FHIR-API?
• Unterstützt es die Bildgebungsintegration mit DICOMweb?
• Einbettung sicherer Drittanbieter-Anwendungen?
• Was sind die API-Ratenbegrenzungen?
• Wie erfolgt der Abgleich der Patientenidentität?
• Gibt es öffentlich verfügbare Dokumentation?
Solche Fragen unterscheiden eine skalierbare Struktur von einer geschlossenen Struktur.
Die Architektur von PostDICOM ist für den Betrieb in interoperablen Umgebungen ausgelegt. Sie erleichtert:
• Ununterbrochenen Zugriff auf Bildgebungsstudien in EHRs.
• Integration von Berichten in die Struktur.
• Interoperabilität in der Workflow-Kontinuität.
• Flexibilität bei der neutralen Bereitstellung durch Anbieter.
Anstatt EHR-Systeme zu ersetzen, erhöht eine interoperable Bildgebungsinfrastruktur den klinischen Wert von EHR-Systemen.
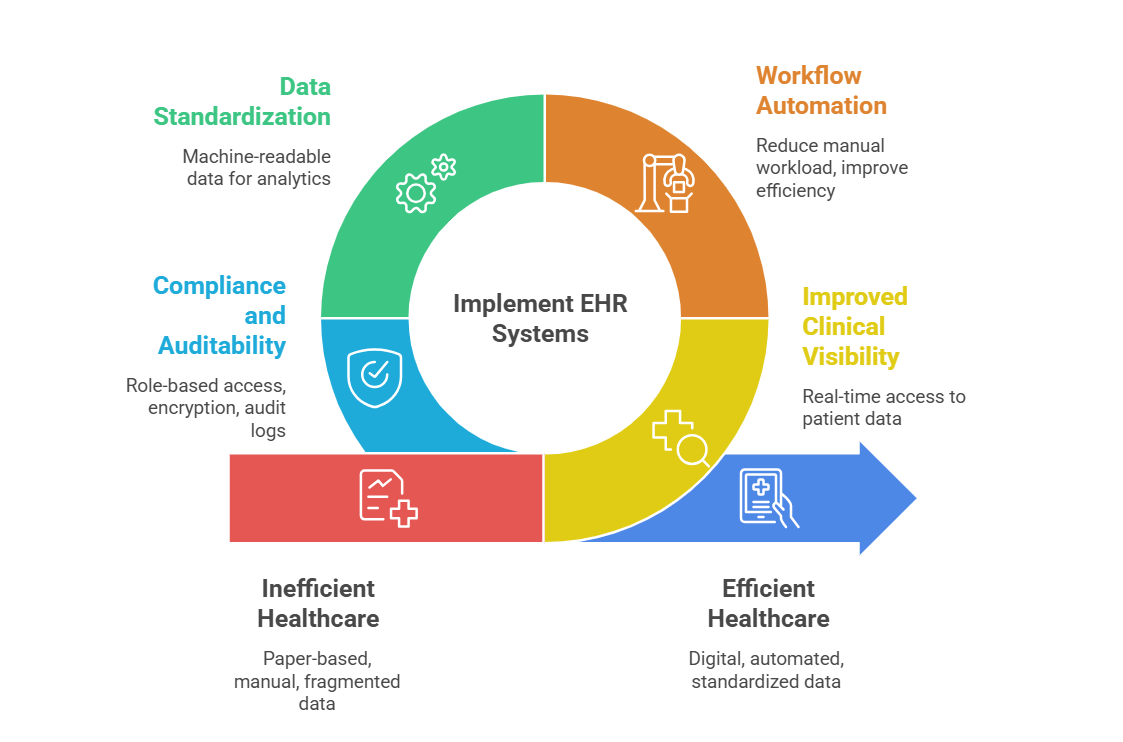
EHR-Systeme bieten signifikante klinische und operative Vorteile. Aber ihr langfristiger Wert basiert nicht auf Dokumentationsfunktionen, sondern auf der Integrationsfähigkeit.
Gesundheitsorganisationen, die EHR-Systeme in Erwägung ziehen, müssen sich auf Interoperabilität, API-Möglichkeiten und die Einhaltung von Standards konzentrieren, um eine nachhaltige Expansion, eine verbesserte Pflegekoordination und eine Infrastruktur zu erreichen, die professionelles Wachstum unterstützt.
Ein digitales Silo ist ein EHR, das nicht eng integriert werden kann. Ein interoperables EHR ist eine strategische Ressource.
1) Was ist der größte Nachteil von EHR-Systemen?
Die Gesamtbetriebskosten (Total Cost of Ownership), nicht unbedingt die Lizenzierung, sondern Implementierung, Schulung, Störung des Arbeitsablaufs, Upgrades und Wartung der IT-Einrichtung, sind oft der größte Nachteil. Praxen neigen dazu, die Kosten für Integration und Datenmigration zu unterschätzen, insbesondere bei der Verknüpfung des EHR mit Bildgebungs-, Labor- und Abrechnungssystemen.
2) Warum ist Interoperabilität in EHR-Systemen wichtig?
Dank der Interoperabilität verwandelt sich ein EHR nicht in ein Datensilo. Durch Systeme, die Daten zuverlässig austauschen können, haben Kliniker eine bessere Verfügbarkeit der vollständigen Patientenhistorie über Anbieter, Abteilungen und Werkzeuge (einschließlich Bildgebung) hinweg. Dies verbessert die Koordination, minimiert redundante Tests und hilft bei der Kontinuität der Versorgung.
3) Was verursacht Interoperabilitätsprobleme zwischen EHR-Systemen?
Die typischen Gründe sind herstellerspezifische Datenmodelle, ein Mangel an API-Abdeckung, unvollständige Abdeckung von Standards, inkonsistente Kodierung von Terminologie und schlechter System-zu-System-Identitätsabgleich. Obwohl es möglich ist, Daten auszutauschen, werden sie möglicherweise nicht zuverlässig verstanden, wenn sie nicht semantisch interoperabel sind.
4) Wie integrieren sich EHR-Systeme mit PACS und medizinischen Bildgebungsplattformen?
Die Integration der Kombination von Bestell- und Ergebnis-Workflows mit dem Bildzugriff wird üblicherweise als Integration bezeichnet. Aufträge können über Nachrichten (z. B. HL7) weitergeleitet werden, und formale klinische Informationen können über APIs (z. B. FHIR) geteilt werden. Der Zugriff auf Bilder kann je nach Plattform als eingebetteter Viewer und Bildgebungsschnittstellenprotokoll (z. B. DICOM/DICOMweb) bereitgestellt werden.
5) Ist FHIR für die EHR-Integration erforderlich?
FHIR ist nicht mehr universell vorgeschrieben, hat sich jedoch aufgrund seiner Web-nativen, API-First-Natur zu einem sehr beliebten Standard für die Integration im Gesundheitswesen entwickelt. Gute FHIR-Integrationsunterstützungssysteme sind tendenziell einfacher zu erstellen, zu warten und zu skalieren als ältere, schnittstellenlastige Systeme.
6) Was sollte eine Praxis vor der Auswahl eines EHR prüfen, um Integrationsprobleme zu vermeiden?
Die wichtigen Prüfungen hier sind, ob der Anbieter relevante Interoperabilitätsstandards einhält, ob er nutzbare API-Dokumentation anbietet, ob er stabile Versionierung und Ratenbegrenzungen bietet, ob er eine sichere Autorisierung (wo anwendbar: OAuth2/SMART-Muster) und die Fähigkeit zur Integration in Bildgebungs-Workflows bietet, sodass Kliniker nicht die Systeme wechseln müssen, um Zugriff auf Studien und Berichte zu erhalten.
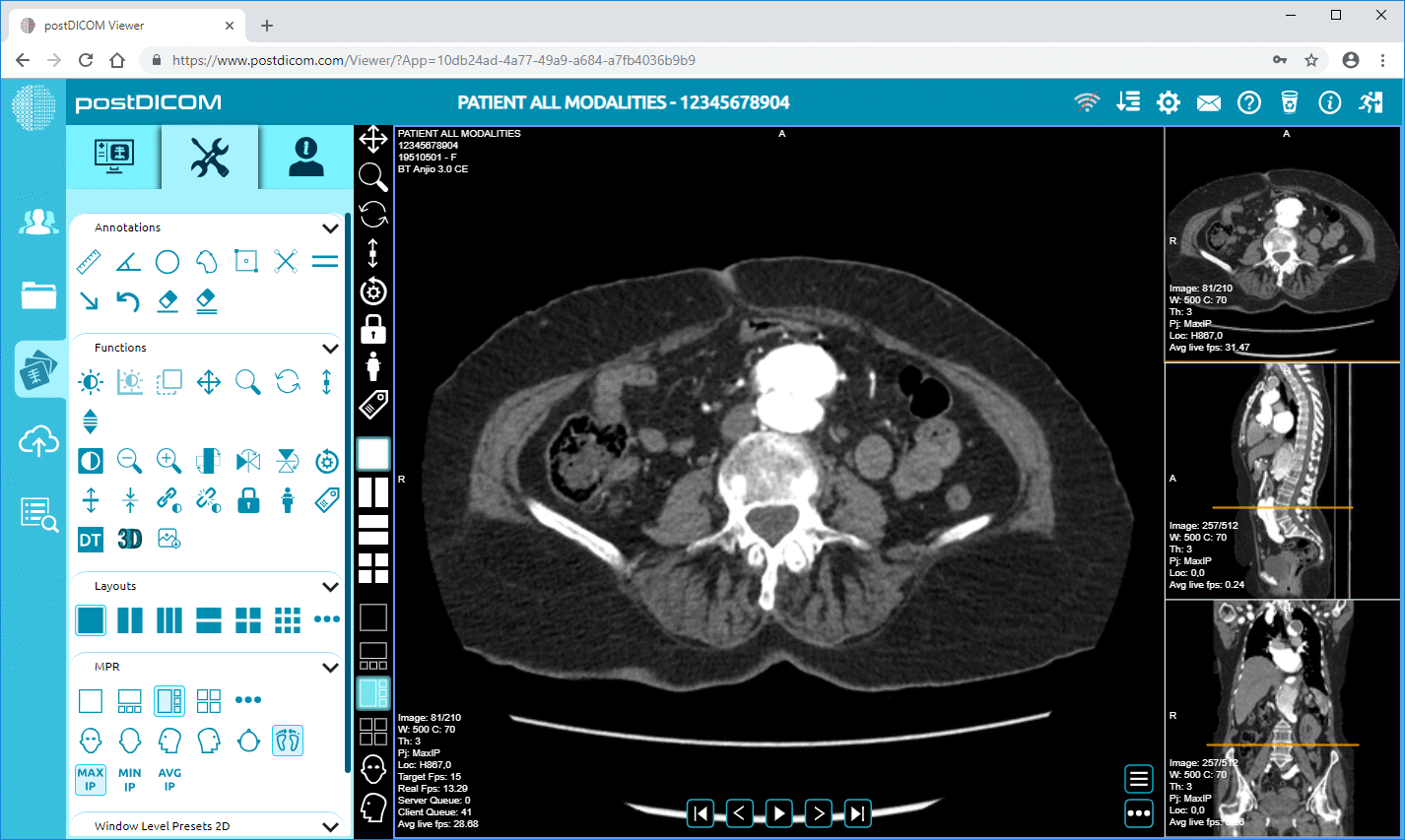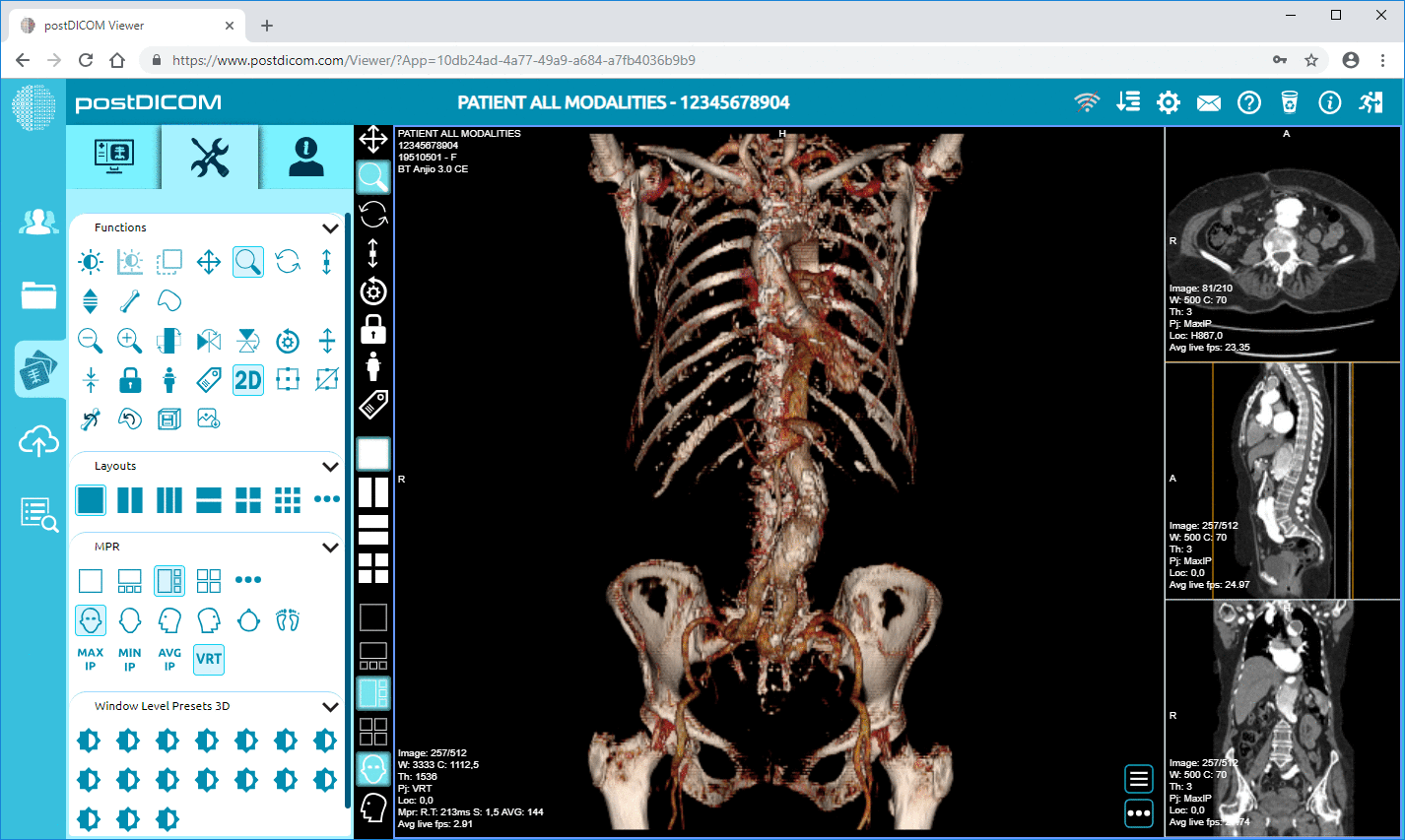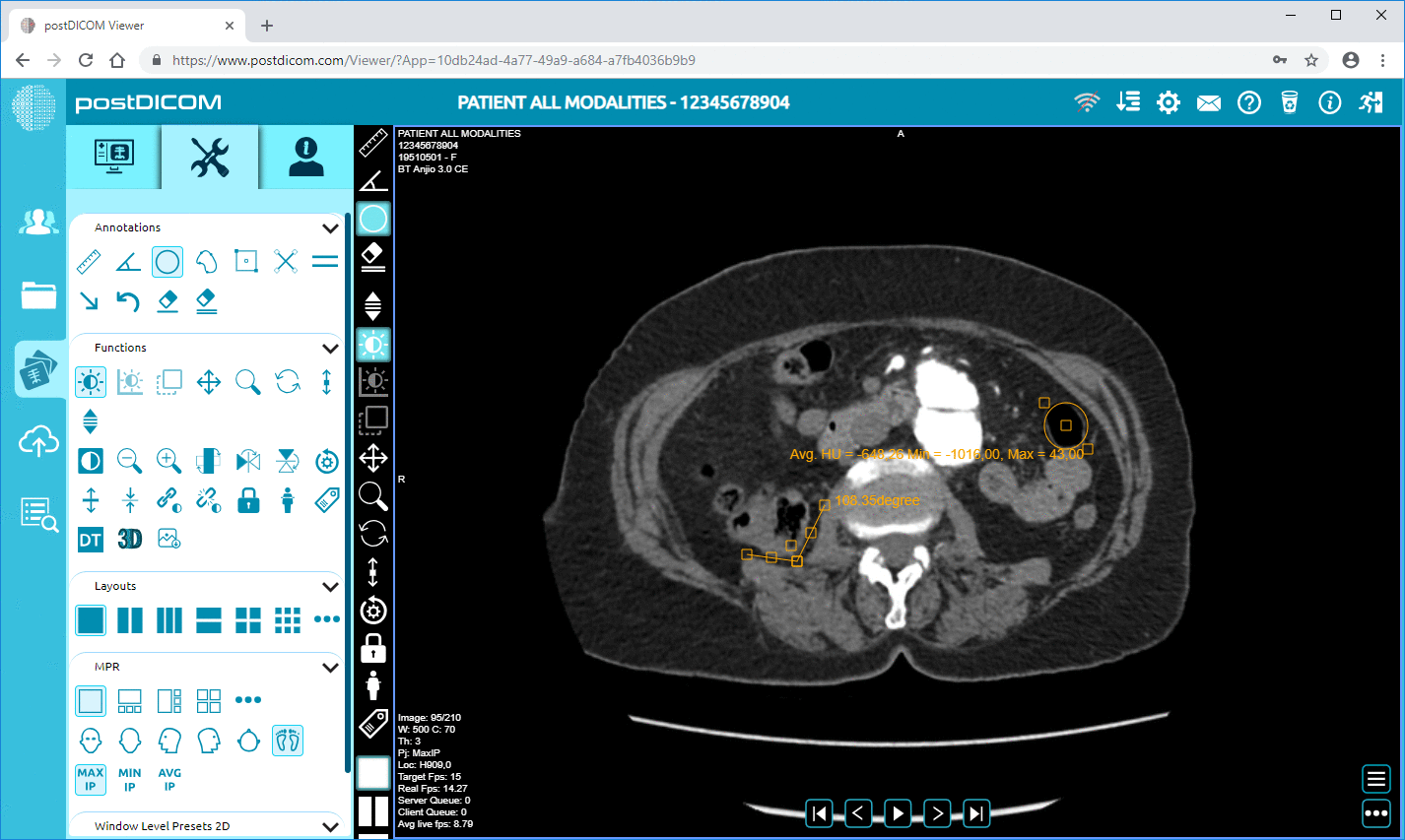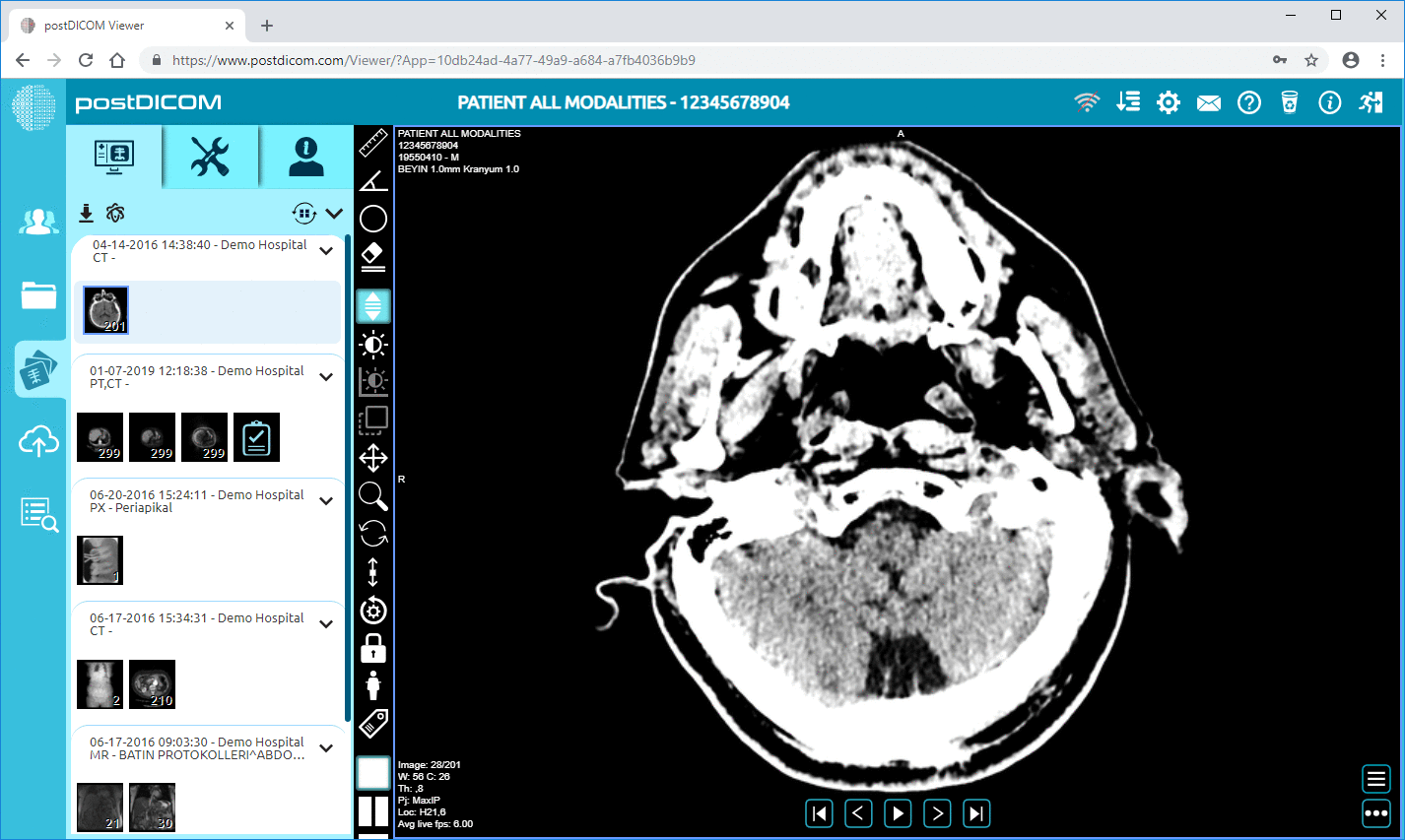
|
Cloud PACS und Online DICOM ViewerLaden Sie DICOM-Bilder und klinische Dokumente auf PostDICOM-Server hoch. Speichern, betrachten, kollaborieren und teilen Sie Ihre medizinischen Bilddateien. |