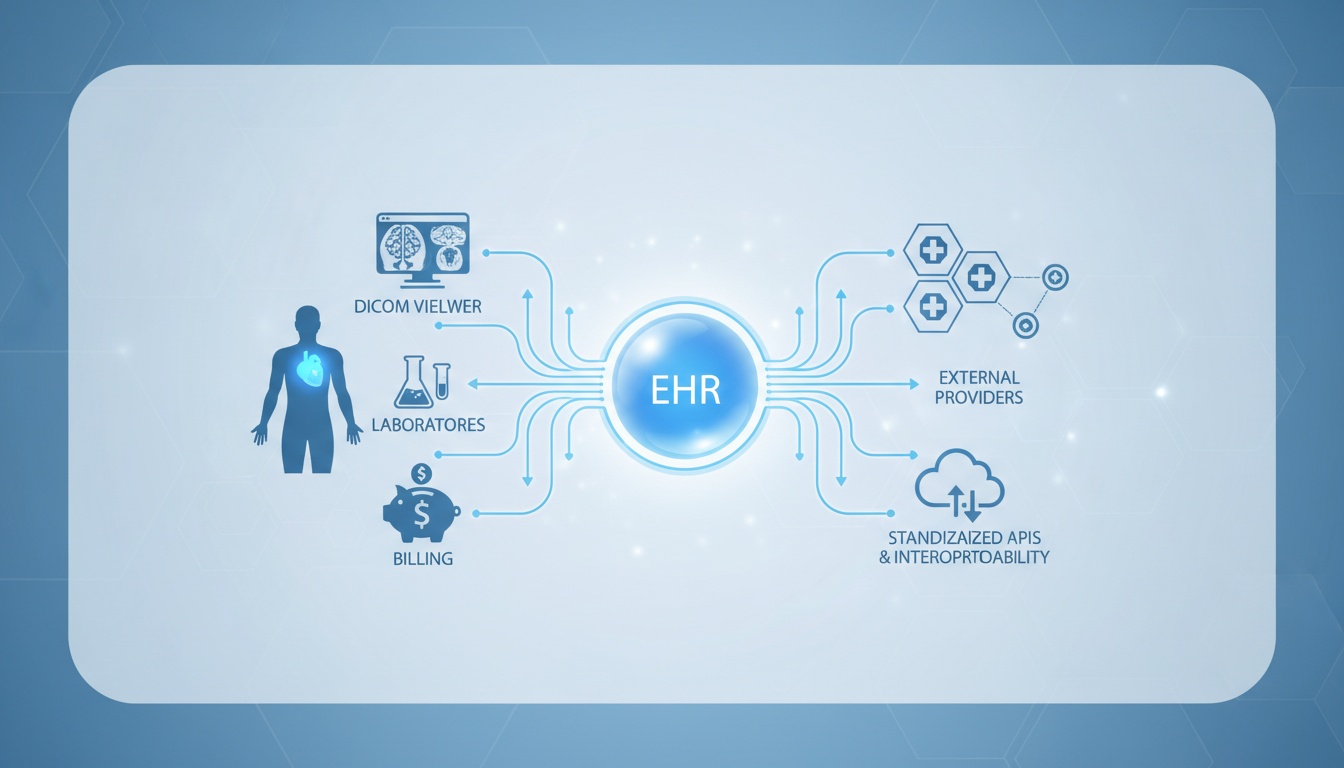
O uso de sistemas de Registros Eletrônicos de Saúde (EHR) não é mais um luxo na prestação de cuidados médicos contemporâneos. Eles formam a espinha dorsal do sucesso operacional da documentação clínica, coordenação de pacientes, faturação, conformidade e, cada vez mais, da interoperabilidade. A maioria dos debates sobre EHRs foca nos seus prós e contras, mas existe uma análise mais estratégica de como um EHR pode ser integrado com outras tecnologias clínicas através de APIs padronizadas e estruturas de interoperabilidade.
O sistema EHR não é apenas uma ferramenta de eficiência de documentação, mas tem um potencial massivo para ser compartilhado, interpretado e sincronizado com outros sistemas de imagem, laboratórios, locais de faturação e provedores externos; este é um dos valores mais reais de uma estratégia digital dentro do ambiente de saúde quando considerada a longo prazo.
Este artigo foca nas vantagens e desvantagens operacionais dos sistemas EHR - e discute a importância de padrões de interoperabilidade, como HL7, FHIR e DICOM, na capacitação de uma arquitetura de TI em saúde sustentável.
• Os Sistemas EHR Aumentam a Eficiência da Documentação, Disponibilidade de Dados do Paciente e Coordenação Clínica, Mas os Custos de Implementação e Desorientação do Fluxo de Trabalho São Questões Significativas.
• A Capacidade de Interoperabilidade É Mais Importante Para o Valor a Longo Prazo de Um EHR do Que Apenas as Funcionalidades de Documentação.
• As Falhas de Integração São Geralmente Causadas Pela Dependência de Fornecedor (Vendor Lock-in) e Acesso Restrito à API.
• HL7, FHIR e DICOM Estão Entre os Padrões Que Determinam Se Um EHR Pode Ser Usado Efetivamente Para Trocar Dados Clínicos e de Imagem Estruturados.
• A Infraestrutura de Saúde Atual Está Se Movendo Em Direção à Integração via API Em Vez de Motores de Interface Tradicionais.
• As Práticas de EHR Conduzidas Para Avaliar Plataformas EHR Devem Determinar a Prontidão Integrativa e a Usabilidade, Bem Como os Custos.
Um sistema EHR é uma plataforma eletrônica desenvolvida para armazenar e gerenciar informações de saúde do paciente dentro do ambiente de cuidados. Em contraste com os EMRs tradicionais (Registros Médicos Eletrônicos), que geralmente são limitados aos registros de um único provedor, os sistemas EHR são projetados para ajudar a compartilhar dados entre organizações.
Os módulos funcionais geralmente consistem em:
• Documentação Clínica
• Entrada de Pedidos (CPOE)
• Gestão de Resultados Laboratoriais e de Imagem.
• Prescrição Eletrônica (ePrescribing)
• Integração de Faturação e Ciclo de Receitas.
• Portais do Paciente
• Relatórios e Análises
Tecnicamente, os dispositivos EHR avançados são armazenamentos de dados centralizados acessíveis via APIs e padrões de mensagens. Se o EHR armazena dados de forma eficaz ou não, não é a questão da arquitetura - a questão é se esses dados podem ser transferidos entre os sistemas de maneira contínua, estruturada e padronizada.
Os registros eletrônicos minimizam o uso de sistemas em papel e permitem que os provedores obtenham o histórico do paciente, resultados diagnósticos e consultas passadas instantaneamente. Isso ajuda a eliminar a sobreposição de testes e facilita o julgamento clínico.
Gráficos embarcados, prescrições eletrônicas e faturação minimizarão a carga de trabalho e as despesas administrativas gerais. O código documentado também é melhor para aumentar a precisão.
Os EHRs contemporâneos organizam os dados do paciente em formatos legíveis por computador. Isso permite:
• Relatórios de Qualidade
• Análises Clínicas
• Troca de Dados de Saúde Pública
• Diagnósticos Assistidos por IA
Os dados estruturados seriam exponencialmente valiosos para a interoperabilidade com outros sistemas.
Controles de acesso, criptografia e registros de auditoria permitem a conformidade regulatória e reduzem o risco legal. Sistemas EHR bem configurados aumentam a responsabilidade e a rastreabilidade.
A adoção do EHR está associada a desafios mensuráveis, embora as suas vantagens sejam evidentes.
O custo de implementação consistirá em:
• Taxas de Licenciamento
• Atualizações de Hardware
• Programas de Treinamento
• Redesenho do Fluxo de Trabalho
• Manutenção de TI Contínua
Os custos de integração - especialmente quando relacionados a sistemas de imagem ou software de terceiros - podem ser mais altos do que o estimado inicialmente.
Nas fases de implementação, a produtividade tende a reduzir. Os funcionários também precisam ser treinados, e a resistência à mudança pode afetar o moral e a produtividade.
Outros fornecedores de EHR são de ecossistema fechado que não permitem a flexibilidade de integração externa. A escalabilidade a longo prazo pode ser limitada por uma API proprietária ou pela falta de uma estrutura de interoperabilidade.
O processo de mudança de sistemas legados pode incluir:
• Desafios de Mapeamento de Dados
• A Consistência Estruturada é Perdida.
• Risco de Tempo de Inatividade
• Requisitos de Validação
Essas dificuldades destacam a importância de considerar a capacidade de interoperabilidade ao selecionar um fornecedor.
A interoperabilidade define como um EHR pode ser usado como uma entidade baseada em rede.
1. Interoperabilidade Fundamental: Transferência básica de dados não interpretados.
2. Interoperabilidade Estrutural: Dados num formato padronizado, para manter a estrutura (ex: mensagens HL7).
3. Interoperabilidade Semântica: Os sistemas compreendem os dados trocados (ex: terminologia padronizada).
A verdadeira eficiência na saúde envolve os três níveis.
Protocolo de mensagens amplamente utilizado para a transmissão de dados clínicos, como mensagens de admissão, alta e pedidos, entre sistemas.
Um padrão de API de código aberto, baseado em REST, destinado à integração de saúde amigável para a web. Com o auxílio dos recursos padronizados do FHIR (tais como):
• Paciente (Patient)
• Observação (Observation)
• Relatório Diagnóstico (DiagnosticReport)
• Estudo de Imagem (ImagingStudy)
O FHIR suporta integração complexa muito além das mensagens HL7 legadas.
O DICOM controla a troca de informações de imagem médica. O DICOMweb permite o acesso web e a integração de capacidades de imagem aos EHRs, estendendo o DICOM para APIs RESTful.
A integração de imagem é uma das situações de interoperabilidade mais complicadas na TI de saúde.
 - Created by PostDICOM.png)
1. Dentro do EHR, um Médico faz um Pedido de Imagem.
2. Pedido Submetido ao Sistema de Imagem Através de HL7.
3. Estudo de Imagem PACS Realizado e Mantido.
4. O Relatório de Radiologia Foi Enviado de Volta Através do Recurso DiagnosticReport do FHIR.
5. O Recurso ImagingStudy Será Conectado Com o Visualizador DICOMweb Dentro do EHR.
A documentação clínica e a interpretação de imagens são integradas neste fluxo de trabalho.
| Funcionalidade | Interface HL7 Legada | Integração API FHIR |
| Acesso em tempo real | Limitado | Sim |
| Arquitetura nativa da Web | Não | Sim |
| Escalabilidade | Moderada | Alta |
| Compatibilidade com a Nuvem | Limitada | Alta |
| Incorporação de app de terceiros | Raro | Suportado |
Os sistemas de saúde modernos priorizam cada vez mais arquiteturas orientadas por API para escalabilidade e flexibilidade.
A interoperabilidade não reduz a segurança - permite uma administração mais poderosa.
Novos modelos de integração incluem:
• Autenticação OAuth2
• Camadas de Autorização SMART-on-FHIR.
• Criptografia TLS
• Controle de Acesso Baseado em Funções (RBAC)
• Registros de Auditoria Abrangentes
O conceito de segurança tem de ser projetado juntamente com a interoperabilidade, em vez de ser tratado como um conceito secundário.
As organizações de saúde devem perguntar aos fornecedores:
• O Sistema Tem Uma API FHIR Completa?
• Suporta Integração de Imagem Com DICOMweb?
• Incorporação Segura de Aplicações de Terceiros?
• Quais São os Limites de Taxa da API?
• Como É a Reconciliação da Identidade do Paciente?
• Possui Documentação Publicamente Disponível?
Tais questões diferenciam uma estrutura escalável de uma estrutura fechada.
A arquitetura da PostDICOM é esperada para operar em ambientes interoperáveis. Ela facilita:
• Acesso Ininterrupto a Estudos de Imagem em EHRs.
• Integração de Relatórios na Estrutura.
• Interoperabilidade na Continuidade do Fluxo de Trabalho.
• Flexibilidade na Implantação Neutra por Fornecedores.
Em vez de substituir os sistemas EHR, a infraestrutura de imagem interoperável aumenta o valor clínico dos sistemas EHR.
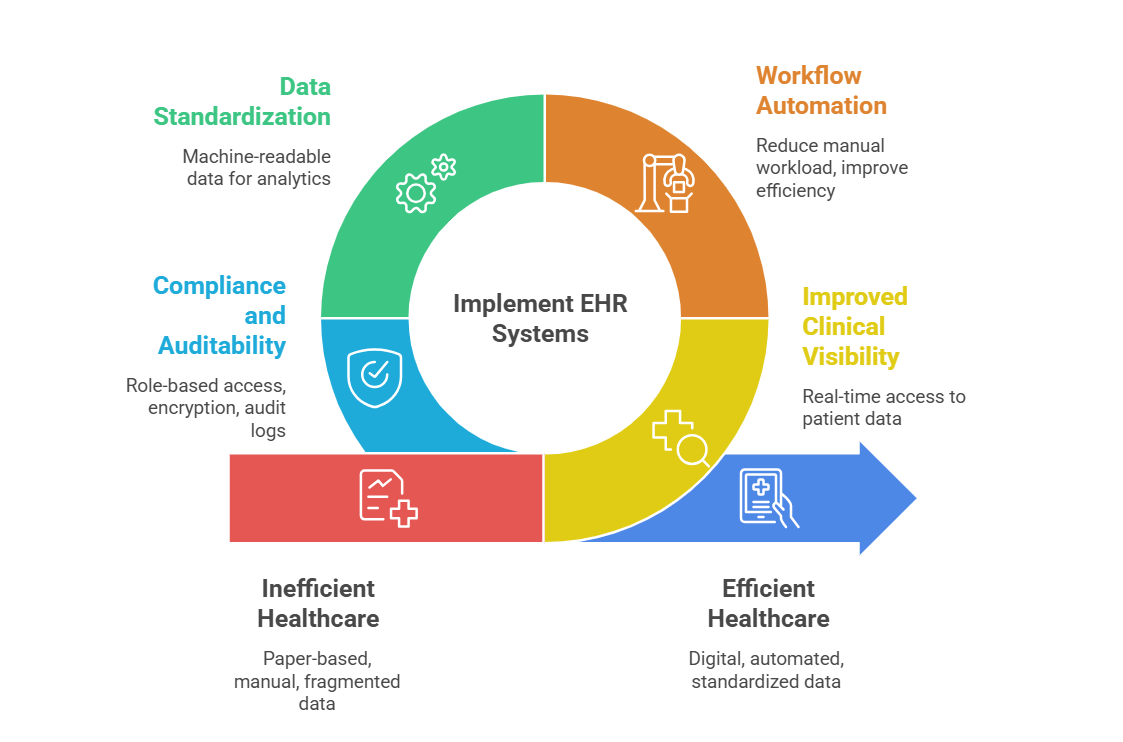
Os sistemas EHR apresentam vantagens clínicas e operacionais significativas. Mas o seu valor a longo prazo não é baseado em funcionalidades de documentação, mas na capacidade de integração.
As organizações de saúde que consideram sistemas EHR devem focar na interoperabilidade, oportunidades de API e adesão a padrões para alcançar uma expansão sustentável, coordenação de cuidados aprimorada e infraestrutura capaz de suportar o crescimento administrativo.
Um silo digital é um EHR que não pode ser intimamente integrado. Um EHR interoperável é um recurso estratégico.
1) Qual é a maior desvantagem dos sistemas EHR?
O custo total de propriedade, não necessariamente o licenciamento, mas a implementação, treinamento, interrupção do fluxo de trabalho, atualizações e manutenção da instalação de TI, é frequentemente a maior desvantagem. As práticas tendem a subestimar o custo de integração e migração de dados, particularmente ao vincular o EHR a sistemas de imagem, laboratório e faturação.
2) Por que a interoperabilidade é importante nos sistemas EHR?
É devido à interoperabilidade que um EHR não se transforma num silo de dados. Ao ter sistemas que podem compartilhar dados com confiabilidade, os médicos terão maior disponibilidade para completar o histórico do paciente entre os provedores, departamentos e ferramentas (incluindo imagens). Isso melhora a coordenação, minimiza testes redundantes e ajuda na continuidade do cuidado.
3) O que causa problemas de interoperabilidade entre sistemas EHR?
As razões típicas são o modelo de dados específico do fornecedor, falta de cobertura de API, cobertura incompleta de padrões, codificação inconsistente de terminologia e má correspondência de identidade sistema-a-sistema. Embora seja possível compartilhar dados, eles podem não ser entendidos de forma confiável, a menos que sejam semanticamente interoperáveis.
4) Como os sistemas EHR se integram com PACS e plataformas de imagem médica?
A integração da combinação de fluxos de trabalho de pedidos e resultados com o acesso a imagens é geralmente referida como integração. Os pedidos podem ser retransmitidos via mensagens (ex: HL7), e informações clínicas formais podem ser compartilhadas via APIs (ex: FHIR). O acesso a imagens pode ser fornecido como um visualizador incorporado e protocolo de interface de imagem (ex: DICOM/DICOMweb), dependendo da plataforma.
5) O FHIR é necessário para a integração de EHR?
O FHIR não é mais universalmente obrigatório, mas tornou-se um padrão altamente popular para a integração de saúde devido à sua natureza nativa da web e 'API-first'. Bons sistemas de suporte à integração FHIR tendem a ser mais fáceis de construir, manter e escalar do que os sistemas antigos e pesados em interfaces costumavam ser.
6) O que uma clínica deve verificar antes de escolher um EHR para evitar problemas de integração?
As verificações importantes aqui são se o fornecedor adere ou não aos padrões de interoperabilidade relevantes, se oferecem documentação de API utilizável, se oferecem versionamento estável e limites de taxa, se fornecem autorização segura (onde aplicável: padrões OAuth2/SMART) e a capacidade de integrar com fluxos de trabalho de imagem de forma que os médicos não precisem mudar de sistema para obter acesso a estudos e relatórios.
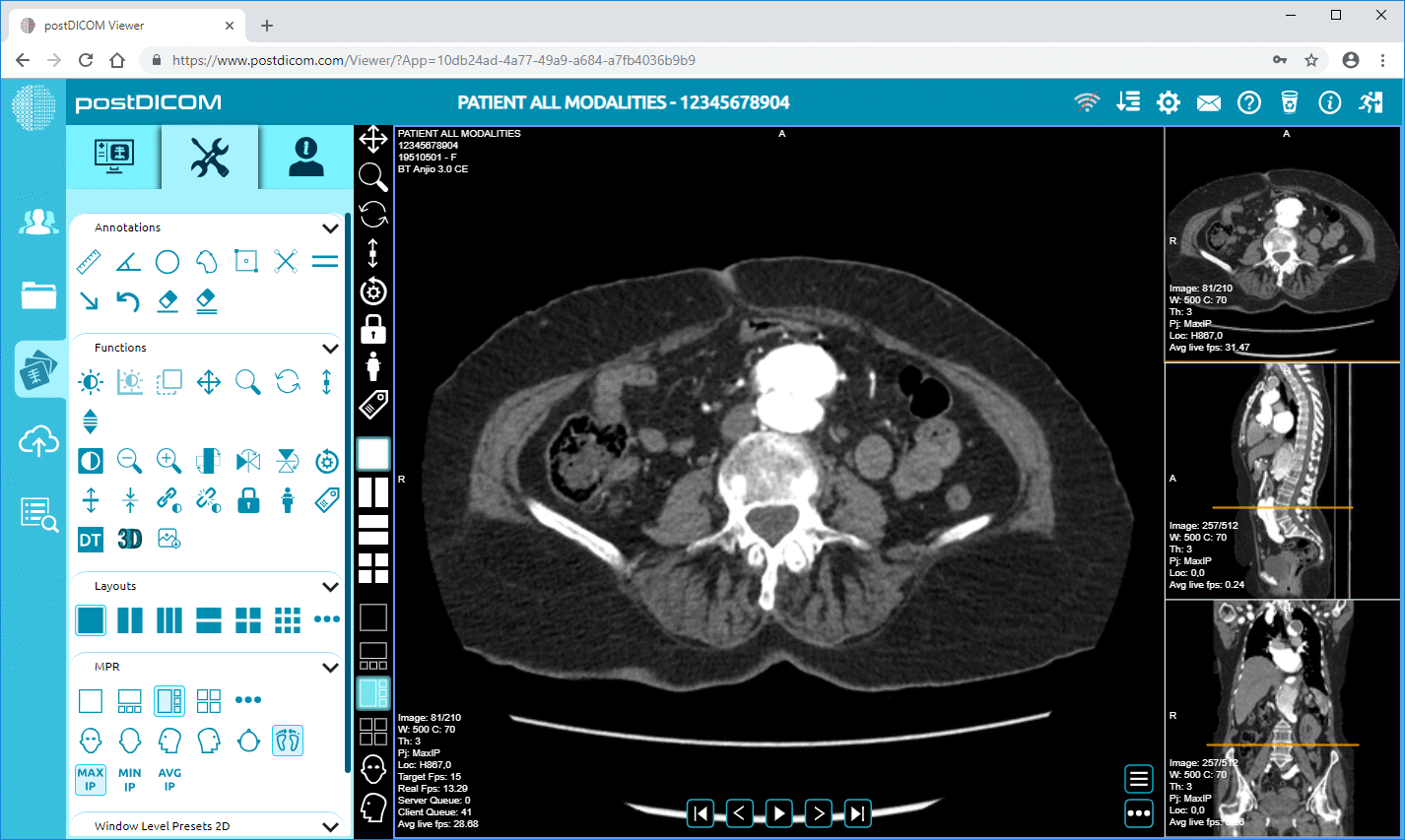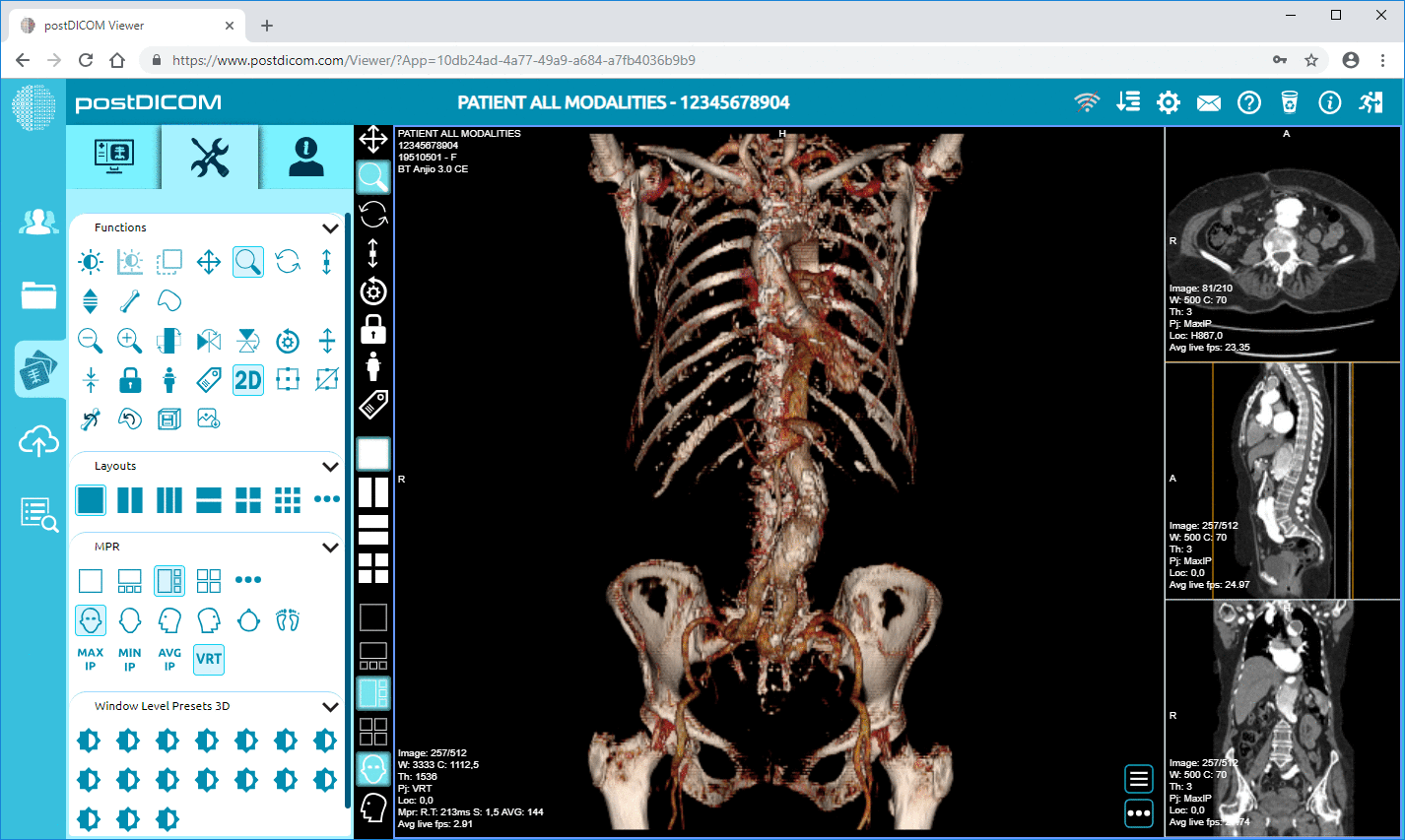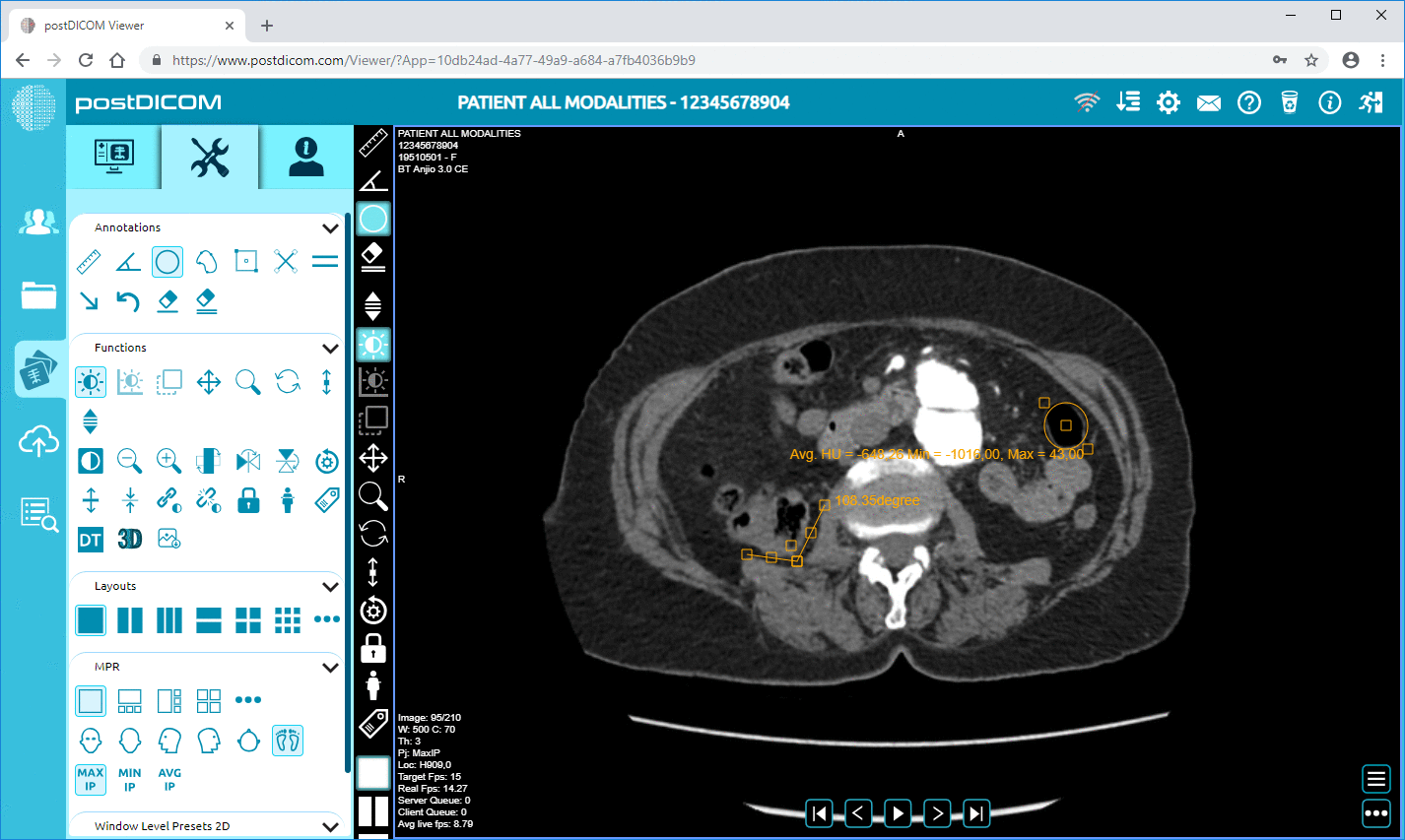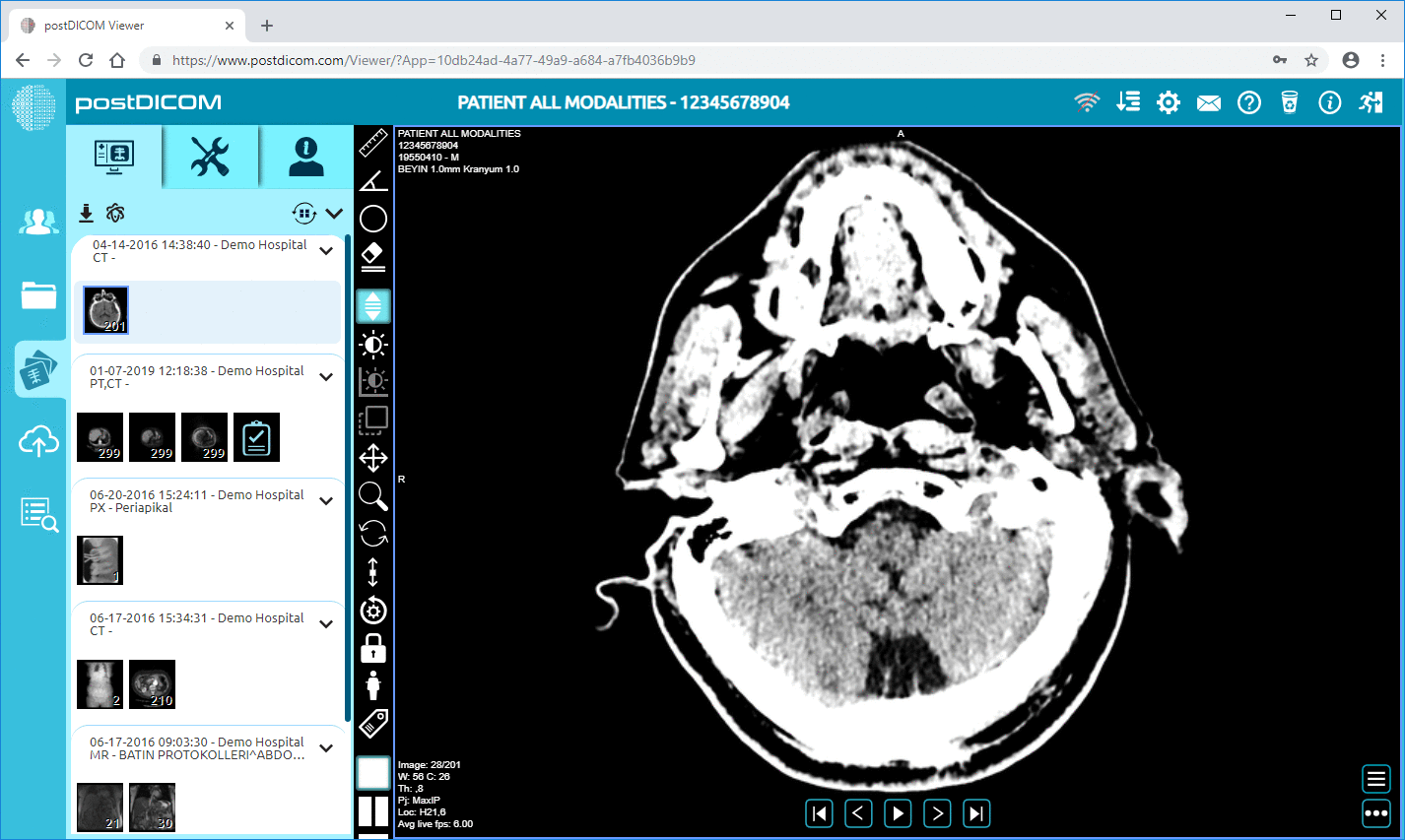
|
Cloud PACS e Visualizador DICOM OnlineCarregue imagens DICOM e documentos clínicos para os servidores PostDICOM. Armazene, visualize, colabore e compartilhe os seus arquivos de imagem médica. |