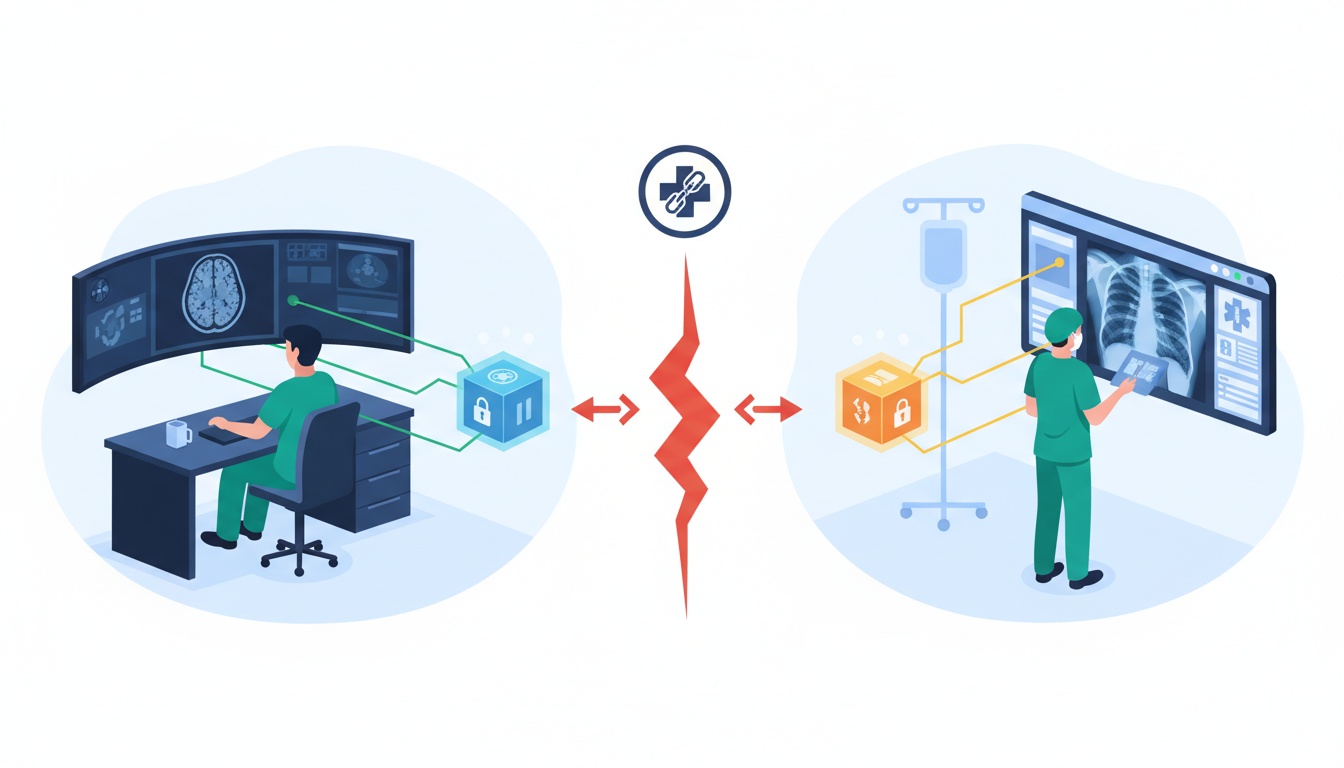
W tętniących życiem korytarzach nowoczesnego szpitala radiolog otwiera rezonans magnetyczny (MRI) pacjenta na najnowocześniejszej przeglądarce DICOM. Kilka pięter wyżej chirurg uzyskuje dostęp do poprzednich zdjęć rentgenowskich tego samego pacjenta w innym systemie.
Uzbrojeni w najnowocześniejszą technologię, obaj specjaliści medyczni są gotowi do zapewnienia wyjątkowej opieki. Jest jednak pewien haczyk: te dwa systemy mają trudności z bezproblemową komunikacją, mimo że przechowują ten sam typ danych.
Ten scenariusz niestety nie jest rzadką anomalią, ale odzwierciedleniem powszechnego wyzwania w świecie obrazowania medycznego: interoperacyjności.
W erze, w której technologia obiecuje nieograniczoną integrację, społeczność medyczna często zmaga się z rzeczywistością, w której nie wszystkie systemy DICOM i przeglądarki są stworzone równe — lub kompatybilne.
Zapraszamy Państwa do wspólnej podróży, podczas której będziemy poruszać się po zawiłościach zapewniania, aby różne platformy DICOM mówiły tym samym językiem i rozumiały się doskonale.
Interoperacyjność, w swoim rdzeniu, odnosi się do zdolności różnych systemów informatycznych, urządzeń lub aplikacji do łączenia się, komunikowania i spójnej współpracy.
W obrazowaniu medycznym oznacza to, że przeglądarki DICOM, systemy pamięci masowej i inne powiązane platformy powinny być w stanie wymieniać i interpretować udostępnione dane bez przeszkód.
Ten pomost zapewnia, że dane obrazowe pacjenta są dostępne, spójne i użyteczne na różnych platformach i w różnych instytucjach.
Znaczenie interoperacyjności wykracza daleko poza zwykłą integrację techniczną. Dla personelu medycznego chodzi o terminowy dostęp do kompleksowych danych pacjenta, niezależnie od tego, gdzie i jak zostały one pozyskane.
Ten płynny przepływ informacji ma kluczowe znaczenie dla trafnych diagnoz, świadomego podejmowania decyzji i skutecznego leczenia. W istocie interoperacyjność bezpośrednio wpływa na jakość i wydajność opieki nad pacjentem, zapewniając, że historie medyczne nie są fragmentaryczne, ale stanowią ujednolicone narracje kierujące ścieżkami leczenia.
Standard DICOM (Digital Imaging and Communications in Medicine) został wprowadzony w latach 80. XX wieku w odpowiedzi na rosnącą potrzebę uniwersalnego formatu dla obrazów medycznych.
Na przestrzeni lat, w miarę ewolucji technologii obrazowania medycznego, ewoluował również standard DICOM, rozszerzając swój zakres i udoskonalając specyfikacje. Jednak pomimo ustandaryzowanego protokołu, różnice we wdrażaniu i wprowadzanie zastrzeżonych rozszerzeń przez różnych dostawców stworzyły wyzwania.
Standard, który miał na celu ujednolicenie, czasami stawał się źródłem rozbieżności, podkreślając złożoność osiągnięcia prawdziwej interoperacyjności.
Na pierwszy rzut oka przestrzeganie standardu DICOM powinno zapewnić bezbłędną komunikację między systemami.
Rzeczywistość jest jednak bardziej skomplikowana. W dążeniu do oferowania unikalnych funkcji lub optymalizacji wydajności, różni dostawcy mogą wprowadzać wariacje w swoich implementacjach DICOM. Te subtelne różnice, choć często wynikające z dobrych intencji, mogą prowadzić do problemów z kompatybilnością.
Na przykład sposób, w jaki jeden system koduje lub kompresuje obraz, może nie być bezproblemowo dekodowany przez inny, co prowadzi do utraty danych lub błędnej interpretacji.
Poza sferą techniczną istotne znaczenie w kwestiach interoperacyjności mają wyzwania organizacyjne. Instytucje medyczne mogą działać na starszych systemach i niechętnie podchodzić do modernizacji ze względu na koszty lub potencjalne zakłócenia.
Te starsze systemy, choć funkcjonalne, mogą nie być przystosowane do komunikacji z nowszymi, bardziej zaawansowanymi platformami.
Dodatkowo, próbując stworzyć unikalną niszę rynkową, niektórzy dostawcy opracowują zastrzeżone rozszerzenia lub funkcje, które nie są powszechnie obsługiwane. Tworzy to silosy, w których dane w jednym systemie pozostają uwięzione i niedostępne dla innych.
 - Created by PostDICOM.jpg)
Nawet gdy systemy są technicznie zdolne do komunikacji, mogą pojawić się wyzwania związane z danymi. Niespójności w formatach danych, różnice w tagowaniu metadanych, a nawet różnice w sposobie rejestrowania informacji o pacjencie mogą utrudniać bezproblemową wymianę danych.
Na przykład skan TK oznaczony konkretnym identyfikatorem pacjenta w jednym systemie może nie pasować do identyfikatora używanego w innym, co prowadzi do potencjalnych niezgodności lub duplikacji danych.
Choć wydają się drobne, te rozbieżności mogą mieć znaczące implikacje, zwłaszcza gdy dokładne dane pacjenta są najważniejsze dla diagnostyki i leczenia.
Potencjalne opóźnienie w opiece nad pacjentem jest najbardziej bezpośrednią i niepokojącą konsekwencją ograniczonej interoperacyjności. Gdy personel medyczny nie może uzyskać szybkiego dostępu do istotnych danych obrazowych lub ich zintegrować, może to opóźnić diagnozę, planowanie leczenia lub interwencje chirurgiczne.
W sytuacjach krytycznych, gdzie czas ma kluczowe znaczenie, takie opóźnienia mogą mieć tragiczne skutki. Co więcej, ręczne przenoszenie lub konwertowanie danych może wprowadzać błędy, co dodatkowo komplikuje proces opieki nad pacjentem.
Poza implikacjami klinicznymi, ograniczona interoperacyjność niesie ze sobą znaczne koszty finansowe. Instytucje mogą inwestować w dodatkowe oprogramowanie lub sprzęt, aby wypełnić luki w kompatybilności.
Chociaż wydaje się to proste, ręczne transfery lub konwersje danych wymagają czasu i zasobów, co prowadzi do wzrostu kosztów operacyjnych.
Ponadto rozbieżności danych lub błędy wynikające z problemów z interoperacyjnością mogą prowadzić do nieścisłości w rozliczeniach, odrzucenia roszczeń lub potencjalnych konsekwencji prawnych.
U podstaw opieki medycznej leży przysięga nieszkodzenia. Jednak ograniczona interoperacyjność może nieumyślnie wprowadzać ryzyko dla bezpieczeństwa pacjenta. Niewłaściwie dopasowane lub niezgodne dane mogą prowadzić do błędnych diagnoz lub niewłaściwego leczenia.
Dodatkowo integralność danych medycznych jest najważniejsza. Przy wyzwaniach związanych z interoperacyjnością istnieje ryzyko uszkodzenia danych, ich utraty lub nieautoryzowanego dostępu podczas transferów lub konwersji.
Palącym problemem jest zapewnienie, aby dane pacjenta pozostały dokładne, kompletne i bezpieczne w obliczu tych wyzwań.
Jednym z najbardziej fundamentalnych rozwiązań problemów z interoperacyjnością jest ścisłe przestrzeganie ustandaryzowanych protokołów. Wiele problemów z kompatybilnością techniczną można złagodzić, zapewniając, że implementacje DICOM są zgodne z powszechnie akceptowanymi standardami.
Regularne audyty, walidacje i testy zgodności mogą zapewnić, że systemy pozostaną zgodne i interoperacyjne. Instytucje i dostawcy muszą priorytetowo traktować i promować te standardy, uznając je za fundament bezproblemowej komunikacji.
Wzrost popularności archiwów neutralnych wobec dostawców (VNA) i uniwersalnych przeglądarek oferuje obiecujące rozwiązanie problemów z interoperacyjnością. VNA pozwalają instytucjom medycznym przechowywać dane obrazowe w ustandaryzowanym formacie, niezależnie od źródła czy systemu.
Ta centralizacja zapewnia, że dane pozostają dostępne i spójne na różnych platformach. Uniwersalne przeglądarki uzupełniają VNA, zapewniając spójne doświadczenie przeglądania, niezależnie od bazowego źródła danych lub formatu.
Razem VNA i uniwersalne przeglądarki przełamują bariery własnościowe, wspierając bardziej zintegrowane i oparte na współpracy środowisko obrazowania.
Interoperacyjność to nie tylko wyzwanie techniczne; to wyzwanie zbiorowe. Konsorcja branżowe, inicjatywy open-source i globalne działania standaryzacyjne są kluczowe w rozwiązywaniu problemów z interoperacyjnością.
Poprzez wspieranie współpracy między dostawcami, instytucjami medycznymi i profesjonalistami, te wspólne wysiłki dążą do tworzenia powszechnie akceptowanych standardów, najlepszych praktyk i rozwiązań.
Dzielenie się wiedzą, doświadczeniami i wyzwaniami w ramach tych platform współpracy przyspiesza drogę do prawdziwej interoperacyjności.
Na całym świecie wiele instytucji z powodzeniem poradziło sobie z wyzwaniami interoperacyjności, oferując cenne spostrzeżenia i lekcje.
Na przykład sieć wielu szpitali w Skandynawii wdrożyła ujednolicone VNA, usprawniając dostęp do danych w placówkach i poprawiając ciągłość opieki nad pacjentem.
Inna historia sukcesu pochodzi z kliniki radiologicznej w Ameryce Północnej, która przyjęła uniwersalną przeglądarkę, upraszczając przepływy pracy i redukując potrzeby szkoleniowe. Te wdrożenia w świecie rzeczywistym podkreślają namacalne korzyści z priorytetowego traktowania interoperacyjności i oferują mapę drogową dla innych.
Skomplikowany taniec systemów DICOM, z ich niezliczonymi przeglądarkami, platformami i formatami danych, maluje obraz krajobrazu obrazowania medycznego bogatego w potencjał, ale najeżonego wyzwaniami.
Podróżując przez zawiłości interoperacyjności, staje się oczywiste, że bezproblemowa komunikacja to coś więcej niż techniczna aspiracja; to kamień węgielny optymalnej opieki nad pacjentem, wydajnych przepływów pracy i rozwagi finansowej.
Podczas gdy droga do prawdziwej interoperacyjności jest usłana przeszkodami, połączone siły ustandaryzowanych protokołów, innowacyjnych rozwiązań i zbiorowego działania świecą jako latarnia nadziei.
Stojąc na tym rozdrożu, jedno jest pewne: przyszłość DICOM, napędzana współpracą i innowacjami, obiecuje harmonijną symfonię, w której każdy system, przeglądarka i punkt danych grają w idealnym stroju.