Ostatnie dwadzieścia lat było świadkiem radykalnej zmiany w świadczeniu opieki zdrowotnej, spowodowanej transformacją cyfrową. Szpitale, kliniki, centra obrazowania i praktyki specjalistyczne istnieją obecnie w jeszcze bardziej skomplikowanych ekosystemach informacyjnych, w których duże ilości informacji o pacjentach muszą być dokumentowane, przechowywane i udostępniane w więcej niż jednym systemie klinicznym. Na podstawie wyników laboratoryjnych i historii leków, raportów radiologicznych i planów leczenia, współczesne organizacje opieki zdrowotnej polegają na jakościowym dostępie do informacji, aby podejmować prawidłowe decyzje kliniczne.
W przeszłości dane pacjentów były rozproszone w papierowych kartotekach, w dokumentacji oddziałów i w odizolowanych systemach danych. Taka fragmentacja często prowadziła do przerw w komunikacji między dostawcami, powolnego procesu diagnozy i błędów medycznych. Wady poprzednich systemów prowadzenia dokumentacji stawały się coraz bardziej widoczne, w miarę jak systemy opieki zdrowotnej stawały się większe, a liczba pacjentów rosła.
Systemy Elektronicznej Dokumentacji Medycznej (EDM) stały się rozwiązaniem tych problemów, ponieważ oferują scentralizowany system cyfrowy, który gromadzi dane pacjentów w całym środowisku opieki zdrowotnej. Platformy EDM zintegrowane poprzez konsolidację danych klinicznych w jednym systemie umożliwiają lekarzom, pielęgniarkom, specjalistom i administratorom dostęp do prawidłowych danych pacjenta w czasie rzeczywistym. Taka dostępność znacznie poprawia koordynację między oddziałami i ułatwia szybsze i lepiej poinformowane podejmowanie decyzji klinicznych.
Oprócz zwykłej cyfryzacji dokumentacji, współczesne systemy EDM stanowią trzon połączonych systemów opieki zdrowotnej. Są one centralnym punktem, w którym angażuje się kilka technologii klinicznych, takich jak systemy laboratoryjne, platformy do zarządzania aptekami, systemy rozliczeń medycznych i systemy obrazowania diagnostycznego, takie jak PACS. Systemy EDM mogą przekształcić odizolowane technologie opieki zdrowotnej w wymianę danych między sobą za pomocą standardowych ram interoperacyjności, takich jak HL7 i API FHIR.
Wraz z dalszym przejściem na zintegrowane i oparte na danych modele opieki zdrowotnej rola systemów EDM znacznie wzrosła. Narzędzia wspierające podejmowanie decyzji klinicznych, analityka zdrowia populacji, programy opieki profilaktycznej i międzyinstytucjonalne planowanie leczenia są teraz obsługiwane na tych platformach. Elektroniczna Dokumentacja Medyczna stała się w pewnym sensie cyfrowym sercem nowoczesnego zarządzania opieką nad pacjentem.
Aby odpowiedzieć na pytanie o wpływ systemów EDM na jakość opieki zdrowotnej, należy skupić się na tym, jak te systemy zmieniają kliniczny przepływ pracy w placówkach opieki zdrowotnej, usprawniają współpracę świadczeniodawców i pomagają w podejmowaniu bezpieczniejszych decyzji terapeutycznych. Poniższe akapity badają pięć znaczących obszarów, w których technologia EDM zmienia jakość opieki nad pacjentem, współpracę kliniczną i zarządzanie danymi w opiece zdrowotnej w obecnych cyfrowych systemach opieki zdrowotnej.
Systemy EDM ewoluowały, aby stać się podstawą nowej infrastruktury opieki zdrowotnej. Ich wpływ sięga znacznie dalej niż zwykła cyfryzacja dokumentacji i pozwala organizacjom opieki zdrowotnej na podniesienie jakości opieki poprzez lepsze zarządzanie nią i większą współpracę.
Niektóre z najważniejszych wniosków tego artykułu to następujące znaczące zmiany, które przyniosło wdrożenie EDM w obecnych placówkach opieki zdrowotnej:
• Systemy EDM regulują wszystkie dane pacjenta i umożliwiają klinicystom uzyskanie pełnej historii medycznej za pomocą jednego systemu.
• Dostępność danych w czasie rzeczywistym usprawnia podejmowanie decyzji klinicznych, zwłaszcza w sytuacjach, gdy mamy do czynienia z nagłym przypadkiem lub leczeniem wrażliwym na czas.
• Błędy medyczne, którym można zapobiec, są redukowane poprzez stosowanie zautomatyzowanych środków bezpieczeństwa, w tym alertów o alergiach i ostrzeżeń o interakcjach leków.
• Standardowe przepływy pracy usprawniają administracyjne i kliniczne przepływy pracy, zwiększając efektywność operacyjną w organizacjach opieki zdrowotnej.
• Systemy EDM posiadają analitykę zdrowia populacji, która wspiera długoterminowe programy zarządzania chorobami i strategie opieki profilaktycznej.
Te możliwości mogą umożliwić świadczeniodawcom świadczenie opieki bardziej opartej na danych, skoncentrowanej na pacjencie i skoordynowanej.
System Elektronicznej Dokumentacji Medycznej (EDM) to system online, który pozwala na zarządzanie, przechowywanie i udostępnianie informacji o stanie zdrowia pacjenta w instytucji (instytucjach) opieki zdrowotnej. Systemy EDM przedstawiają szeroki i stale aktualizowany obraz dokumentacji medycznej pacjenta w przeciwieństwie do tradycyjnych papierowych kartotek czy baz danych oddziałów.
Systemy EDM służą do przechowywania różnorodnych danych klinicznych, takich jak dane demograficzne, zlecenia lekarskie, historia leków, dane laboratoryjne, raporty z zleceń obrazowych, przebiegi leczenia i dane rozliczeniowe. Takie dane są przechowywane w dobrze ustrukturyzowanej bazie danych, która umożliwia upoważnionemu personelowi medycznemu dostęp do dokumentacji pacjenta w czasie rzeczywistym na dowolnym stanowisku klinicznym podłączonym do tej bazy danych.
Jedną z zalet EDM jest ich zdolność do unifikacji informacji z różnych źródeł systemu opieki zdrowotnej. Interakcje między pacjentem a specjalistą mogą być automatycznie odnotowywane i koordynowane, gdy pacjent przechodzi badania diagnostyczne, przyjmuje leki lub komunikuje się ze specjalistami, a pacjent ma cyfrową dokumentację, w której interakcje mogą być synchronizowane. To podsumowanie danych w czasie rzeczywistym tworzy podłużny i zintegrowany obraz dokumentacji zdrowotnej pacjenta.
Elektroniczne Karty Pacjenta (EMR) i Elektroniczna Dokumentacja Medyczna (EDM) to terminy, które są używane zamiennie, podczas gdy te dwie koncepcje są w rzeczywistości różne. Systemy EMR zazwyczaj przechowują dokumentację pacjentów w jednej placówce opieki zdrowotnej i są najczęściej używane jako elektroniczne substytuty papierowych kartotek. Systemy EDM z kolei są opracowane w celu zapewnienia interoperacyjności i wymiany danych między różnymi świadczeniodawcami i instytucjami opieki zdrowotnej.
Ta funkcja interoperacyjności jest szczególnie istotna we współczesnych warunkach opieki zdrowotnej, gdzie pacjenci często muszą być leczeni przez różnych ekspertów i instytucje. Systemy EDM mogą udostępniać dane pacjentów systemom zewnętrznym za pomocą standardowych standardów komunikacji, takich jak wiadomości HL7 i interfejsy API oparte na FHIR, umożliwiając sieciom opieki zdrowotnej koordynację opieki.
Oprócz przechowywania dokumentów klinicznych, większość obecnych systemów EDM ma również wysoce zaawansowane funkcje, takie jak systemy wspomagania decyzji klinicznych, automatyczne systemy ostrzegania o bezpieczeństwie, pulpity analityczne i funkcje, które umożliwiają pacjentom zaangażowanie. Takie możliwości umożliwiają organizacjom opieki zdrowotnej rejestrowanie opieki i proaktywne usprawnianie wyników klinicznych za pomocą spostrzeżeń opartych na danych.
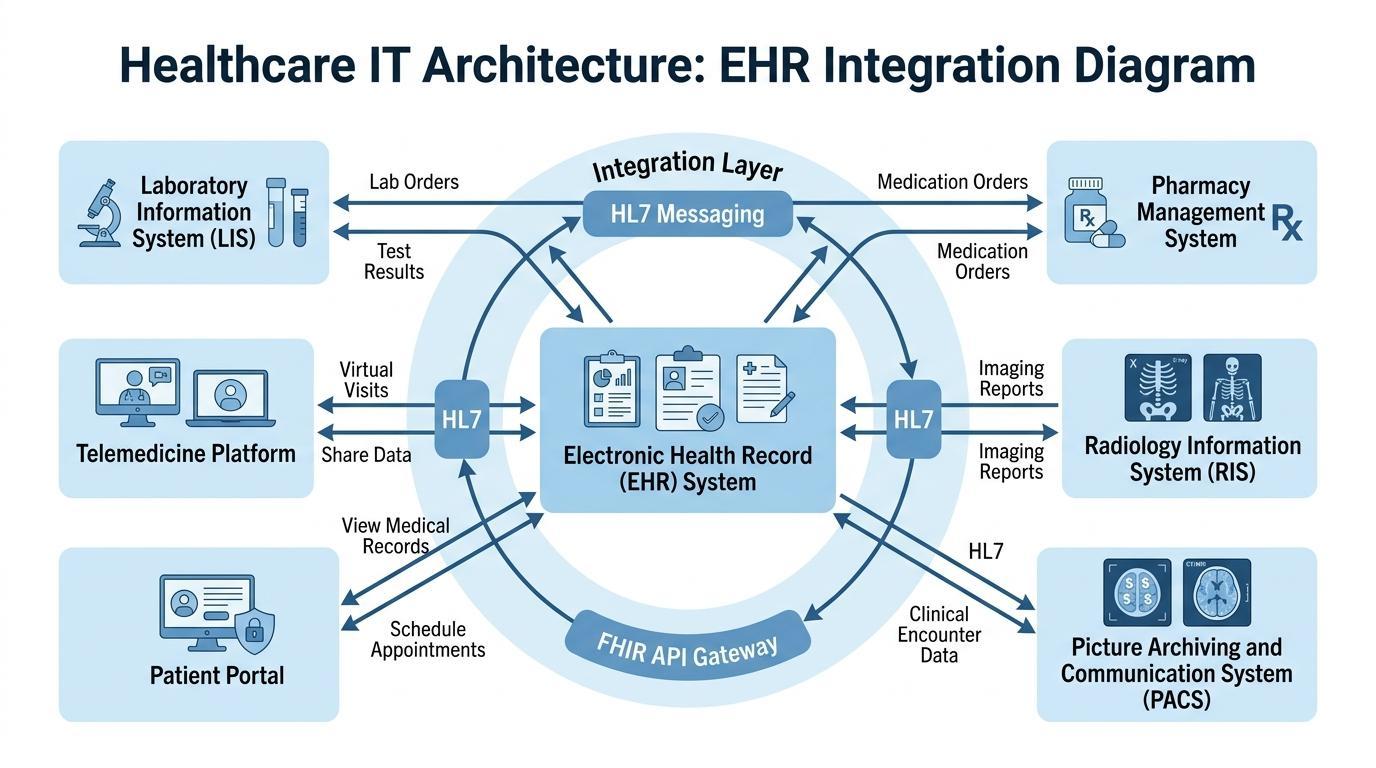
Konieczność zintegrowanej infrastruktury cyfrowej nigdy nie była tak duża jak teraz, ponieważ systemy opieki zdrowotnej rozwijają się i pracują z bardziej wyspecjalizowanymi przypadkami niż wcześniej. Współczesne organizacje opieki zdrowotnej opierają się na licznych technologiach klinicznych, które powinny współdziałać ze sobą w skuteczny sposób, aby promować proces efektywnej diagnozy, leczenia i zarządzania pacjentem.
Cyfrowy ekosystem opieki zdrowotnej ma swój centralny system koordynacji w systemach EDM. Integrują one różne technologie operacyjne i kliniczne, a specjaliści opieki zdrowotnej mogą uzyskać dostęp do niezbędnych informacji bez konieczności pracy w różnych systemach. Taka integracja zwiększa szybkość i dokładność podejmowania decyzji klinicznych.
Standardowa placówka opieki zdrowotnej ma platformy EDM komunikujące się z wieloma kluczowymi systemami informacyjnymi. Systemy te to Systemy Informacji Laboratoryjnej (LIS), które obsługują wyniki badań diagnostycznych, systemy apteczne, które obsługują przepisywanie leków, oraz systemy rozliczeniowe, które obsługują administrację i finanse. Radiologiczne systemy informacyjne i Systemy Archiwizacji i Komunikacji Obrazów (PACS), jako technologie obrazowania diagnostycznego, mogą generować znaczne ilości danych obrazowych, które również muszą być dostępne w dokumentacji pacjentów.
Poprzez połączenie tych systemów, platformy EDM tworzą jedno środowisko, w którym informacje o pacjencie przepływają między oddziałami w czasie rzeczywistym. Lekarz czytający kartę pacjenta będzie mógł uzyskać wyniki laboratoryjne, raporty z badań obrazowych, historię leków i notatki kliniczne bez konieczności przełączania kilku programów. Taki poziom integracji pomaga uniknąć znacznych opóźnień w diagnozie i usprawnia koordynację zespołów opiekuńczych.
Rosnące znaczenie standardów interoperacyjności wzmocniło również cel systemów EDM w infrastrukturze opieki zdrowotnej. Organizacje opieki zdrowotnej mogą bezpiecznie udostępniać informacje o pacjentach między instytucjami za pomocą ram, takich jak protokoły komunikacyjne HL7 i API FHIR, aby umożliwić szerszą współpracę między szpitalami, klinikami i dostawcami specjalistycznymi.
Po drugie, technologie chmury obliczeniowej i bezpieczne platformy internetowe umożliwiły klinicystom zdalny dostęp do dokumentacji pacjentów. Ta funkcja uzasadnia projekty telemedyczne, rozproszone zespoły specjalistów opieki zdrowotnej i konsultacje międzyinstytucjonalne, które stają się coraz bardziej popularne we współczesnym świadczeniu opieki zdrowotnej.
Systemy EDM nie są już postrzegane jako narzędzia do dokumentacji, ponieważ opieka zdrowotna kontynuuje transformację cyfrową. Służą one raczej jako centralna platforma wymiany danych, która ułatwia zintegrowaną, skoordynowaną i skoncentrowaną na pacjencie opiekę w całym ekosystemie opieki zdrowotnej.
Systemy Elektronicznej Dokumentacji Medycznej wpływają na prawie wszystkie dziedziny współczesnej działalności klinicznej. Platformy te rewolucjonizują proces, w którym świadczeniodawcy medyczni identyfikują problemy, organizują opiekę i zapewniają opiekę kontrolną poprzez centralizację danych pacjentów i dostęp do danych medycznych w czasie rzeczywistym.
EDM to nie cyfrowe repozytoria dokumentacji medycznej, ale ułatwiają one działania na rzecz bezpieczeństwa pacjentów i przepływy pracy klinicznej, a także długoterminowe planowanie opieki zdrowotnej. Pięć omówionych poniżej transformacji pokazuje, w jaki sposób technologia EDM na nowo zdefiniowała proces świadczenia opieki pacjentom w organizacjach opieki zdrowotnej.
Wśród korzyści płynących z systemów Elektronicznej Dokumentacji Medycznej należy wymienić możliwość szybkiego dostępu do pełnych informacji o pacjencie jako jedną z najważniejszych. W warunkach opartych na papierze, gdy tylko pacjent wymagał odnalezienia historii medycznej, znalezienie plików w różnych oddziałach mogło zająć dużo czasu. Takie opóźnienia mogą opóźnić proces podejmowania decyzji diagnostycznych i terapeutycznych, zwłaszcza w przypadkach pilnej opieki.
Systemy EDM eliminują te bariery, ponieważ dane pacjentów są przechowywane w scentralizowanych cyfrowych bazach danych, do których upoważnieni pracownicy służby zdrowia mają dostęp w czasie rzeczywistym. Historie pacjentów, wyniki laboratoryjne, raporty z badań obrazowych, dokumentacja leków i notatki kliniczne mogą być dostępne za pośrednictwem jednego interfejsu dla lekarzy, pielęgniarek i specjalistów. Ta holistyczna perspektywa pomaga klinicystom zobaczyć całość stanu zdrowia pacjenta, a następnie podjąć decyzje dotyczące jego leczenia.
Dostęp do danych na żywo będzie szczególnie ważny w sytuacji nagłej, gdy trzeba podjąć szybkie działania. Lekarze ratunkowi muszą pracować z pacjentami, którzy mają skomplikowane historie zdrowotne i muszą podejmować decyzje w ograniczonym czasie. Klinicyści mogą mieć dostęp do wcześniejszych diagnoz, alergii, leków i poprzednich zabiegów; dzięki dostępowi do EDM mogą natychmiast sprawdzić te elementy, a tym samym szybciej i bezpieczniej reagować na informacje kliniczne.
Inną godną uwagi zaletą scentralizowanych danych pacjentów jest minimalizacja zbędnych badań. Gdy wyniki diagnostyczne są łatwo dostępne w EDM, klinicyści mogą przeglądać raporty laboratoryjne i badania obrazowe, aby uniknąć zamawiania dodatkowych testów. Zwiększa to wydajność, a także minimalizuje niepotrzebne wydatki na opiekę zdrowotną i narażenie pacjentów na powtarzane procedury.
Systemy EDM umożliwiają klinicystom podejmowanie lepiej poinformowanych decyzji klinicznych i bezpośrednio poprawiają wyniki pacjentów, zapewniając dostępność dokładnych, aktualnych informacji medycznych.
Proces świadczenia opieki zdrowotnej staje się coraz bardziej wielodyscyplinarny, ponieważ angażuje lekarzy, specjalistów, pielęgniarki, farmaceutów i personel medyczny pokrewnych zawodów. Koordynacja opieki między takimi specjalistami jest trudna bez skutecznej komunikacji i dostępu do wspólnych informacji o pacjencie.
Systemy EDM wspierają taką współpracę, oferując platformę, która zapewnia centralny dostęp do przeglądania dokumentacji pacjentów, aktualizowania planów opieki i udostępniania obserwacji klinicznych. Dostawcy mogą komunikować się w ramach cyfrowej dokumentacji pacjenta w czasie rzeczywistym, zamiast za pośrednictwem rozmów telefonicznych, transmisji faksowych lub ręcznie przekazywanej dokumentacji.
Ten zbiorowy dostęp do informacji o pacjencie zwiększa ciągłość międzyoddziałową i między placówkami opieki zdrowotnej. Na przykład lekarz pierwszego kontaktu może wystawić skierowanie i jednocześnie zapewnić dostęp do historii medycznej pacjenta, wyników badań laboratoryjnych i leków, między innymi. Specjalista może to zobaczyć przed konsultacją, co pozwala mu na bardziej skuteczne i efektywne przeprowadzanie ocen klinicznych.
Wewnętrzne funkcje przesyłania wiadomości i zarządzania zadaniami w systemach EDM mogą również pomóc świadczeniodawcom w lepszej organizacji opieki nad pacjentem. Lekarze mogą wysyłać bezpieczne wiadomości do kolegów, można prosić o konsultacje lub zapisywać instrukcje dotyczące opieki w dokumentacji pacjenta. Takie narzędzia komunikacyjne minimalizują straty czasu i zapewniają wymianę kluczowych danych klinicznych między zainteresowanymi świadczeniodawcami.
Współpraca może być usprawniona, zwłaszcza w przypadku pacjentów ze złożonymi lub przewlekłymi schorzeniami, którzy w związku z tym potrzebują ciągłej opieki różnych specjalistów. Plany leczenia są łatwiej koordynowane, gdy każdy świadczeniodawca ma dostęp do wspólnej dokumentacji pacjenta, co skutecznie zapobiega sprzecznym terapiom i pozwala osiągnąć lepsze długoterminowe wyniki zdrowotne.
Bezpieczeństwo pacjentów jest jednym z najważniejszych problemów w świadczeniu opieki zdrowotnej, a systemy EDM w dużym stopniu przyczyniają się do minimalizacji liczby błędów medycznych, którym można zapobiec. W systemie opartym na papierze, przed mechanizacją, dokumentacja byłaby odręczna, historia pacjenta niekompletna, a minimalna wymiana informacji często prowadziła do błędów w leczeniu, błędnych diagnoz i komplikacji leczenia.
Systemy EDM pokonują te słabości poprzez wdrożenie ustrukturyzowanej dokumentacji, wbudowanych kontroli bezpieczeństwa i wbudowanych systemów wspomagania decyzji klinicznych. Cechy te pomagają pracownikom służby zdrowia w wykrywaniu podejrzanych problemów, zanim będą mogły wpłynąć na zdrowie pacjentów.
Zautomatyzowane zarządzanie lekami jest jednym z najczęstszych zabezpieczeń w systemach EDM. Automatyzacja systemu umożliwia lekarzom, którzy przepisują leki za pośrednictwem interfejsu EDM, weryfikację potencjalnych interakcji leków, alergii lub przeciwwskazań na podstawie historii medycznej pacjenta. W przypadku konfliktu system wyśle alert i poprosi lekarza o ponowne przeanalizowanie recepty przed złożeniem zamówienia.
W ten sam sposób systemy EDM będą również w stanie dostarczać przypomnienia kliniczne i ostrzeżenia o stanie pacjenta, wynikach laboratoryjnych lub dyrektywach terapeutycznych. Na przykład system mógłby powiadamiać klinicystów o nieprawidłowych wynikach badań, które wymagają dalszych działań, lub o opóźnionych badaniach profilaktycznych. Te kontrole komputerowe służą do sprawdzania, czy cenne informacje kliniczne nie giną w gorączkowych rutynach klinicznych.
Bezpieczeństwo pacjentów jest również zwiększane poprzez standaryzację dokumentów zawartych w systemach EDM, co zmniejsza niejednoznaczność w dokumentacji klinicznej. Stosowanie ustrukturyzowanych szablonów i elektronicznego wprowadzania danych zmniejsza ryzyko nieczytelnego pisma odręcznego lub brakujących wpisów w kartotece. W konsekwencji świadczeniodawcy opieki zdrowotnej mogliby ufać wiarygodności dokumentacji podczas przeglądania dokumentacji pacjentów.
Dzięki zastosowaniu zautomatyzowanych funkcji bezpieczeństwa i szerokiego zakresu danych pacjentów, systemy EDM pozwalają stać się znacznie mniej podatnymi na błędy medyczne, którym można zapobiec, i pomagają w podejmowaniu bezpieczniejszych decyzji klinicznych.
Systemy Elektronicznej Dokumentacji Medycznej nie tylko zwiększają wydajność operacyjną organizacji opieki zdrowotnej, ale także poprawiają podejmowanie decyzji klinicznych w ich obrębie. Procesy administracyjne, które kiedyś musiały być dokumentowane ręcznie w dużych ilościach, mogą być teraz obsługiwane cyfrowo, co zmniejsza obciążenie pracą personelu medycznego i zwiększa ogólną wydajność pracy.
Systemy EDM łączą różne procedury administracyjne i kliniczne w jednym systemie. Wszystko to można zrobić w tej samej przestrzeni cyfrowej, która obejmuje planowanie wizyt, dokumentację kliniczną, zarządzanie receptami i rozliczenia. Zaletą tej integracji jest wyeliminowanie konieczności posiadania oddzielnego systemu oprogramowania, a także wielu ręcznych funkcji tradycyjnego zarządzania dokumentacją medyczną.
Systemy EDM posiadają cyfrowe narzędzia do dokumentacji, które umożliwiają klinicystom bardziej efektywne dokumentowanie spotkań z pacjentami. Funkcje te obejmują ustrukturyzowane szablony, rozpoznawanie mowy i zautomatyzowane wprowadzanie danych, co pozwala lekarzom na rejestrowanie notatek klinicznych przy minimalnym czasie poświęconym na procesy administracyjne. Umożliwi to świadczeniodawcom poświęcenie więcej czasu na opiekę nad pacjentami.
Korzyści z efektywności operacyjnej dotyczą również zarządzania w szpitalach i administracji. Systemy EDM generują dane, które organizacje opieki zdrowotnej analizują w celu śledzenia wąskich gardeł w przepływie pracy, przepustowości pacjentów i wykorzystania zasobów. Takie spostrzeżenia mogą pomóc administratorom w maksymalizacji poziomu zatrudnienia, minimalizacji czasu oczekiwania i usprawnieniu świadczenia usług.
Ponadto wbudowane fakturowanie i kodowanie mogą pomóc organizacjom opieki zdrowotnej w uproszczeniu operacji cyklu przychodów. Systemy EDM zmniejszają błędy w kodowaniu medycznym i poprawiają jakość roszczeń ubezpieczeniowych poprzez powiązanie dokumentacji klinicznej z procedurami rozliczeniowymi.
Dzięki tym ulepszeniom operacyjnym systemy EDM umożliwiają organizacjom opieki zdrowotnej coraz wydajniejsze świadczenie opieki przy jednoczesnym utrzymaniu wysokich standardów jakości klinicznej.
Chociaż tradycyjne systemy opieki zdrowotnej koncentrowały się kiedyś na leczeniu chorób dopiero po pojawieniu się objawów, nowe trendy w opiece zdrowotnej w coraz większym stopniu kładą nacisk na profilaktykę i utrzymanie zdrowia. Systemy Elektronicznej Dokumentacji Medycznej są również bardzo ważne dla ułatwienia tego przejścia, oferując organizacjom opieki zdrowotnej dostęp do ogromnych ilości informacji związanych z pacjentem, które można ustrukturyzować i przeanalizować w celu ujawnienia zagrożeń dla zdrowia i trendów demograficznych.
Świadczeniodawcy opieki zdrowotnej mogą korzystać z platform EDM do monitorowania wskaźników zdrowia pacjentów w czasie, w tym parametrów życiowych, wyników laboratoryjnych, markerów chorób przewlekłych i wyników leczenia. Korzystając z tych danych, klinicyści mogą wykryć sygnały ostrzegawcze progresji choroby na wczesnym etapie i podjąć działania, zanim stan się pogorszy.
Te możliwości są bardzo przydatne w programach opieki profilaktycznej. Systemy EHP umożliwiają automatyczne generowanie alertów, jeśli chodzi o regularne badania przesiewowe, szczepienia i wizyty kontrolne w oparciu o dane demograficzne i historię medyczną pacjenta. Takie automatyczne przypomnienia służą zapewnieniu, że pacjenci otrzymują niezbędne usługi opieki profilaktycznej w odpowiednich ramach czasowych.
Systemy EDM odgrywają również kluczową rolę w inicjatywach zarządzania zdrowiem populacji, ponieważ można wykorzystać dane zebrane przez systemy EDM. Organizacje zdrowotne mogą wykorzystywać zagregowane dane pacjentów do określania trendów w zakresie częstości występowania chorób przewlekłych, skuteczności leczenia i wykorzystania usług zdrowotnych. Te lekcje mogą pomóc specjalistom opieki zdrowotnej w opracowywaniu konkretnych interwencji w zakresie zdrowia publicznego i programów zarządzania chorobami.
Stała obserwacja i skoordynowana opieka są wymagane w przypadku pacjentów z chorobami przewlekłymi, takimi jak cukrzyca, choroby serca i problemy z oddychaniem. Systemy EDM ułatwiają te programy, dostarczając klinicystom pełnych informacji na temat postępów i przestrzegania leczenia oraz wyników klinicznych pacjentów.
Dzięki systemom EDM ułatwiającym tworzenie strategii opieki zdrowotnej opartych na danych, możliwe jest przekształcenie obecnych organizacji opieki zdrowotnej poprzez nie reagowanie na choroby, ale zapewnienie profilaktycznych i proaktywnych modeli opieki. Ta zmiana ostatecznie prowadzi do lepszych wyników pacjentów i bardziej zrównoważonych systemów opieki zdrowotnej.
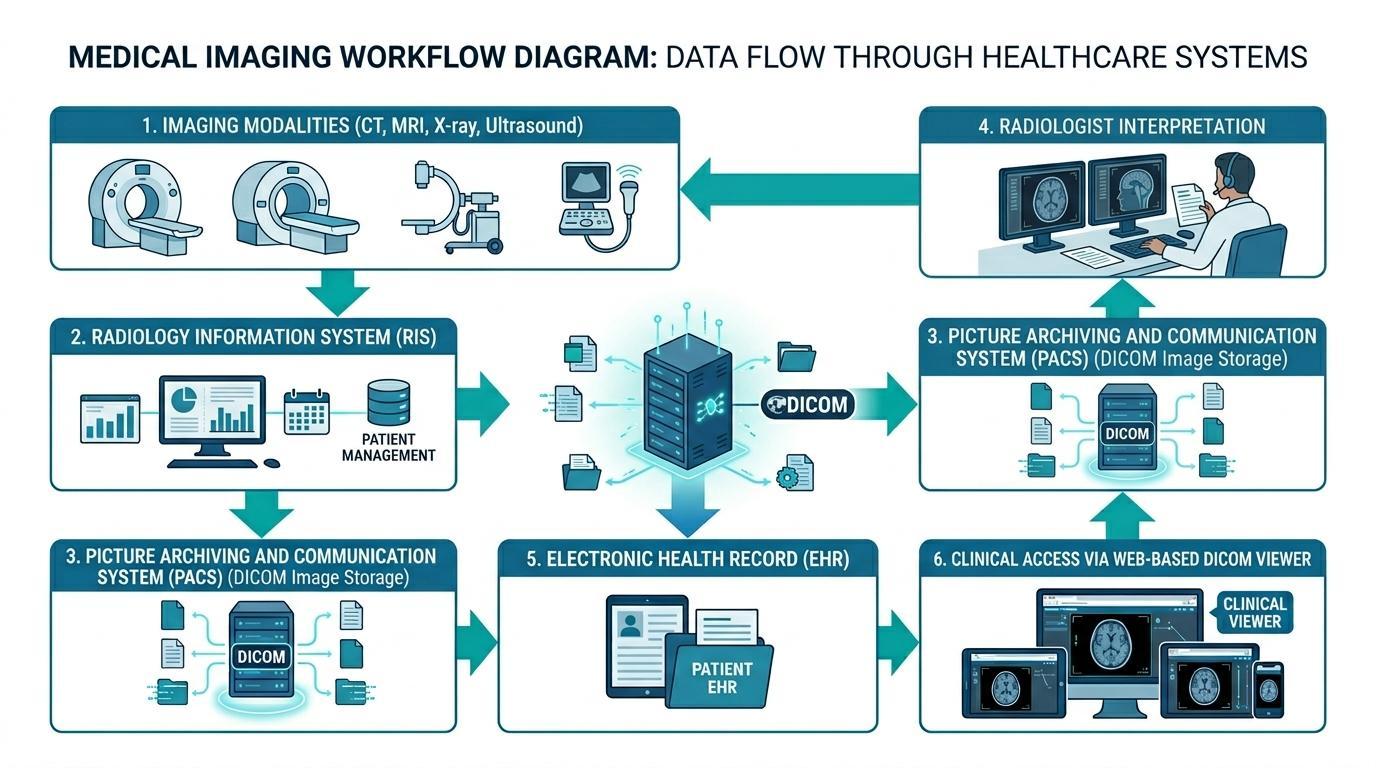
Elektroniczna Dokumentacja Medyczna, a następnie do internetowej przeglądarki DICOM, pomagając klinicystom uzyskać dostęp do badania. Powyżej znajduje się diagram, jak PACS integruje się z systemami RIS i EDM.
Obrazowanie diagnostyczne jest dziś bardzo ważne w podejmowaniu decyzji w opiece zdrowotnej. Rentgen, tomografia komputerowa, rezonans magnetyczny i ultradźwięki to technologie obrazowania, które dostarczają klinicystom informacji potrzebnych do prawidłowego diagnozowania i opracowywania planów leczenia. Niemniej jednak użyteczność tych badań obrazowych jest silnie uzależniona od tego, jak łatwo mogą być one dostępne i interpretowane przez klinicystów w ramach ogólnego przepływu pracy klinicznej.
Elektroniczna Dokumentacja Medyczna to systemy połączone z infrastrukturą obrazowania medycznego, aby zapewnić, że dane obrazowania diagnostycznego są dostępne wraz z innymi danymi zdrowotnymi pacjenta. Integracja ta jest zwykle osiągana poprzez połączenie platform EDM z technologią obrazowania, taką jak Radiologiczne Systemy Informacyjne (RIS) i Systemy Archiwizacji i Komunikacji Obrazów (PACS).
Systemy PACS są odpowiedzialne za przechowywanie, zarządzanie i dystrybucję danych obrazowania medycznego w znormalizowanych formatach, takich jak DICOM. Systemy te umożliwiają radiologom przeglądanie badań obrazowych, dokonywanie ustaleń diagnostycznych i pisanie raportów radiologicznych. Po przeprowadzeniu analizy obrazowej odpowiednie raporty i odniesienia do obrazów mogą zostać zintegrowane z dokumentacją EDM pacjenta.
Jeśli systemy EDM są połączone z platformami PACS, klinicyści mogą być w stanie przeglądać wyniki obrazowania w elektronicznej karcie pacjenta. Na przykład lekarz uzyskujący dostęp do dokumentacji pacjenta w systemie EDM może przeglądać obrazy diagnostyczne za pośrednictwem wbudowanej internetowej przeglądarki DICOM bez opuszczania interfejsu klinicznego. Jest to płynny przepływ pracy bez konieczności logowania się do różnych systemów obrazowania, a efektywność podejmowania decyzji klinicznych jest znacznie zwiększona.
Integracja systemów EDM i platform obrazowania poprawia również interakcję między radiologami a lekarzami kierującymi. Gdy wyniki obrazowania są połączone z cyfrową dokumentacją pacjenta, klinicyści z różnych oddziałów mogą uzyskać dostęp do tych samych danych diagnostycznych i robić to jednocześnie. Zdolność ta ułatwia omawianie przypadków w różnych dyscyplinach, sesje planowania leczenia i telekonferencje ze specjalistami z innych placówek medycznych.
Wraz z rozszerzaniem przez podmioty opieki zdrowotnej wykorzystania cyfrowych technologii obrazowania, migracja systemów EDM w celu integracji z systemem obrazowania Cloud PACS będzie miała większe znaczenie. Takie powiązania pozwalają opiekunom na integrację dokumentacji klinicznej i danych obrazowania diagnostycznego w celu uzyskania bardziej szczegółowego i kompleksowego obrazu zdrowia pacjenta. Właśnie w ten sposób PACS oparty na chmurze rewolucjonizuje telemedycynę.
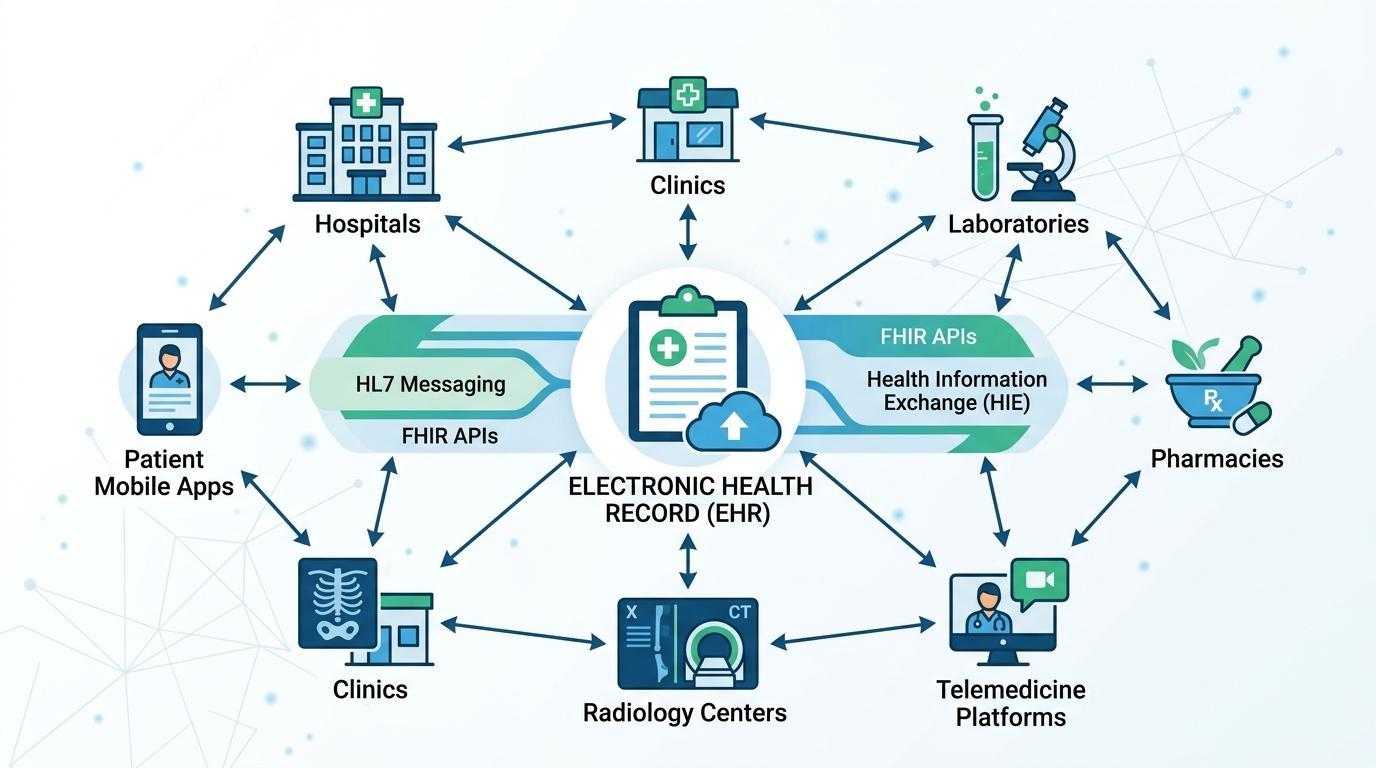
Jedną z najważniejszych cech nowoczesnych systemów Elektronicznej Dokumentacji Medycznej jest interoperacyjność. Zdolność do udostępniania informacji o pacjencie między różnymi systemami, organizacjami, a nawet regionami staje się silnym zapotrzebowaniem organizacji opieki zdrowotnej. W przypadku braku interoperacyjności podstawowe dane pacjenta mogą być podzielone między niezależne platformy i pobieżnie zorganizowaną opiekę.
Aby przezwyciężyć ten dylemat, opracowano standardy technologii opieki zdrowotnej w celu ułatwienia uporządkowanej komunikacji między różnymi systemami opieki zdrowotnej. Health Level Seven (HL7) jest jedną z najpopularniejszych ram przesyłania wiadomości, która umożliwia aplikacjom opieki zdrowotnej komunikowanie danych klinicznych, w tym przyjęć pacjentów, wyników laboratoryjnych i zleceń leków.
Co więcej, standard Fast Healthcare Interoperability Resources (FHIR) stał się obecnym modelem udostępniania danych w opiece zdrowotnej. FHIR opiera się na internetowym interfejsie API, aby umożliwić aplikacjom opieki zdrowotnej bezpieczne udostępnianie ustrukturyzowanych informacji o pacjencie w czasie rzeczywistym. Praktyka ta umożliwia systemom EDM skuteczniejszą integrację z aplikacjami innych firm, portalami dla pacjentów, mobilnymi systemami opieki zdrowotnej i bazami danych badawczych.
Systemy EDM mogą być używane do komunikacji z szeroką gamą technologii opieki zdrowotnej za pośrednictwem ram interoperacyjności, takich jak HL7 i FHIR. Należą do nich systemy laboratoryjne, farmaceutyczne, obrazowe, ubezpieczeniowe i telemedyczne. Rezultatem jest ekosystem informatyczny w dziedzinie zdrowia, który jest bardziej połączony i w którym dane przepływają płynnie między systemami, które pomagają w diagnozowaniu, leczeniu i zarządzaniu opieką.
Interoperacyjność ma również kluczowe znaczenie dla współpracy międzyinstytucjonalnej. Zwykle wielu świadczeniodawców opieki zdrowotnej leczy pacjentów, takich jak szpitale, kliniki specjalistyczne i społeczne ośrodki opieki zdrowotnej. EDM z interoperacyjnością między tymi świadczeniodawcami umożliwiają udostępnianie dokumentacji pacjentów, eliminują powielanie badań i wspierają ciągłość opieki.
Wraz z ciągłym rozwojem cyfrowej infrastruktury opieki zdrowotnej, interoperacyjność będzie przedmiotem rozwoju technologii opieki zdrowotnej. Nowsze połączone aplikacje opieki zdrowotnej mogą teraz komunikować się skutecznie, bezpiecznie i szybko ze swoimi odpowiednikami dzięki standardom takim jak FHIR.
Systemy EDM stale się rozwijają dzięki nowym technologiom, które organizacje opieki zdrowotnej wdrażają w celu poprawy wyników pacjentów i wydajności operacyjnej. Pojawiają się nowe rozwiązania, które rozszerzają zakres platform EDM poza zarządzanie dokumentacją, obejmując inteligentne systemy, które aktywnie ułatwiają podejmowanie decyzji klinicznych.
Integracja technologii sztucznej inteligencji i uczenia maszynowego z systemami EDM może być uważana za jedno z najbardziej obiecujących podejść w tym kierunku. Narzędzia wspomagające podejmowanie decyzji klinicznych oparte na sztucznej inteligencji mogą przetwarzać duże ilości danych pacjentów, identyfikować trendy, sygnalizować potencjalne zagrożenia dla zdrowia i sugerować plany leczenia oparte na dowodach. Możliwości te pozwalają klinicystom podejmować lepsze decyzje i minimalizować obciążenie poznawcze skomplikowanych przypadków pacjentów.
Inną dziedziną, która wykazuje ogromną wartość platform EDM, jest analityka predykcyjna. Za pomocą analizy historycznych danych pacjentów organizacje opieki zdrowotnej mogą określić trendy dotyczące rozwoju choroby, ryzyka ponownej hospitalizacji i skuteczności leczenia. Takie spostrzeżenia mogą pomóc świadczeniodawcom działać wcześniej i planować strategie opieki profilaktycznej, które przyniosą lepsze wyniki pacjentów w dłuższej perspektywie.
Platformy EDM stają się również coraz bardziej zintegrowane z technologiami zaangażowania pacjentów. Chronione portale dla pacjentów, mobilna opieka zdrowotna i systemy zdalnego monitorowania pozwalają pacjentom zarządzać swoją dokumentacją medyczną, kontaktować się ze specjalistami opieki zdrowotnej i monitorować indywidualne statystyki zdrowotne. Taki wysoki stopień przejrzystości stymuluje pacjentów do bardziej aktywnego udziału w zarządzaniu swoim zdrowiem.
Systemy EDM zmieniają również metody wdrażania i administrowania dzięki wykorzystaniu technologii chmury obliczeniowej. Infrastruktura opieki zdrowotnej w chmurze umożliwia organizacjom opieki zdrowotnej bardziej efektywne skalowanie systemów, pozwala klinicystom na zdalny dostęp do nich i pomaga im szybciej wdrażać nowe technologie opieki zdrowotnej. Elastyczność ta jest szczególnie przydatna w świecie, w którym telemedycyna i rozproszone modele świadczenia opieki zdrowotnej zyskują na popularności.
Platformy EDM będą wdrażać cyfrowe ekosystemy opieki zdrowotnej, ponieważ systemy opieki zdrowotnej nadal będą przyjmować zmodernizowane podejście. Fakt, że mogą one łączyć dane, pomagać w podejmowaniu decyzji klinicznych i ułatwiać współpracę w sieciach opieki zdrowotnej, będzie kluczowy w określaniu przyszłości opieki nad pacjentem.
Systemy Elektronicznej Dokumentacji Medycznej radykalnie zmieniły sposób, w jaki organizacje opieki zdrowotnej obsługują dane pacjentów i świadczą opiekę kliniczną. Systemy EDM pomagają pracownikom służby zdrowia bezpiecznie i szybko odzyskiwać pełne informacje o pacjencie, zastępując rozłączone dokumenty papierowe centralnie zlokalizowanymi platformami cyfrowymi.
Skutki tych systemów są widoczne w wielu dziedzinach świadczenia opieki zdrowotnej. Poprawia się podejmowanie decyzji klinicznych, współpraca między zespołami opiekuńczymi jest wspierana przez lepsze narzędzia komunikacji, a błędy medyczne maleją dzięki zautomatyzowanym środkom bezpieczeństwa. Jednocześnie ujednolicone przepływy pracy i analizy mogą pomóc organizacjom opieki zdrowotnej w efektywniejszej pracy i planowaniu proaktywnego zarządzania zdrowiem.
Interoperacyjność jest również niezbędna do integracji systemów EDM z innymi technologiami opieki zdrowotnej. Informacje o pacjencie mogą być wymieniane między instytucjami i łączone z platformami obrazowania, systemami laboratoryjnymi i usługami telemedycznymi za pośrednictwem znormalizowanej struktury, w tym HL7 i FHIR. Takie relacje tworzą zintegrowany ekosystem opieki zdrowotnej, w którym klinicyści mogą pracować w koordynacji, a pacjenci otrzymują skoordynowaną opiekę.Wraz z ciągłym rozwojem cyfrowych technologii opieki zdrowotnej, systemy EDM pozostaną w centrum innowacji w opiece zdrowotnej. Umożliwiając bezpieczne udostępnianie danych, wspierając zaawansowane analizy i wprowadzając nowe technologie, w tym sztuczną inteligencję, platformy EDM będą nadal poprawiać jakość, wydajność i dostępność opieki nad pacjentem.
System Elektronicznej Dokumentacji Medycznej to system online, w którym dokumentacja medyczna pacjenta jest zarządzana i przechowywana w centralnej bazie danych. Systemy EDM umożliwiają świadczeniodawcom dostęp do dokumentacji pacjentów, notatek klinicznych, wyników laboratoryjnych, raportów z badań obrazowych, leków i historii leczenia w czasie rzeczywistym, co zwiększa koordynację i skuteczność świadczenia opieki zdrowotnej.
Bezpieczeństwo pacjentów jest zwiększone dzięki systemowi EDM, ponieważ posiada on wbudowane zautomatyzowane funkcje, takie jak systemy alertów o interakcjach leków, alerty o alergiach i przypomnienia kliniczne. Cechy te mogą pomóc pracownikom medycznym w określeniu możliwych zagrożeń przed świadczeniem leczenia, minimalizując możliwość popełnienia błędów medycznych, którym można zapobiec.
Systemy EDM obejmują systemy obrazowania medycznego, takie jak PACS i RIS. Integracja ta umożliwi klinicystom przeglądanie obrazów diagnostycznych i raportów radiologicznych bezpośrednio w elektronicznej dokumentacji pacjenta. Zintegrowane przeglądarki DICOM w większości przypadków pozwalają lekarzowi na dostęp do badań obrazowych bez konieczności opuszczania interfejsu EDM.
Interoperacyjność odnosi się do zdolności różnych systemów opieki zdrowotnej do wymiany i interpretacji danych pacjentów. Standardy takie jak protokoły komunikacyjne HL7 i API FHIR umożliwiają systemom EDM komunikację z systemami laboratoryjnymi, platformami obrazowania, bazami danych aptek i innymi technologiami opieki zdrowotnej.
Systemy EDM wspierają profilaktykę zdrowotną, umożliwiając klinicystom śledzenie wskaźników zdrowia pacjentów w czasie i identyfikację potencjalnych czynników ryzyka. Zautomatyzowane przypomnienia o szczepieniach, badaniach przesiewowych i wizytach kontrolnych pomagają świadczeniodawcom wdrażać strategie opieki profilaktycznej, które poprawiają długoterminowe wyniki pacjentów.