
For litt over hundre år siden ble røntgenstrålenes inntog ansett som et betydelig sprang innen medisinsk diagnostikk. I løpet av det siste århundret har enkel radiografi utvidet seg til et spesialisert felt – diagnostisk medisinsk bildediagnostikk. Røntgenstråler har blitt utnyttet ved hjelp av bedre teknologi via digitaliserte CT-skanninger, og nye teknikker for diagnostisk medisinsk bildediagnostikk, som MR og ultralyd, har dukket opp. Medisinske bildemodaliteter fortsetter å utvikle seg og forbedres. Etter hvert som selve bildeprosessen utvikler seg, skjer det en parallell og like viktig forbedring i håndteringen av medisinske bilder og den tilhørende arbeidsflyten. I denne artikkelen ser vi nærmere på de viktigste fremskrittene innen medisinsk diagnostisk bildediagnostikk som har endret måten leger undersøker og behandler pasienter på.
Medisinsk bildediagnostikk brukes primært til å diagnostisere sykdommer samt overvåke utviklingen av dem. Det er avgjørende at bildene som produseres er av høyeste kvalitet, siden de har direkte innvirkning på pasientutfallet. For å opprettholde kvaliteten ble et sett med standarder for medisinske bilder utviklet i fellesskap av American Society of Radiology og National Electrical Manufacturers Association. Det kalles DICOM-standardene, som står for Digital Imaging and Communications in Medicine. Bilder produsert av all maskinvare for medisinsk bildediagnostikk må samsvare med egenskapene beskrevet i denne standarden. Videre er det et spesifikt format tilgjengelig for lagring og deling av medisinske bilder – referert til som DICOM-formatet.
Alt utstyr for medisinsk bildediagnostikk som produseres i dag, skal samsvare med DICOM-standardene. Visning av bildene som produseres på denne måten kan ikke gjøres av vanlige bildeprogrammer som er tilgjengelige på en vanlig PC. Et spesielt program for diagnostisk medisinsk bildediagnostikk kreves, kjent som en DICOM-arbeidsstasjon. For kommersiell bruk i medisinsk diagnostikk må slike programmer for diagnostisk medisinsk bildediagnostikk være FDA-godkjent og krever en spesiell lisens. Disse tiltakene sikrer at enhver applikasjon utviklet for kliniske formål er i stand til nøyaktig gjengivelse av medisinske bilder av høy kvalitet.
Med ankomsten av digitalisert medisinsk diagnostisk bildediagnostikk har behovet for å fremkalle røntgenfilmer sunket markant. Digitale bilder blir imidlertid fortsatt konvertert til 'filmer' ved hjelp av skrivere. Bildefilmer krever riktig lagring under de rette forholdene for å forhindre skade over tid. Henting av disse bildene fra lageret kan være en tidkrevende prosess og krever dedikert personell for journalføring.
PACS, som står for Picture Archiving and Communications System, eliminerer behovet for fysisk lagring og henting av filmer. Det er i bunn og grunn en plattform for virtuell lagring og henting av medisinske bilder. PACS gjør det mulig å håndtere enorme datamengder knyttet til medisinske bilder. Enhver datamaskin som er koblet til en spesifikk PACS-server er i stand til å hente DICOM-bilder og vise og til og med endre dem. Den siste innovasjonen har vært introduksjonen av skybasert PACS, der PACS i stedet for lokal lagring er vert på internett, og enhver bruker koblet til internett, med riktig legitimasjon, kan få tilgang til bildene.
Ikke bare har PACS forenklet lagring og henting, det har også gjort teleradiologi til en realitet. I dag trenger ikke radiologer å være til stede i samme område som bilder blir tatt. De kan se bilder fra forskjellige geografiske steder og gi sin ekspertuttalelse. Gjennom teleradiologi kan en enkelt radiolog generere rapporter for bilder som kommer inn fra flere sykehus. Dette sparer dyrebar tid og ressurser, og bidrar til å redusere helsekostnadene.
Når behovet for fremkalling eller utskrift av filmer er borte, har arbeidsflytprosessen for å anskaffe og vise medisinske bilder blitt forbedret. Sanntidsavbildning er et konsept der det ikke er noen tidsforsinkelse mellom innhentingen av bilder fra pasienten og legens visning av dem. Radiologer kan bokstavelig talt se bilder mens pasienten fortsatt er i skanneren.
Den raskere tolkningen av diagnostiske medisinske bilder fører til umiddelbar diagnose, som igjen muliggjør rask medisinsk intervensjon. Medisinsk diagnostisk bildediagnostikk i sanntid spiller en betydelig rolle i nødssituasjoner. For eksempel hos traumepasienter ble intraabdominal skade tidligere bestemt ved diagnostisk laparoskopi eller peritoneal skylling, som begge var invasive prosedyrer. I dag er imidlertid standarden for omsorg å bruke FAST (Focused Abdominal Sonography in Trauma), som bruker sanntidsultralyd for raskt å avgjøre om en pasient har pådratt seg en intraabdominal skade eller ikke. Ultralyd i sanntid brukes også til å overvåke helsen til fosteret i livmoren og vurdere vekstparametere.
De fleste systemer for diagnostisk medisinsk bildediagnostikk er designet for å diagnostisere anatomiske eller strukturelle abnormiteter. Moderne medisinsk diagnostisk bildediagnostikk kan i tillegg til det også vurdere abnormiteter i vevs- og organfunksjon. Dette inkluderer deteksjon av abnormiteter i fysiologiske prosesser som metabolisme og blodstrøm. Funksjonell bildediagnostikk oppnås i stor grad gjennom nukleærmedisin. Nukleærmedisin er en spesialitet innen radiologi som innebærer injeksjon av molekyler som er 'merket' radioaktivt i kroppen. Disse radioaktive molekylene kan fortrinnsvis tas opp av spesifikke organer for ulike fysiologiske prosesser. Etter opptak kan organene sende ut stråling, som fanges opp av eksterne skannere som 'hot spots'. For eksempel reflekterer positronemisjonstomografi (PET) opptaket av radiomerket glukose i cellene. Celler som har økt metabolsk aktivitet, spesielt kreftceller, har en tendens til å ta opp mer glukose. Denne teknikken brukes derfor til å identifere områder med metastaser i kroppen. En annen funksjonell bildeteknikk er bruk av thyreoidea-skanninger, som brukes til å oppdage hypertyreose. Disse skanningene avhenger av opptaket av radioaktivt jod av skjoldbruskkjertelceller.
De fleste funksjonelle bildeteknikker, når de brukes alene, kan være vanskelige å tolke. Dette er fordi selv om de oppdager områder med unormal fysiologisk aktivitet, kan det være vanskelig å orientere disse områdene anatomisk. Dette kan overvinnes ved en teknikk som kalles bildefusjon. Moderne programmer for diagnostisk medisinsk bildediagnostikk tillater fusjon av to eller flere diagnostiske teknikker. For eksempel kan fusjon av en PET-skanning med en CT-skanning bidra til å identifisere om det foreligger metastaser eller ikke, og kan også nøyaktig identifisere de anatomiske sonene der metastaser har oppstått.
|
Cloud PACS og online DICOM-viserLast opp DICOM-bilder og kliniske dokumenter til PostDICOM-servere. Lagre, vis, samarbeid og del dine medisinske bildefiler. |
Etterbehandlingsteknikker refererer til intervensjoner som brukes på diagnostiske medisinske bilder etter at bildene er hentet fra pasienten. Etterbehandlingsteknikker gjøres vanligvis ved hjelp av et avansert program for diagnostisk medisinsk bildediagnostikk. De gir radiologen informasjon som ikke er tilgjengelig bare ved å se på de originale bildene. Noen av de mest nyttige etterbehandlingsteknikkene som brukes i medisinsk diagnostisk bildediagnostikk er som følger:
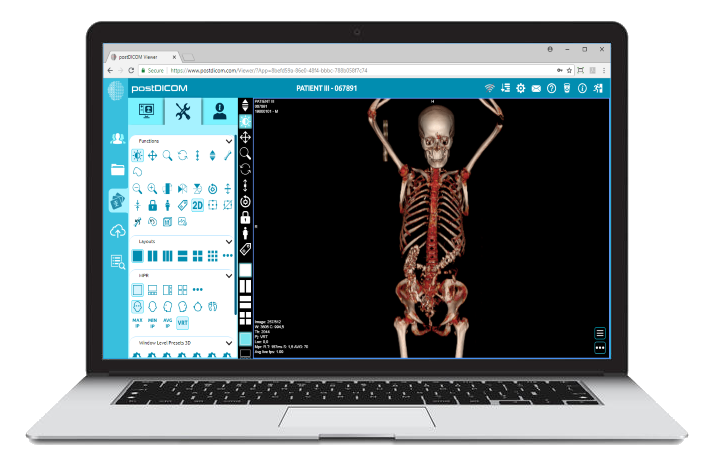
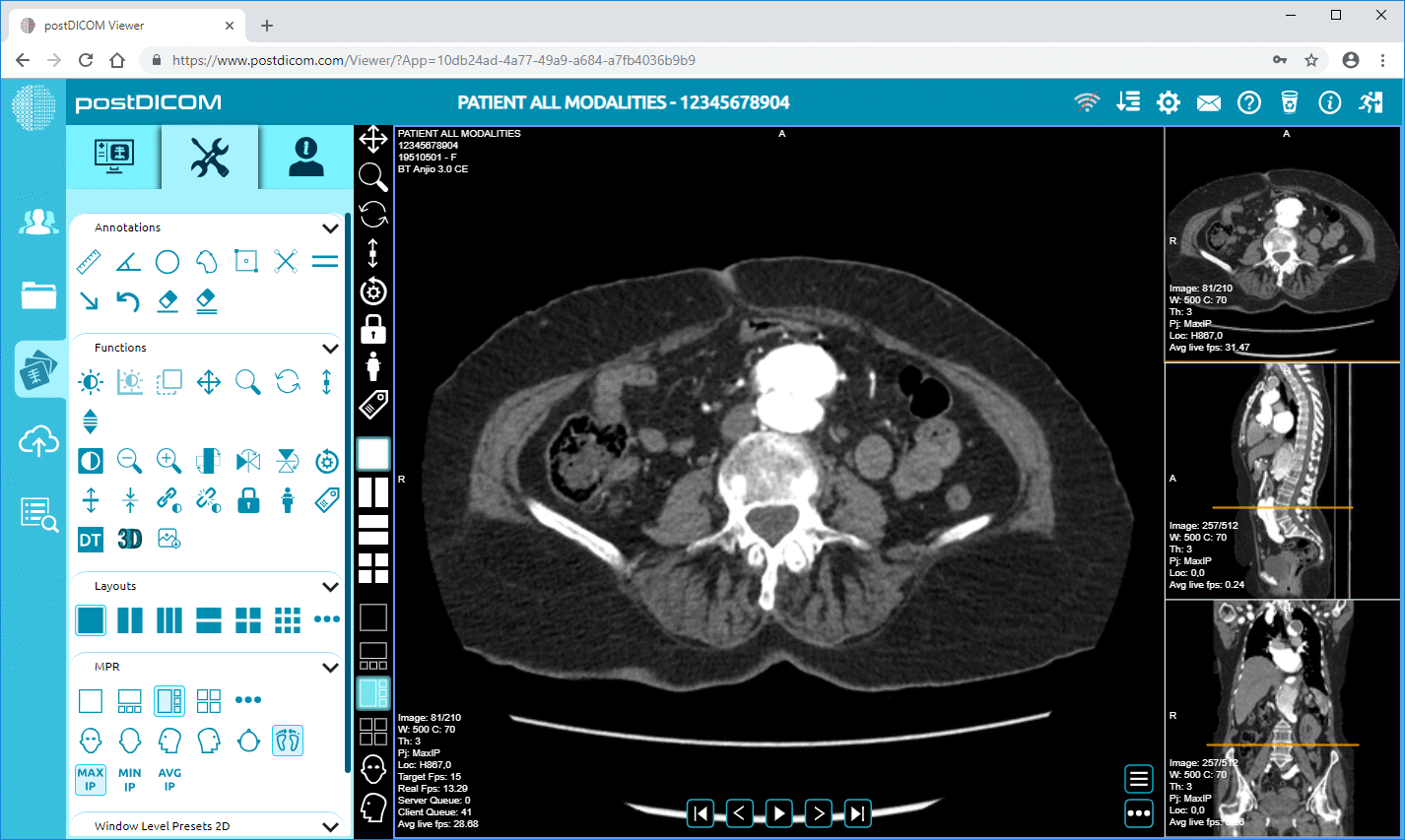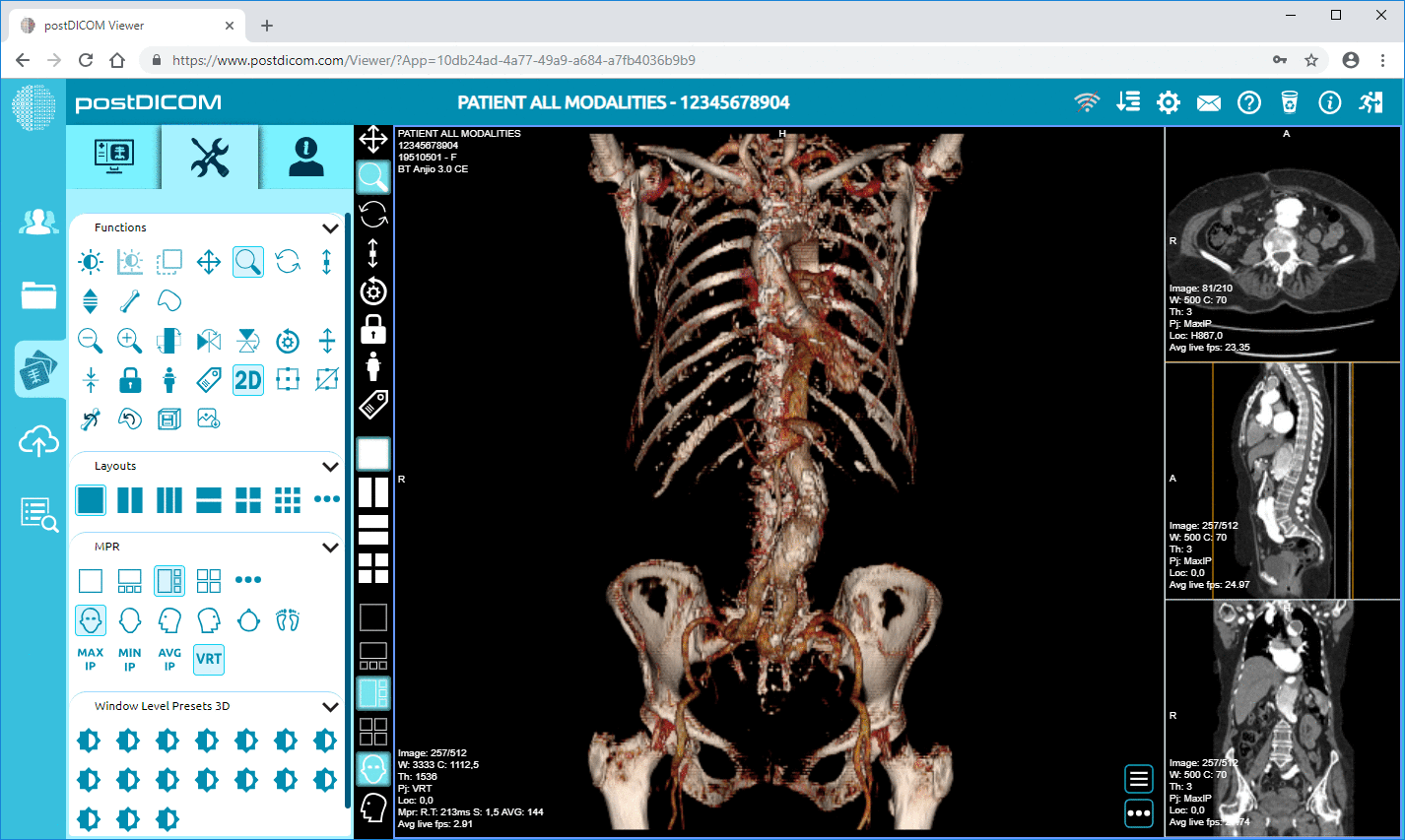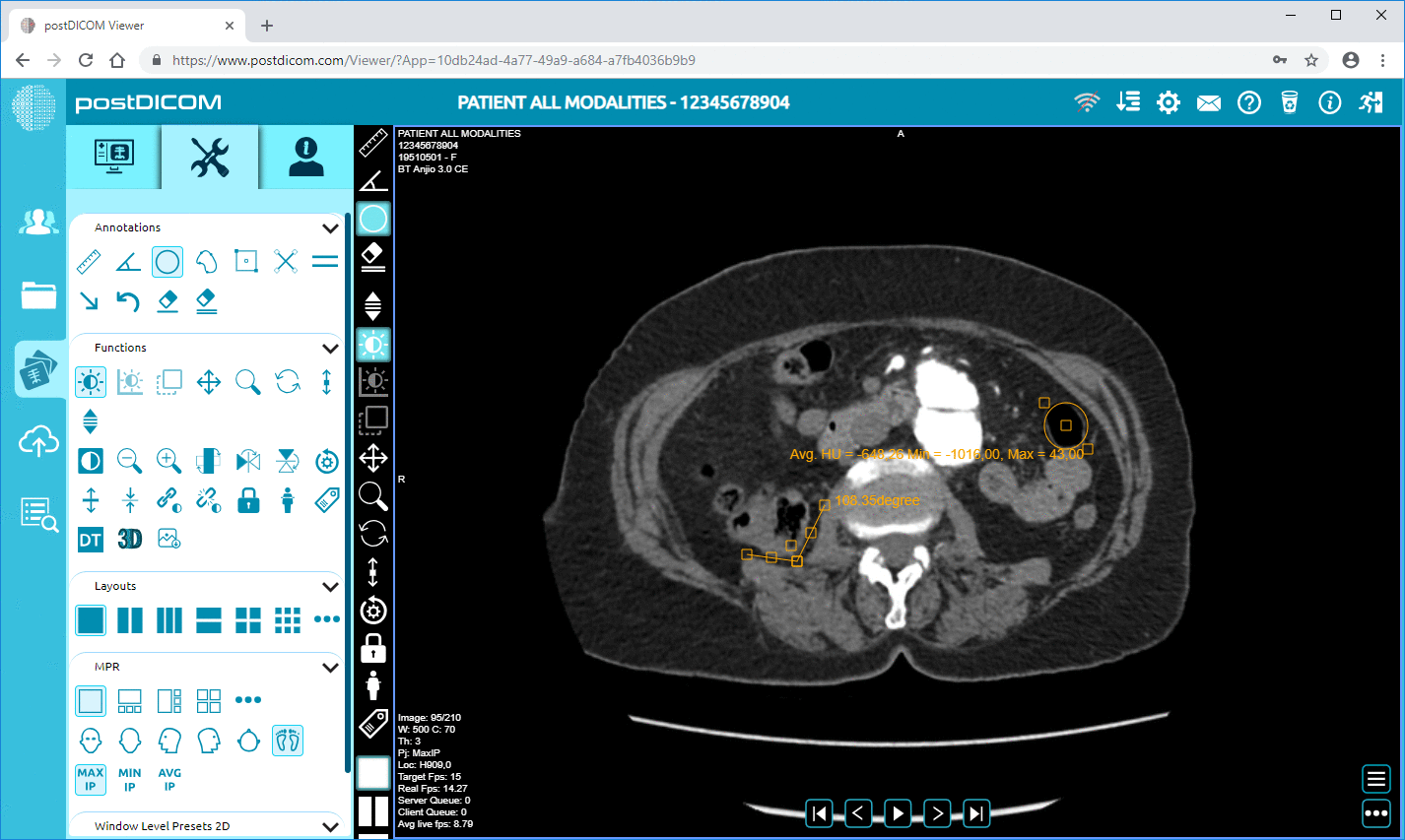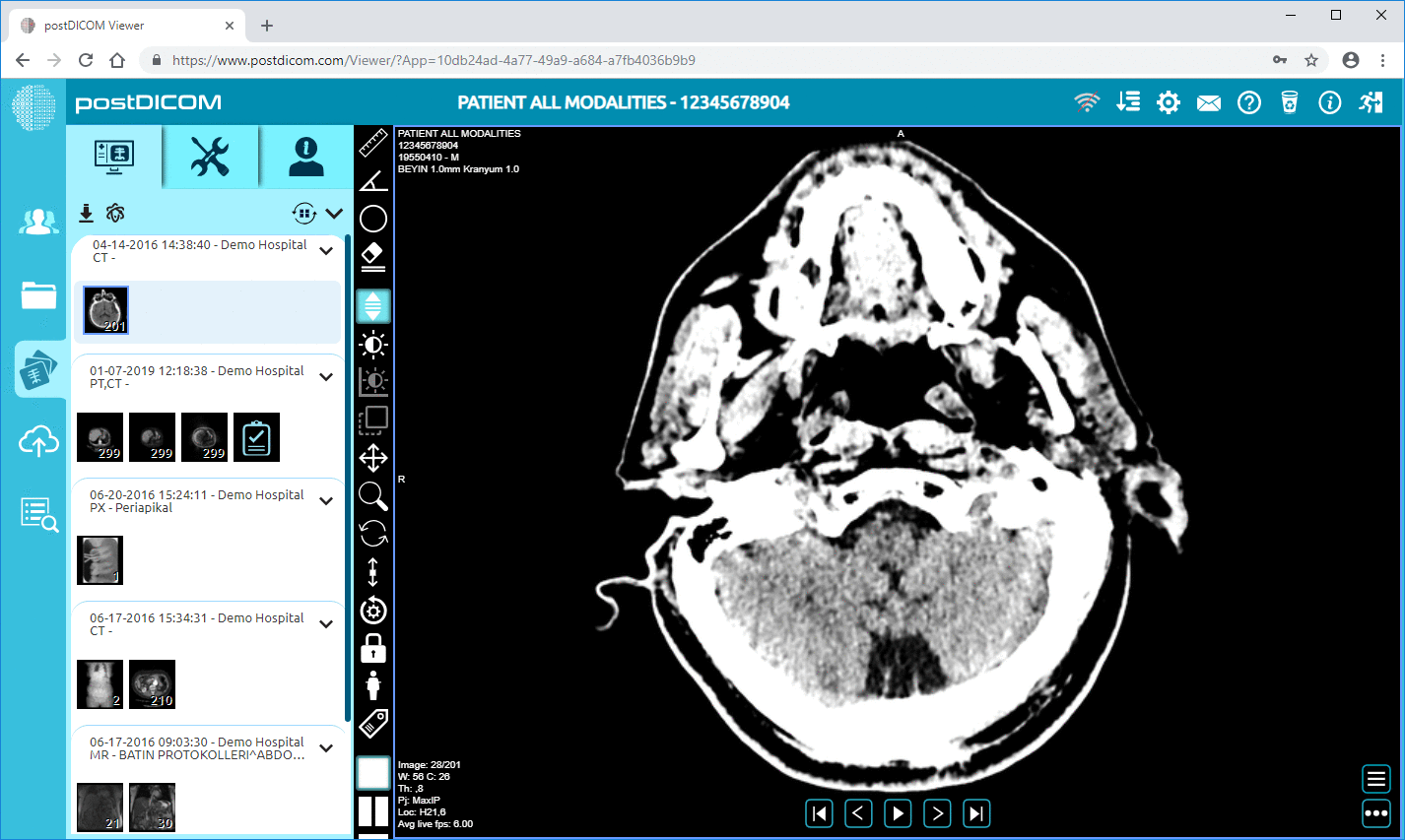
3D-rekonstruksjon: En kritisk ulempe ved medisinsk diagnostisk bildediagnostikk er at den er todimensjonal av natur. Likevel tillater nyere teknologi at bilder kan sees som tredimensjonale objekter, ved å ta flere bildesnitt og stable dem sammen. Dette gir bedre anatomisk orientering og er lettere å tolke. Det hjelper også å forstå forholdet mellom ulike strukturer. En annen form for 3D-rekonstruksjon er multiplanar rekonstruksjon. I dette kan radiologen ta 3D-objektet, rotere det etter ønske og snitte i hvilken som helst vinkel, forskjellig fra de opprinnelig anskaffede snittene. Disse teknikkene hjelper radiologen med å se den anatomiske strukturen virtuelt som om de fysisk holdt og snittet den, noe som gir dem et uovertruffen nøyaktighetsnivå.
Intensitetsprojeksjoner: Dette er basert på premisset om at forskjellige strukturer i kroppen vil absorbere og reflektere forskjellige mengder stråling, noe som vil gjenspeiles i deres CT-tall. I maksimum intensitetsprojeksjoner (MIP) vises bare regioner som har de høyeste CT-tallene. MIP er mest nyttig i CT-angiografi, der det bidrar til å skille store blodkar fra andre anatomiske strukturer. I minimum intensitetsprojeksjoner (MINIP) vises bare regionene som har de laveste CT-tallene. MINIP er ekstremt nyttig ved sykdommer i lungeparenkym, som presenteres som hypo-attenuerte CT-verdier. For eksempel hos pasienter med konstriktiv obstruktiv bronkiolitt er CT-endringer ekstremt subtile. Bruk av MINIP kan gjøre disse endringene mer iøynefallende.
Kunstig intelligens (KI) er en spennende front som sakte gjør inntog i medisinsk diagnostisk bildediagnostikk. Kunstig intelligens er maskiners evne til å ta kognitive beslutninger, som læring og problemløsning. Ved å mate datamaskiner med algoritmer for dyp læring, kan de lære å skille mellom ulike digitale mønstre og kan dermed hjelpe til med diagnostisering. Et team av forskere ved Stanford University har for eksempel utviklet en slik algoritme for røntgen av brystkassen. Forskerne hevder at datamaskiner ved hjelp av denne algoritmen kan gjenkjenne tilstedeværelsen eller fraværet av lungebetennelse bedre enn radiologer. Radiologiteamet ved UCSF samarbeider i mellomtiden med GE for å utvikle en serie algoritmer som kan bidra til å skille mellom normale og unormale røntgenbilder av brystkassen. En annen medisinsk applikasjon, kalt Viz, hjelper til med å screene flere bilder på tvers av flere sykehusdatabaser for okklusjoner i store kar (LVO), som er tegn på nært forestående hjerneslag. Hvis en LVO oppdages, kan programvaren varsle både hjerneslagspesialisten og pasientens fastlege for å sikre at pasienten får rask behandling.
Mens PACS lagrer medisinske bilder, lagres annen medisinsk informasjon i forskjellige systemer. For eksempel lagrer helseinformasjonssystemer (HIS) informasjon relatert til pasientens sykehistorie, kliniske detaljer og laboratorieundersøkelser. Radiologiinformasjonssystemer (RIS) håndterer bildedata bortsett fra selve bildene, for eksempel henvisninger, rekvisisjoner, faktureringsdetaljer og tolkninger. Alle disse informasjonssystemene er atskilt fra hverandre. Men i behandlingen av en pasient må en lege ofte ha alle disse detaljene for hånden for å stille en diagnose og planlegge behandling. Integrering av alle informasjonssystemer i en enkelt medisinsk journal som kan nås via en enkelt server, kan bidra til å strømlinjeforme arbeidsflyten og forbedre både nøyaktighet og gjennomstrømning.
Økende helsekostnader: Etter hvert som diagnostisk medisinsk bildediagnostikk fortsetter å gjøre fremskritt, kommer hver ny utvikling med en kostnad. Kostnaden for selve teknologien, kostnaden for forskning og kostnaden for implementering gjenspeiles til slutt som én parameter – de økte kostnadene for helsetjenester for pasienten. Kanskje er det derfor utviklingsland fortsatt stoler på manuell røntgen og manuelt fremkalte filmer for diagnostisering av grunnleggende sykdommer, og reserverer avanserte bildeteknikker for mer komplekse helsetilstander. Likevel, hvis alle skal dra nytte av fremskritt innen diagnostisk medisinsk bildediagnostikk, må det gjøres en innsats for å holde kostnadene for nye medisinske teknologier på et overkommelig nivå.
Beskyttelse av pasientdata og personvern: Etter hvert som diagnostisk medisinsk bildediagnostikk stoler mer på webbaserte teknologier, lastes pasientinformasjon opp og lagres online. Det er en viss grunnleggende beskyttelse på plass, ved at bare spesifikke brukerkontoer som eies av leger og sykehus kan få tilgang til PACS-servere. Når bilder eksporteres for undervisnings- eller forskningsformål, er det et alternativ for å anonymisere data som kan brukes til å identifisere pasienter. Likevel har det vært bekymringer om databrudd og tap av pasientens personvern. Det er et presserende behov for politiske tiltak som vil sikre beskyttelse av medisinske bildedata på PACS-servere.
PostDICOM hjelper deg og din praksis med å holde tritt med det stadig skiftende landskapet innen avansert diagnostisk bildediagnostikk. Dette robuste, men likevel brukervennlige programmet for diagnostisk medisinsk bildediagnostikk er en moderne DICOM-bildeviser med flere avanserte funksjoner. PostDICOM tilbyr en skybasert PACS-plattform og støttes på flere operativsystemer, inkludert Windows, Mac OS, Linux og Android. Det lar deg få tilgang til DICOM-filene dine hvor som helst, fra hvilken som helst enhet. PostDICOM har sofistikerte etterbehandlingsverktøy som muliggjør overlegen diagnose og behandlingsplanlegging. Selv om vår PACS er skybasert, er pasientdata helt sikre. Vi holder pasientdata adskilt etter geografiske regioner, alle data er kryptert, og sikre SSL-systemer brukes til kommunikasjon. Bilder kan anonymiseres før opplasting til PACS-serveren. PostDICOM er gratis å prøve med alle funksjoner i en begrenset periode! Lagring kan oppgraderes til en nominell kostnad. For å utnytte kraften i avansert medisinsk bildediagnostikk, besøk postdicom.com og prøv din gratis visningsprogramvare i dag!