Viimeiset kaksikymmentä vuotta ovat todistaneet radikaalia muutosta terveydenhuollon tarjonnassa, jonka on saanut aikaan digitaalinen transformaatio. Sairaalat, klinikat, kuvantamiskeskukset ja erikoislääkäriasemat toimivat nyt entistä monimutkaisemmissa informaatioekosysteemeissä, joissa suuria määriä potilastietoja on dokumentoitava, säilytettävä ja jaettava useamman kuin yhden kliinisen järjestelmän välillä. Laboratoriotulosten, lääkityshistorian, radiologisten lausuntojen ja hoitosuunnitelmien perusteella nykyaikaiset terveydenhuollon organisaatiot tukeutuvat laadukkaaseen tiedon saantiin tehdäkseen oikeita kliinisiä päätöksiä.
Aiemmin potilastiedot olivat hajallaan paperikansioissa, osastojen arkistoissa ja eristetyissä tietojärjestelmissä. Tällainen pirstoutuminen johti usein viestintäkatkoksiin palveluntarjoajien välillä, hidasti diagnoosiprosesseja ja aiheutti hoitovirheitä. Aiemmin käytössä olleiden kirjaamisjärjestelmien haitat korostuivat terveydenhuoltojärjestelmien kasvaessa ja potilasmäärien lisääntyessä.
Sähköiset potilastietojärjestelmät (Electronic Health Record, EHR) nousivat ratkaisuksi näihin ongelmiin tarjoamalla keskitetyn digitaalisen järjestelmän, joka kokoaa potilastiedot yhteen koko terveydenhuollon ympäristössä. Potilastietojärjestelmien alustat, jotka on integroitu yhdistämällä kliiniset tiedot yhteen järjestelmään, mahdollistavat lääkäreiden, sairaanhoitajien, erikoislääkäreiden ja hallintohenkilöstön pääsyn oikeisiin potilastietoihin reaaliaikaisesti. Tällainen saavutettavuus parantaa huomattavasti osastojen välistä koordinaatiota ja mahdollistaa nopeamman ja paremmin perustellun kliinisen päätöksenteon.
Pelkän tietojen digitalisoinnin lisäksi nykyaikaiset potilastietojärjestelmät ovat yhteenliitetyn terveydenhuoltojärjestelmän selkäranka. Ne ovat keskeinen piste, jonka kautta useat kliiniset teknologiat ovat vuorovaikutuksessa, kuten laboratoriojärjestelmät, apteekinhallinta-alustat, lääketieteelliset laskutusjärjestelmät ja diagnostiset kuvantamisjärjestelmät, kuten PACS. Potilastietojärjestelmät voivat muuttaa erilliset terveydenhuollon teknologiat tiedonvaihtoon keskenään standardoitujen yhteentoimivuuskehysten, kuten HL7 ja FHIR-sovellusliittymien avulla.
Terveydenhuollon siirtyessä yhä enemmän integroituun ja dataohjautuvaan hoitomalliin, potilastietojärjestelmien rooli on kasvanut huomattavasti. Kliinisen päätöksenteon tukityökalut, väestönterveyden analytiikka, ennaltaehkäisevän hoidon ohjelmat ja laitosten välinen hoitosuunnittelu tuetaan nyt näillä alustoilla. Sähköisestä potilaskertomuksesta on tavallaan tullut modernin potilaanhoidon hallinnan digitaalinen sydän.
Vastataksemme kysymykseen potilastietojärjestelmien vaikutuksesta terveydenhuollon laatuun, on välttämätöntä keskittyä siihen, miten nämä järjestelmät muuttavat terveydenhuollon laitosten kliinisiä työnkulkuja, parantavat palveluntarjoajien yhteistyötä ja auttavat tekemään turvallisempia hoitopäätöksiä. Seuraavissa kappaleissa tarkastellaan viittä merkittävää aluetta, joilla potilastietojärjestelmäteknologia muuttaa potilashoidon laatua, kliinistä yhteistyötä ja terveydenhuollon tietojen hallintaa nykyisissä digitaalisissa terveydenhuoltojärjestelmissä.
Potilastietojärjestelmistä on kehittynyt uuden terveydenhuollon infrastruktuurin perusta. Niiden vaikutus ulottuu paljon pidemmälle kuin pelkkään tietojen digitalisointiin ja antaa terveydenhuollon organisaatioille mahdollisuuden parantaa hoidon laatua hallinnoimalla sitä paremmin ja olemalla yhteistyökykyisempiä.
Jotkut tämän artikkelin tärkeimmistä opetuksista ovat seuraavat merkittävät muutokset, jotka potilastietojärjestelmien käyttöönotto on tuonut nykyisiin terveydenhuollon ympäristöihin:
• Potilastietojärjestelmät säätelevät kaikkia potilastietoja ja mahdollistavat lääkäreille täydellisen sairaushistorian saamisen yhdellä järjestelmällä.
• Reaaliaikaisen tiedon saatavuus parantaa kliinistä päätöksentekoa, erityisesti tilanteissa, joissa on kyse hätätapauksesta tai aikakriittisestä hoidosta.
• Ehkäistävissä olevat hoitovirheet vähenevät käyttämällä automaattisia turvatoimia, kuten allergiavaroituksia ja lääkkeiden yhteisvaikutusvaroituksia.
• Standardoidut työnkulut tehostavat hallinnollisia ja kliinisiä työnkulkuja, parantaen terveydenhuollon organisaatioiden toiminnan tehokkuutta.
• Potilastietojärjestelmissä on väestönterveyden analytiikkaa, joka tukee pitkäaikaisia sairauksien hallintaohjelmia ja ennaltaehkäiseviä hoitostrategioita.
Nämä ominaisuudet voivat mahdollistaa terveydenhuollon tarjoajien tarjoavan dataohjautuvampaa, potilaskeskeisempää ja koordinoidumpaa hoitoa.
Sähköinen potilastietojärjestelmä (EHR) on verkkopohjainen järjestelmä, joka mahdollistaa potilaan terveystietojen hallinnan, tallentamisen ja jakamisen terveydenhuollon laitoksen tai laitosten sisällä. Potilastietojärjestelmät tarjoavat laajan ja jatkuvasti päivittyvän kuvan potilaan sairauskertomuksista, toisin kuin perinteiset paperikartat tai osastokohtaiset tietokannat.
Potilastietojärjestelmiä käytetään tallentamaan monenlaisia kliinisiä tietoja, kuten demografisia tietoja, lääkärin määräyksiä, lääkityshistoriaa, laboratoriotietoja, kuvantamismääräysten raportteja, hoitojaksoja ja laskutustietoja. Tällaiset tiedot tallennetaan hyvin jäsenneltyyn tietokantaan, joka mahdollistaa valtuutetun lääkintähenkilöstön pääsyn potilastietoihin reaaliajassa mistä tahansa kyseiseen tietokantaan yhdistetystä kliinisestä työasemasta.
Yksi potilastietojärjestelmien etu on niiden kyky yhdistää tietoja terveydenhuoltojärjestelmän eri lähteistä. Potilaan ja erikoislääkärin väliset vuorovaikutukset voidaan automaattisesti merkitä muistiin ja koordinoida, kun potilas käy diagnostisissa testeissä, käyttää lääkkeitä tai kommunikoi erikoislääkäreiden kanssa, ja potilaalla on digitaalinen potilaskertomus, jossa vuorovaikutukset voidaan synkronoida. Tämä reaaliaikainen tiedon yhteenveto muodostaa pitkittäisen ja integroidun näkökulman potilaan terveystietoihin.
Sähköiset potilaskertomukset (Electronic Medical Records, EMR) ja sähköiset potilastietojärjestelmät (Electronic Health Records, EHR) ovat termejä, joita käytetään usein keskenään, vaikka käsitteet ovatkin todellisuudessa erilaisia. EMR-järjestelmät sisältävät yleensä potilaan tietoja yhden terveydenhuollon laitoksen sisällä, ja niitä käytetään pääasiassa sähköisinä korvikkeina paperikartoille. Potilastietojärjestelmät on puolestaan kehitetty tarjoamaan yhteentoimivuutta ja tiedonvaihtoa eri terveydenhuollon tarjoajien ja instituutioiden välillä.
Tämä yhteentoimivuusominaisuus on erityisen olennainen nykyaikaisissa terveydenhuollon olosuhteissa, joissa potilaita on usein hoidettava useiden eri asiantuntijoiden ja laitosten toimesta. Potilastietojärjestelmät voivat jakaa potilastietoja ulkoisten järjestelmien kanssa standardoitujen viestintästandardien, kuten HL7-viestinnän ja FHIR-pohjaisten sovellusliittymien kautta, mikä mahdollistaa hoitoverkostojen koordinoinnin.
Kliinisten asiakirjojen säilyttämisen lisäksi useimmissa nykyaikaisissa potilastietojärjestelmissä on myös erittäin päteviä ominaisuuksia, kuten kliinisen päätöksenteon tukijärjestelmiä, automaattisia turvallisuusvaroituksia, analytiikan kojelautoja ja ominaisuuksia, jotka mahdollistavat potilaiden osallistumisen. Tällaiset ominaisuudet mahdollistavat terveydenhuollon organisaatioiden kirjaavan hoidon ja proaktiivisesti parantavan kliinisiä tuloksia dataohjautuvien oivallusten avulla.
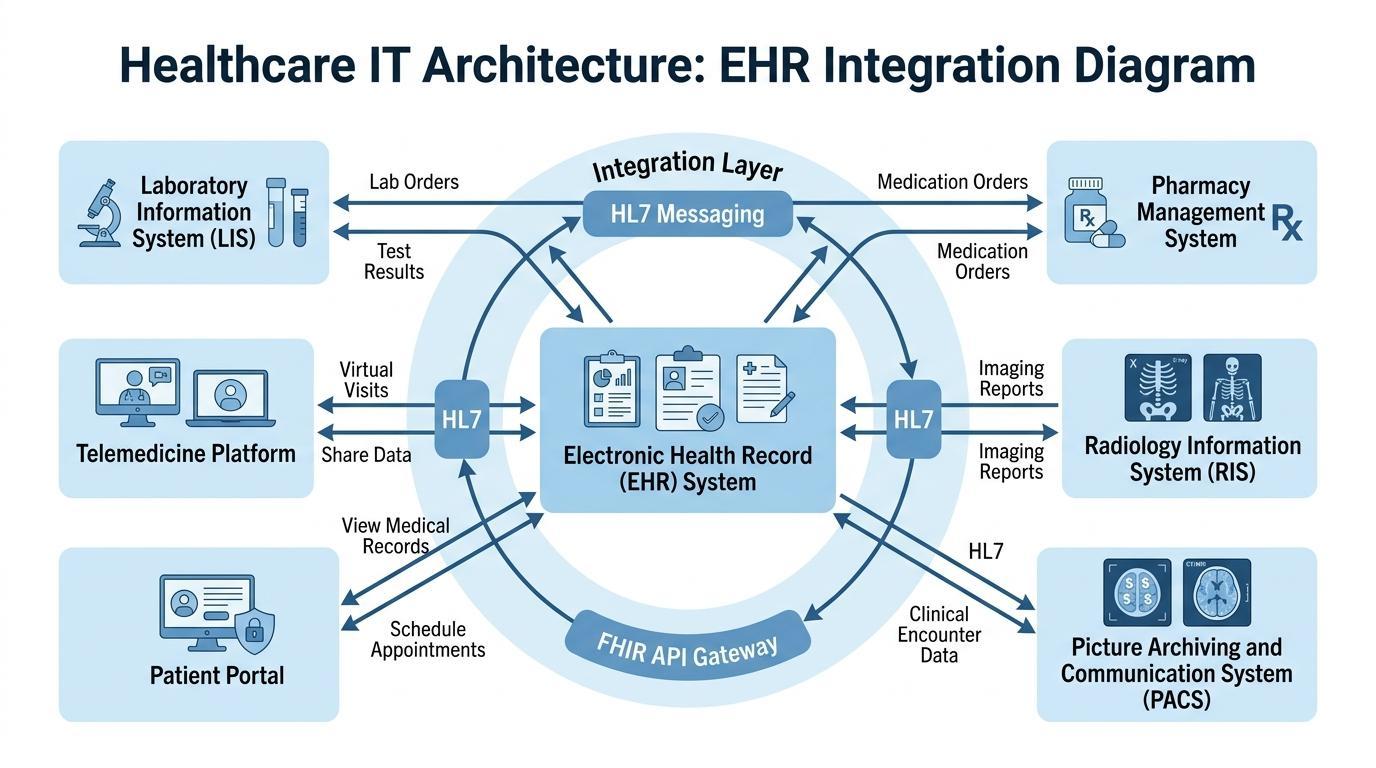
Integroidun digitaalisen infrastruktuurin tarve ei ole koskaan ollut yhtä suuri kuin nyt, koska terveydenhuoltojärjestelmät kasvavat ja käsittelevät enemmän erikoistuneita tapauksia kuin aiemmin. Nykyaikaiset terveydenhuollon organisaatiot perustuvat lukuisiin kliinisiin teknologioihin, joiden on toimittava tehokkaasti keskenään edistääkseen tehokasta diagnoosia, hoitoa ja potilaanhallintaa.
Digitalisoidussa terveydenhuollon ekosysteemissä on keskeinen koordinointijärjestelmä potilastietojärjestelmissä. Ne integroivat erilaisia toiminnallisia ja kliinisiä teknologioita, ja terveydenhuollon ammattilaiset voivat käyttää tarvittavia tietoja ilman, että heidän tarvitsee toimia eri järjestelmissä. Tällainen integraatio parantaa kliinisen päätöksenteon nopeutta ja tarkkuutta.
Standardi terveydenhuollon ympäristössä potilastietojärjestelmien alustat kommunikoivat useiden keskeisten tietojärjestelmien kanssa. Nämä järjestelmät ovat laboratoriotietojärjestelmät (LIS), jotka käsittelevät diagnostisten testien tuloksia, apteekkijärjestelmät, jotka käsittelevät lääkemääräyksiä, ja laskutusjärjestelmät, jotka käsittelevät hallintoa ja taloutta. Radiologian tietojärjestelmät ja kuva-arkisto- ja viestintäjärjestelmät (PACS), diagnostisina kuvantamisteknologioina, voivat tuottaa merkittäviä määriä kuvantamistietoa, jonka on myös oltava saatavilla potilaiden potilaskertomuksissa.
Yhdistämällä nämä järjestelmät, potilastietojärjestelmien alustat muodostavat yhtenäisen ympäristön, jossa potilastiedot liikkuvat osastojen välillä reaaliajassa. Lääkäri, joka lukee potilaan kaaviota, voi saada laboratoriotuloksia, kuvantamisraportteja, lääkityshistoriaa ja kliinisiä muistiinpanoja ilman tarvetta vaihtaa useita ohjelmistoja. Tällainen integraatio auttaa välttämään merkittäviä viiveitä diagnoosissa ja parantaa hoitotiimien koordinaatiota.
Yhteentoimivuusstandardien kasvava merkitys on myös vahvistanut potilastietojärjestelmien tarkoitusta terveydenhuollon infrastruktuurissa. Terveydenhuollon organisaatiot voivat jakaa potilastietoja turvallisesti laitosten välillä käyttämällä kehyksiä, kuten HL7-viestintäprotokollia ja FHIR-sovellusliittymiä, mahdollistaakseen laajemman yhteistyön sairaaloiden, klinikoiden ja erikoissairaanhoidon tarjoajien välillä.
Toiseksi pilvipalveluteknologiat ja turvalliset verkkopohjaiset alustat ovat mahdollistaneet lääkäreille potilastietojen etäkäytön. Tämä ominaisuus oikeuttaa telelääketieteen hankkeet, hajautetut terveydenhuollon ammattilaisten tiimit ja laitosten väliset konsultaatiot, jotka ovat yhä suositumpia nykyaikaisessa terveydenhuollon tarjonnassa.
Potilastietojärjestelmiä ei enää pidetä dokumentointityökaluina, kun terveydenhuolto jatkaa digitaalisen muutoksen omaksumista. Ne toimivat pikemminkin keskeisenä tiedonvaihtoalustana, joka helpottaa integroitua, koordinoitua ja potilaskeskeistä hoitoa koko terveydenhuollon ekosysteemissä.
Sähköisten potilastietojärjestelmien järjestelmät vaikuttavat lähes kaikkiin nykyaikaisen kliinisen toiminnan aloihin. Nämä alustat mullistavat prosessin, jolla lääketieteen tarjoajat tunnistavat ongelmia, järjestävät hoitoa ja tarjoavat seurantahoitoa keskittämällä potilastietoja ja mahdollistamalla reaaliaikaisen pääsyn lääketieteellisiin tietoihin.
Potilastietojärjestelmät eivät ole vain digitaalisia lääketieteellisten tietojen arkistoja, vaan ne myös helpottavat potilasturvallisuuteen liittyviä toimia ja kliinisiä työnkulkuja sekä pitkän aikavälin terveydenhuollon suunnittelua. Alla käsitellyt viisi muutosta osoittavat, kuinka potilastietojärjestelmäteknologia on määritellyt uudelleen hoidon toimitusprosessin potilaille terveydenhuollon organisaatioissa.
Sähköisten potilastietojärjestelmien eduista on mainittava yhtenä tärkeimmistä kyky päästä nopeasti käsiksi potilaan koko tietoon. Paperipohjaisissa olosuhteissa potilaan sairaushistorian löytäminen vaati usein aikaa, kun tiedostoja etsittiin eri osastoilta. Tällaiset viivästykset saattoivat hidastaa diagnoosiprosessia ja hoitopäätöksiä, erityisesti kiireellisissä hoitotapauksissa.
Potilastietojärjestelmät poistavat nämä esteet, koska potilastiedot on tallennettu keskitettyihin digitaalisiin tietokantoihin, joihin valtuutetut terveydenhuollon työntekijät pääsevät käsiksi reaaliajassa. Potilashistoriat, laboratoriotulokset, kuvantamisraportit, lääkitystiedot ja kliiniset muistiinpanot ovat kaikki saatavilla yhden käyttöliittymän kautta lääkäreille, sairaanhoitajille ja erikoislääkäreille. Tämä kokonaisvaltainen näkemys auttaa lääkäreitä näkemään potilaan terveydentilan kokonaisuutena ja tekemään sitten päätöksiä heidän hoidostaan.
Reaaliaikainen pääsy tietoihin on erityisen tärkeää hätätilanteessa, jossa on toimittava nopeasti. Hätälääkäreiden on työskenneltävä potilaiden kanssa, joilla on monimutkaisia terveystaustoja, ja heidän on tehtävä päätöksiä rajoitetussa ajassa. Lääkärit voivat saada pääsyn aikaisempiin diagnooseihin, allergioihin, lääkityksiin ja aiempiin hoitoihin; potilastietojärjestelmän avulla he voivat tarkistaa nämä tiedot välittömästi ja siten vastata kliinisiin tietoihin nopeammin ja turvallisemmin.
Toinen merkittävä etu keskitetyistä potilastiedoista on tarpeettomien testien minimoiminen. Kun diagnostiset tulokset ovat helposti saatavilla potilastietojärjestelmässä, lääkärit voivat tarkastella laboratorioraportteja ja kuvantamistutkimuksia välttääkseen lisätestien tilaamista. Tämä parantaa tehokkuutta sekä minimoi tarpeettomia terveydenhuollon kustannuksia ja potilaiden altistumista toistuville toimenpiteille.
Potilastietojärjestelmät antavat lääkäreille mahdollisuuden tehdä paremmin perusteltuja kliinisiä päätöksiä ja parantavat suoraan potilaiden hoitotuloksia varmistamalla tarkkojen ja ajantasaisten lääketieteellisten tietojen saatavuuden.
Terveydenhuollon tarjoamisesta on tulossa yhä monitieteisempää, sillä siihen osallistuu lääkäreitä, erikoislääkäreitä, sairaanhoitajia, apteekkareita ja muita terveydenhuollon ammattilaisia. Hoidon koordinointi tällaisten ammattilaisten kesken on vaikeaa ilman tehokasta viestintää ja jaettujen potilastietojen saatavuutta.
Potilastietojärjestelmät tukevat tällaista yhteistyötä tarjoamalla alustan, joka tarjoaa keskitetyn pääsyn potilastietojen tarkasteluun, hoitosuunnitelmien päivittämiseen ja kliinisten havaintojen jakamiseen. Palveluntarjoajat voivat kommunikoida digitaalisessa potilastiedossa reaaliajassa sen sijaan, että käyttäisivät puhelinsoittoja, faksilähetyksiä tai manuaalisesti siirrettyjä asiakirjoja.
Tämä yhteinen pääsy potilastietoihin parantaa osastojen ja terveydenhuollon laitosten välistä jatkuvuutta. Esimerkiksi perusterveydenhuollon lääkäri voi tehdä lähetteen ja samalla antaa pääsyn potilaan sairaushistoriaan, laboratoriotestien tuloksiin ja lääkityksiin. Erikoislääkäri voi tarkastella tätä ennen konsultaatiota, mikä mahdollistaa kliinisten arvioiden tehokkaamman ja nopeamman suorittamisen.
Potilastietojärjestelmien sisäiset viestintä- ja tehtävänhallintaominaisuudet voivat myös auttaa terveydenhuollon tarjoajia organisoimaan potilaan hoitoa paremmin. Lääkärit voivat lähettää turvallisia viestejä kollegoille, pyytää konsultaatioita tai tallentaa hoito-ohjeita potilastietoon. Tällaiset viestintävälineet minimoivat ajanhukkaa ja varmistavat, että tärkeät kliiniset tiedot jaetaan asianomaisten hoitohenkilöiden kesken.
Yhteistyötä voidaan parantaa erityisesti potilailla, joilla on monimutkaisia tai kroonisia sairauksia ja jotka tarvitsevat jatkuvaa hoitoa useilta ammattilaisilta. Hoitosuunnitelmia on helpompi koordinoida, kun jokainen palveluntarjoaja pääsee käsiksi jaettuun potilastietoon, ja tämä on tehokasta ristiriitaisten hoitojen välttämisessä ja parempien pitkän aikavälin terveystulosten saavuttamisessa.
Potilasturvallisuus on yksi terveydenhuollon tärkeimmistä huolenaiheista, ja potilastietojärjestelmät edistävät merkittävästi vältettävissä olevien terveydenhuollon virheiden määrän minimoimista. Ennen koneellistettua paperipohjaista järjestelmää dokumentaatio oli käsinkirjoitettua, potilashistoria puutteellinen ja tiedonvaihto vähäistä, mikä johti usein lääkitysvirheisiin, virheellisiin diagnooseihin ja hoitojen komplikaatioihin.
Potilastietojärjestelmät voittavat nämä haavoittuvuudet ottamalla käyttöön jäsenneltyä dokumentointia, sisäänrakennettuja turvallisuustarkastuksia ja sisäänrakennettuja kliinisen päätöksenteon tukijärjestelmiä. Nämä ominaisuudet auttavat terveydenhuollon ammattilaisia selvittämään epäillyt ongelmat ennen kuin ne voivat vaikuttaa potilaiden terveyteen.
Automatisoitu lääkehoidon hallinta on yksi yleisimmistä turvallisuustoimenpiteistä potilastietojärjestelmissä. Järjestelmän automatiikka mahdollistaa lääkäreiden, jotka määräävät lääkkeitä potilastietojärjestelmän käyttöliittymän kautta, tarkistamaan lääkkeiden yhteisvaikutusten, allergioiden tai vasta-aiheiden mahdollisuuden potilaan sairaushistorian perusteella. Jos konflikti havaitaan, järjestelmä lähettää hälytyksen ja kehottaa lääkäriä tarkistamaan reseptin ennen tilauksen tekemistä.
Samalla tavalla potilastietojärjestelmät voivat myös toimittaa kliinisiä muistutuksia ja varoituksia potilaan tilasta, laboratoriotuloksista tai hoito-ohjeista. Esimerkiksi järjestelmä voisi ilmoittaa lääkäreille poikkeavista testituloksista, jotka vaativat seurantaa, tai ennaltaehkäisevistä seulonnoista, jotka ovat myöhässä. Näitä tietokoneistettuja tarkistuksia käytetään varmistamaan, että arvokasta kliinistä tietoa ei unohdeta kiireisissä kliinisissä rutiineissa.
Potilasturvallisuutta parantaa myös potilastietojärjestelmissä olevien asiakirjojen standardointi, mikä vähentää epäselvyyttä kliinisissä tiedoissa. Jäsenneltyjen mallien ja sähköisen tiedonsyötön käyttö vähentää lukukelvottoman käsialan tai puuttuvien kaaviomerkintöjen riskejä. Näin ollen terveydenhuollon tarjoajat voivat luottaa asiakirjojen luotettavuuteen potilaiden tietojen tarkastelussa.
Käyttämällä automatisoituja turvaominaisuuksia ja laajaa valikoimaa potilastietoja, potilastietojärjestelmät mahdollistavat huomattavasti vähäisemmän alttiuden ehkäistäville hoitovirheille ja auttavat tekemään kliinisiä päätöksiä turvallisemmin.
Sähköiset potilastietojärjestelmät eivät ainoastaan paranna terveydenhuollon organisaatioiden toiminnallista suorituskykyä, vaan myös parantavat kliinistä päätöksentekoa niiden sisällä. Hallinnolliset prosessit, jotka aiemmin vaativat manuaalista dokumentointia suurissa määrissä, voidaan nyt hoitaa digitaalisesti, mikä vähentää terveydenhuollon henkilöstön työtaakkaa ja parantaa yleistä työn suorituskykyä.
Potilastietojärjestelmät yhdistävät erilaisia hallinnollisia ja kliinisiä toimenpiteitä yhteen järjestelmään. Kaikki tämä voidaan tehdä samassa digitaalisessa tilassa, joka sisältää ajanvarauksen, kliinisen dokumentoinnin, lääkemääräysten hallinnan ja laskutuksen. Integraation etuna on erillisen ohjelmistojärjestelmän tarpeen poistaminen sekä monien perinteisen terveydenhuollon tietueiden hallinnan manuaalisten toimintojen vähentäminen.
Potilastietojärjestelmissä on digitaalisia dokumentointityökaluja, jotka mahdollistavat lääkäreiden dokumentoida potilaskäyntejä tehokkaammin. Ominaisuuksiin kuuluvat jäsennellyt mallit, puheentunnistus ja automaattinen tiedonsyöttö, jotka mahdollistavat lääkäreiden kirjata kliinisiä muistiinpanoja minimaalisella ajankäytöllä hallinnollisiin prosesseihin. Tämä mahdollistaa terveydenhuollon tarjoajien viettävän enemmän aikaa potilaiden hoitoon.
Toiminnallisen tehokkuuden edut koskevat myös sairaaloiden johtoa ja hallintoa. Potilastietojärjestelmät tuottavat tietoa, jota terveydenhuollon organisaatiot analysoivat seuratakseen työnkulun pullonkauloja, potilasvirtoja ja resurssien käyttöä. Tällaiset oivallukset voivat auttaa hallintohenkilöitä optimoimaan henkilöstön tasoa, minimoimaan odotusaikoja ja parantamaan palvelun toimitusta.
Myös sisäänrakennettu laskutus ja koodaus voivat auttaa terveydenhuollon organisaatioita yksinkertaistamaan tulosyklitoimintoja. Potilastietojärjestelmät vähentävät lääketieteellisten koodausvirheiden määrää ja parantavat tehtyjen vakuutusvaatimusten laatua yhdistämällä kliinisen dokumentoinnin laskutusmenettelyihin.
Näiden toiminnallisten parannusten avulla potilastietojärjestelmät mahdollistavat terveydenhuollon organisaatioiden tehokkaamman hoidon tarjoamisen säilyttäen samalla korkeat kliiniset laatuvaatimukset.
Vaikka perinteiset terveydenhuoltojärjestelmät keskittyivät aiemmin sairauksien hoitoon vasta oireiden ilmaannuttua, uudet terveydenhuollon trendit painottavat yhä enemmän ennaltaehkäisyä ja terveyden ylläpitoa. Sähköiset potilastietojärjestelmät ovat myös erittäin tärkeitä tämän siirtymän helpottamisessa tarjoamalla terveydenhuollon organisaatioille pääsyn valtaviin määriin potilastietoja, jotka voidaan jäsentää ja analysoida terveysriskien ja demografisten trendien paljastamiseksi.
Terveydenhuollon tarjoajat voivat käyttää potilastietojärjestelmien alustoja seuratakseen potilaiden terveysindikaattoreita ajan myötä, mukaan lukien elintoimintoja, laboratoriotuloksia, kroonisten sairauksien merkkiaineita ja hoitotuloksia. Tämän tiedon avulla lääkärit voivat havaita taudin etenemisen varoitusmerkkejä varhaisessa vaiheessa ja toimia ennen kuin tila huononee.
Nämä ominaisuudet ovat erittäin hyödyllisiä ennaltaehkäisevissä hoito-ohjelmissa. EHP-järjestelmät mahdollistavat automaattisten hälytysten luomisen säännöllisistä seulonnoista, rokotuksista ja seurantakäynneistä potilaan demografisten tietojen ja sairaushistorian perusteella. Tällaiset automaattiset muistutukset varmistavat, että potilaat saavat tarvittavat ennaltaehkäisevät hoitopalvelut oikeissa aikatauluissa.
Potilastietojärjestelmät ovat myös kriittisessä roolissa väestön terveyden hallintaa koskevissa aloitteissa, koska potilastietojärjestelmien keräämiä tietoja voidaan käyttää. Terveysorganisaatiot voivat käyttää aggregoituja potilastietoja määrittääkseen trendejä kroonisten sairauksien esiintyvyyden, hoidon tehokkuuden ja terveyspalvelujen käytön osalta. Nämä opit voivat auttaa terveydenhuollon ammattilaisia kehittämään kohdennettuja kansanterveydellisiä interventioita ja sairaudenhallintaohjelmia.
Jatkuva seuranta ja koordinoitu huomio ovat vaatimuksia potilaille, joilla on kroonisia sairauksia, kuten diabetes, sydänsairaudet ja hengitystieongelmat. Potilastietojärjestelmät helpottavat näitä ohjelmia toimittamalla lääkäreille kattavaa tietoa potilaiden edistymisestä, hoitoon sitoutumisesta ja kliinisistä tuloksista.
Potilastietojärjestelmien helpottaessa dataohjautuvien terveydenhuollon strategioiden luomista on mahdollista muuttaa nykyisiä terveydenhuollon organisaatioita siten, että ne eivät reagoi sairauksiin, vaan tarjoavat ennaltaehkäiseviä ja proaktiivisia hoitomalleja. Tämä muutos johtaa lopulta parempiin potilastuloksiin ja kestävämpiin terveydenhuoltojärjestelmiin.
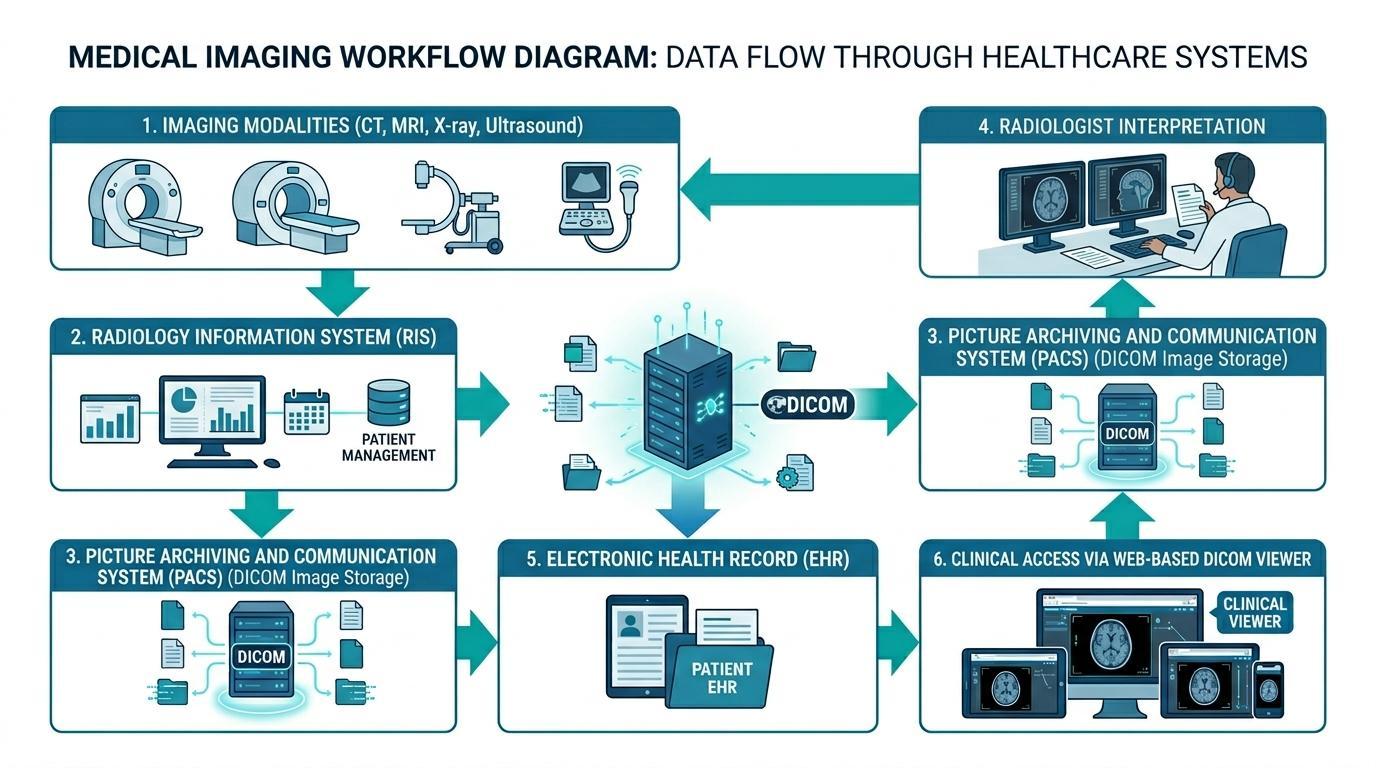
Sähköinen potilaskertomus ja sitten verkkopohjaiseen DICOM-katselimeen, mikä auttaa lääkäreitä pääsemään tutkimukseen käsiksi. Yllä on kaavio siitä, miten PACS integroituu RIS- ja EHR-järjestelmiin.
Diagnostinen kuvantaminen on nykyään erittäin tärkeää terveydenhuollon päätöksenteossa. Röntgensäteet, tietokonetomografia (TT), magneettikuvaus (MRI) ja ultraääni ovat kuvantamisteknologioita, jotka tarjoavat lääkäreille tarvittavat tiedot oikean diagnoosin tekemiseksi ja hoitosuunnitelmien kehittämiseksi. Näiden kuvantamistutkimusten hyödyllisyys riippuu kuitenkin vahvasti siitä, kuinka helposti lääkärit voivat päästä niihin käsiksi ja tulkita niitä osana yleistä kliinistä työnkulkua.
Sähköiset potilaskertomukset ovat järjestelmiä, jotka on yhdistetty lääketieteelliseen kuvantamisinfrastruktuuriin varmistaakseen, että diagnostiset kuvantamistiedot ovat saatavilla muiden potilaan terveystietojen rinnalla. Tämä integraatio saavutetaan yleensä yhdistämällä potilastietojärjestelmien alustat kuvantamisteknologiaan, kuten radiologian tietojärjestelmiin (RIS) ja kuva-arkisto- ja viestintäjärjestelmiin (PACS).
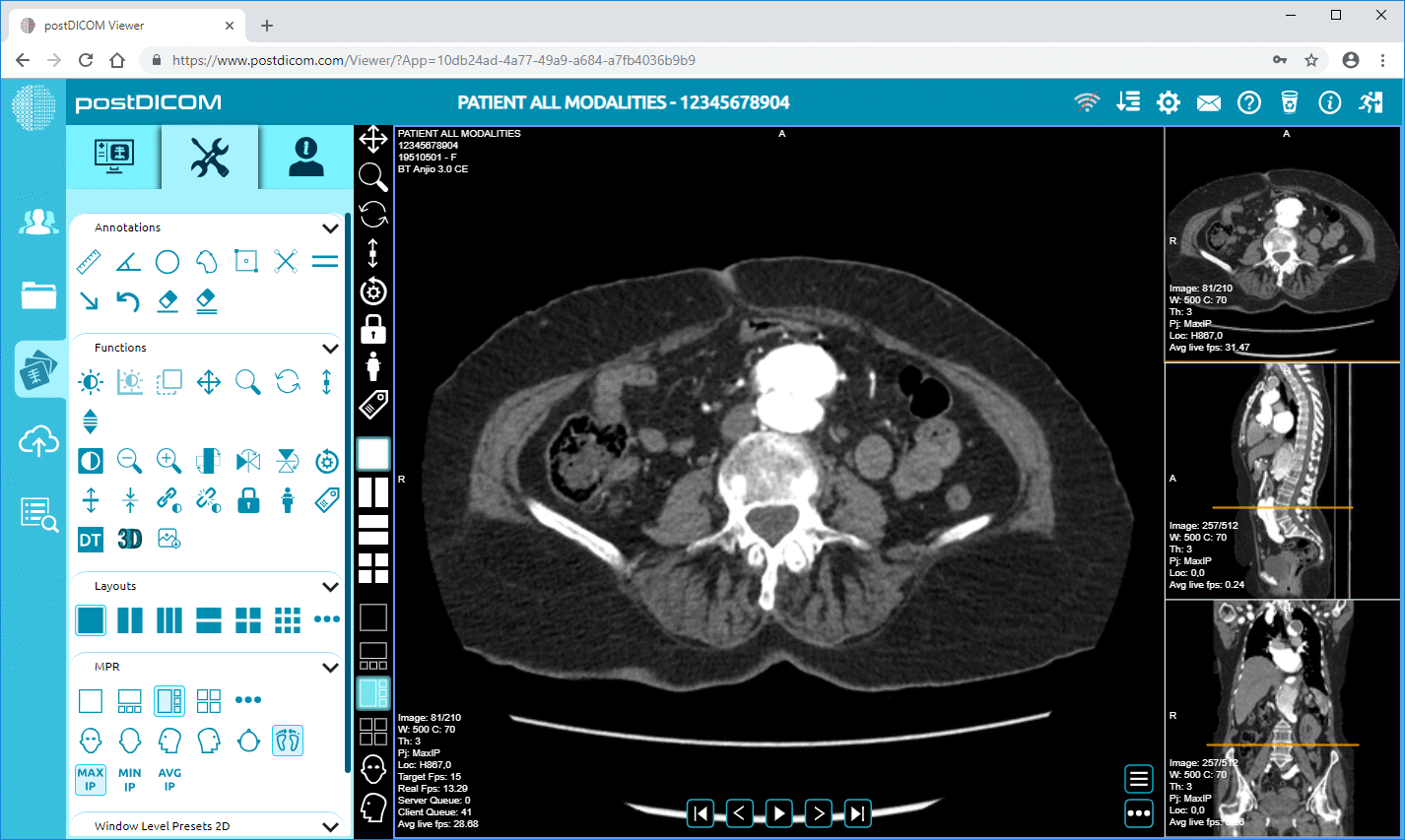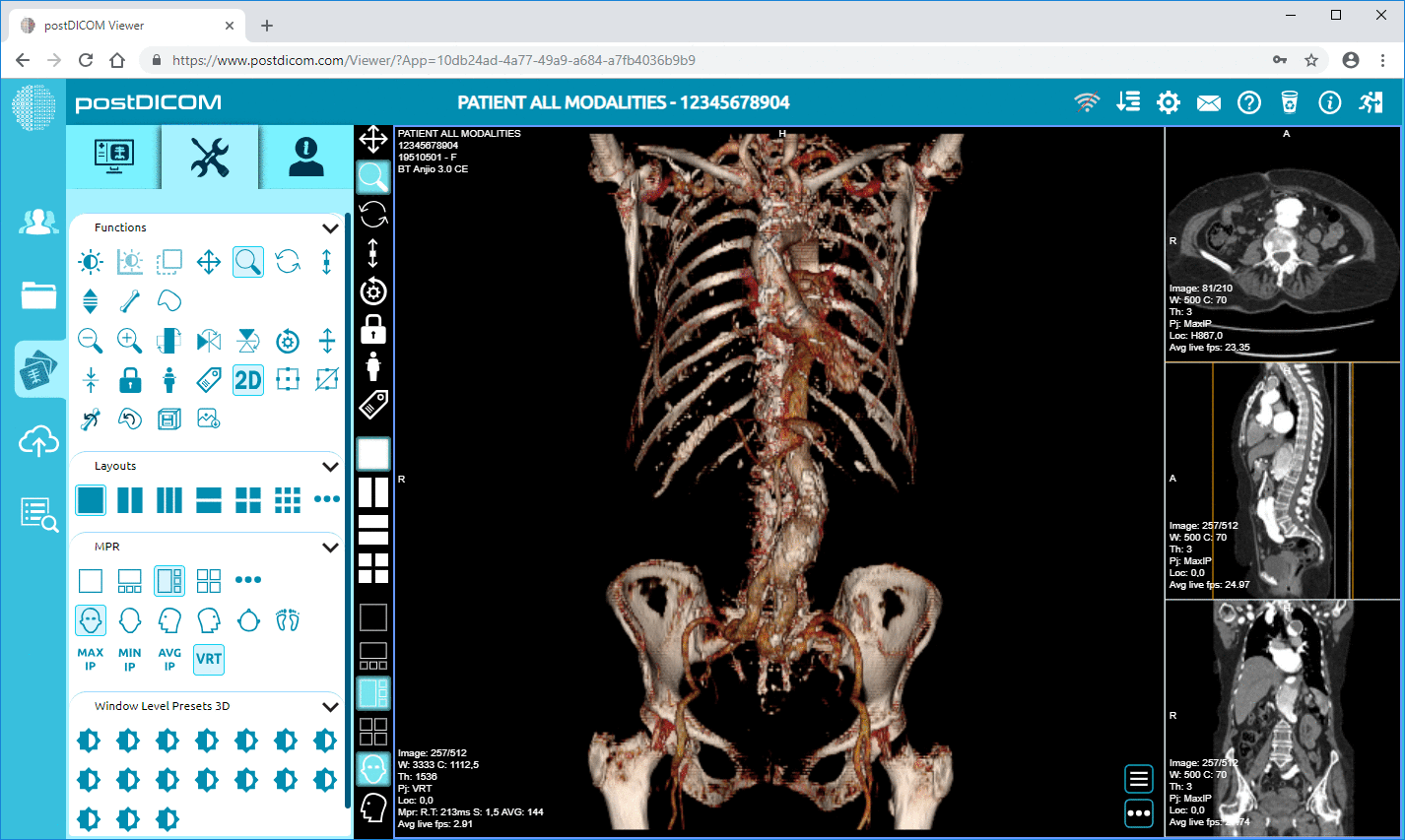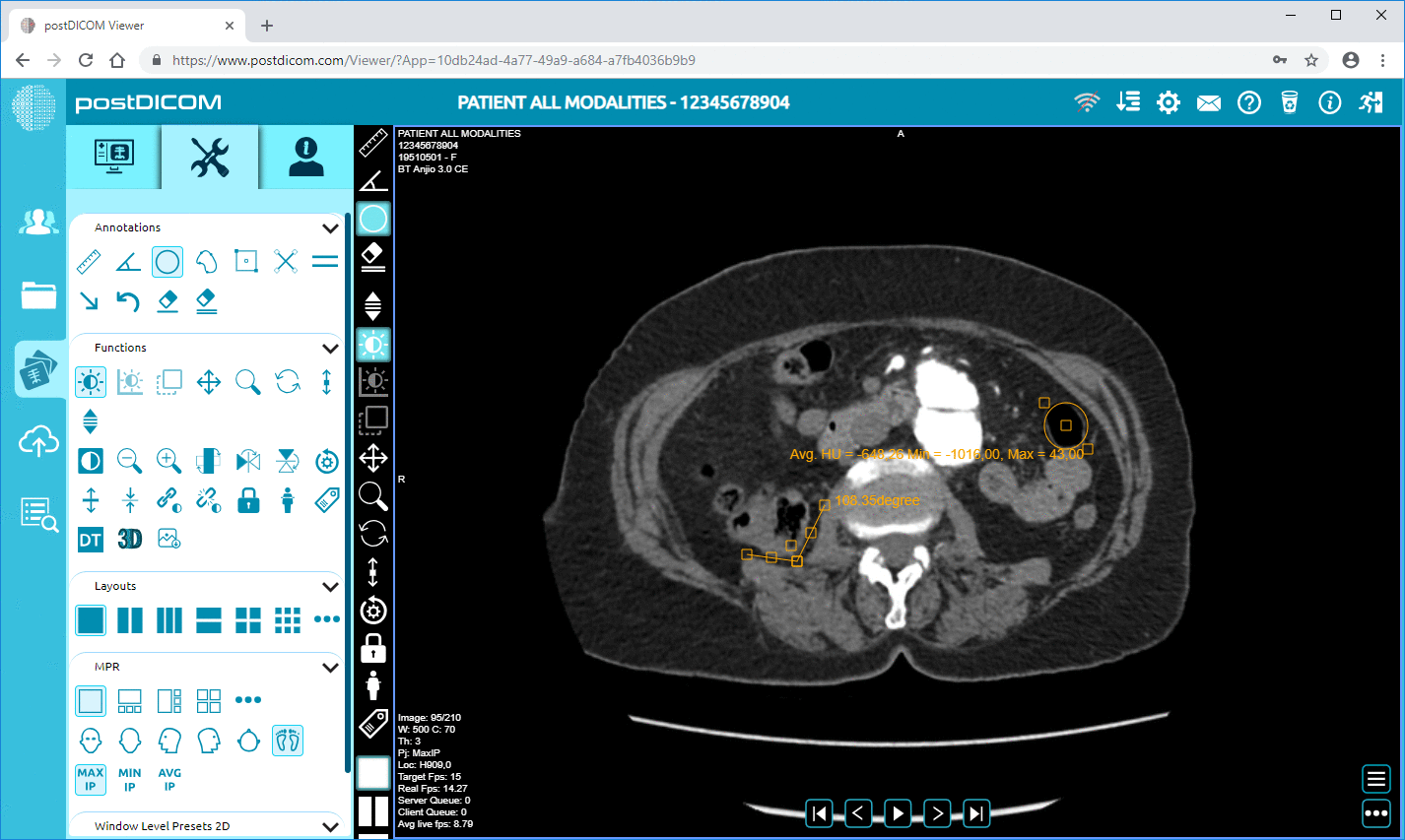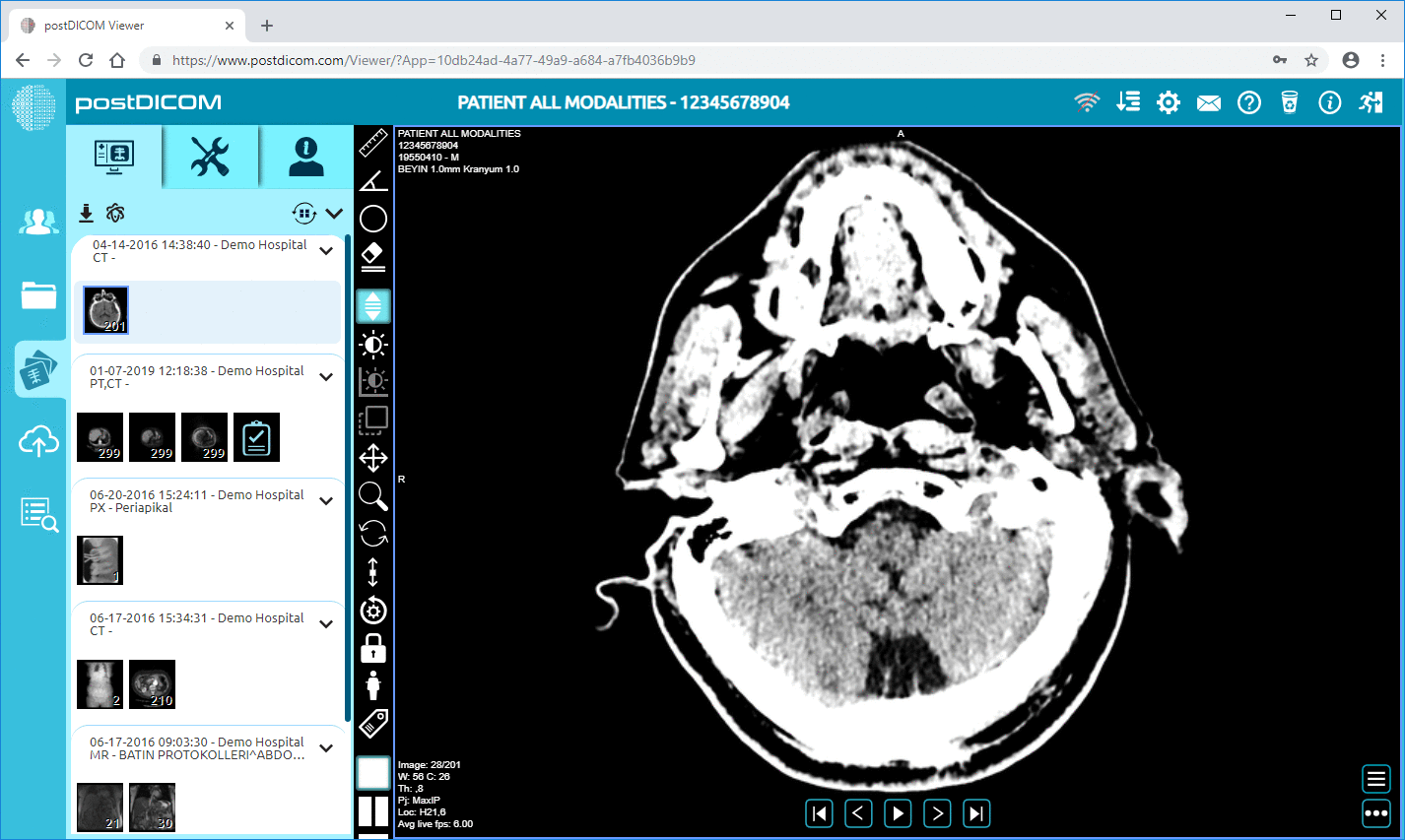
PACS-järjestelmät ovat vastuussa lääketieteellisten kuvantamistietojen tallentamisesta, hallinnasta ja jakelusta standardoiduissa muodoissa, kuten DICOM. Nämä järjestelmät mahdollistavat radiologien tarkastella kuvantamistutkimuksia, tehdä diagnostisia löydöksiä ja kirjoittaa radiologisia raportteja. Kuvantamisanalyysin suorittamisen jälkeen asianmukaiset raportit ja kuvareferenssit voidaan integroida potilaan potilastietojärjestelmän tietueeseen.
Jos potilastietojärjestelmät on yhdistetty PACS-alustoihin, lääkärit voivat ehkä tarkastella kuvantamislöydöksiä potilaan sähköisessä kaaviossa. Esimerkiksi lääkäri, joka käyttää potilaan tietoja potilastietojärjestelmässä, voi tarkastella diagnostisia kuvia upotetun verkkopohjaisen DICOM-katselimen kautta poistumatta kliinisestä käyttöliittymästä. Tämä on sujuva työnkulku ilman tarvetta kirjautua eri kuvantamisjärjestelmiin, ja kliinisen päätöksenteon tehokkuus paranee huomattavasti.
Potilastietojärjestelmien ja kuvantamisalustojen integrointi parantaa myös radiologien ja lähettävien lääkäreiden välistä vuorovaikutusta. Kun kuvantamistulokset on yhdistetty potilaan digitaaliseen tietueeseen, eri osastojen lääkärit voivat käyttää samaa diagnostista tietoa ja tehdä sen samanaikaisesti. Tämä kyky helpottaa tapausten keskustelua eri tieteenalojen välillä, hoitosuunnitelmien laatimista ja etäneuvotteluja muissa lääketieteellisissä laitoksissa sijaitsevien asiantuntijoiden kanssa.
Kun terveydenhuollon toimijat laajentavat digitaalisten kuvantamisteknologioiden käyttöä, potilastietojärjestelmien siirtyminen integrointiin pilvi-PACS-kuvantamisjärjestelmään tulee entistä merkityksellisemmäksi. Tällaiset yhteenliittymät antavat hoitajille mahdollisuuden integroida kliinisiä tietoja ja diagnostisia kuvantamistietoja muodostaakseen yksityiskohtaisemman ja kattavamman kuvan potilaan terveydestä. Näin pilvipohjainen PACS mullistaa telelääketieteen.
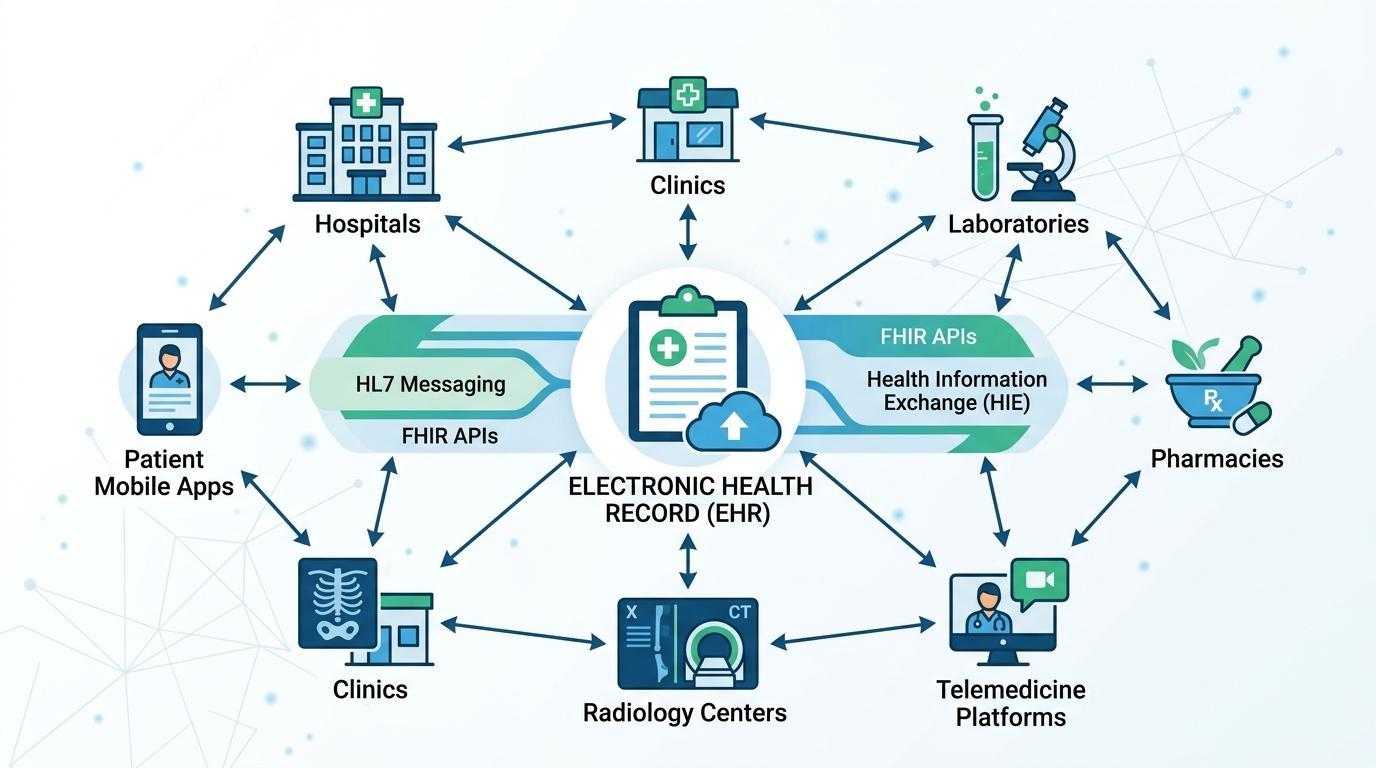
Yksi nykyaikaisten sähköisten potilastietojärjestelmien merkittävimmistä ominaisuuksista on yhteentoimivuus. Kyky jakaa potilastietoja eri järjestelmien, organisaatioiden ja jopa alueiden välillä on tulossa vahvaksi vaatimukseksi terveydenhuollon organisaatioilta. Ilman yhteentoimivuutta olennaiset potilastiedot voivat jakautua itsenäisten alustojen ja pintapuolisesti järjestetyn hoidon välille.
Tämän ongelman ratkaisemiseksi on kehitetty terveydenhuollon teknologian standardeja, jotka helpottavat järjestelmällistä viestintää eri terveydenhuoltojärjestelmien välillä. Health Level Seven (HL7) on yksi suosituimmista viestintäkehyksistä, joka sallii terveydenhuollon sovellusten välittää kliinisiä tietoja, mukaan lukien potilaan sisäänkirjautumiset, laboratoriotulokset ja lääkemääräykset.
Lisäksi Fast Healthcare Interoperability Resources (FHIR) -standardista on tullut nykyaikainen malli terveydenhuollon tiedonjakoon. FHIR perustuu verkkopohjaiseen sovellusliittymään, joka mahdollistaa terveydenhuollon sovellusten jakaa jäsenneltyä potilastietoa reaaliaikaisesti turvallisesti. Tämä käytäntö mahdollistaa potilastietojärjestelmien tehokkaamman integroinnin kolmannen osapuolen sovelluksiin, potilasportaaleihin, mobiiliterveysjärjestelmiin ja tutkimustietokantoihin.
Potilastietojärjestelmiä voidaan käyttää kommunikoimaan laajan valikoiman terveydenhuollon teknologioiden kanssa yhteentoimivuuskehysten, kuten HL7 ja FHIR, kautta. Näihin kuuluvat laboratorio-, apteekki-, kuvantamis-, vakuutus- ja telelääketieteen järjestelmät. Tuloksena on terveydenhuollon tietotekniikan ekosysteemi, joka on paremmin yhteydessä ja jossa tietovirrat virtaavat saumattomasti järjestelmien välillä, jotka avustavat diagnosoinnissa, hoidossa ja hoidon hallinnassa.
Yhteentoimivuus on myös kriittistä laitosten väliselle yhteistyölle. Potilaita hoitavat yleensä monet terveydenhuollon tarjoajat, kuten sairaalat, erikoisklinikat ja yhteisön terveyskeskukset. Potilastietojärjestelmät, joilla on yhteentoimivuus näiden tarjoajien välillä, mahdollistavat potilastietojen jakamisen, poistavat testien päällekkäisyyden ja tukevat hoidon jatkuvuutta.
Digitaalisen terveydenhuollon infrastruktuurin jatkuvan kehityksen myötä yhteentoimivuus tulee olemaan terveydenhuollon teknologian kehityksen painopiste. Uudemmat yhdistetyt terveydenhuollon sovellukset voivat nyt kommunikoida tehokkaasti, turvallisesti ja nopeasti vastineidensa kanssa standardien, kuten FHIR, ansiosta.
Potilastietojärjestelmät laajenevat jatkuvasti uusilla teknologioilla, joita terveydenhuollon organisaatiot ottavat käyttöön parantaakseen potilaiden hoitotuloksia ja toiminnallista tehokkuutta. Uusia kehitysaskelia on syntymässä, jotka laajentavat potilastietojärjestelmien alustojen soveltamisalaa tietojen hallinnan ulkopuolelle sisältämään älykkäitä järjestelmiä, jotka aktiivisesti helpottavat kliinistä päätöksentekoa.
Tekoälyn ja koneoppimisen teknologioiden integrointi potilastietojärjestelmiin voidaan pitää yhtenä lupaavimmista lähestymistavoista tähän suuntaan. Tekoälyyn perustuvat kliinisen päätöksenteon tukityökalut voivat käsitellä suuria määriä potilastietoja, tunnistaa trendejä, merkitä potentiaalisia terveysriskejä ja ehdottaa näyttöön perustuvia hoitosuunnitelmia. Nämä ominaisuudet antavat lääkäreille mahdollisuuden tehdä parempia päätöksiä ja minimoida monimutkaisten potilastapausten aiheuttamaa kognitiivista taakkaa.
Toinen alue, joka osoittaa valtavaa arvoa potilastietojärjestelmien alustoilla, on ennakoiva analytiikka. Historiallisen potilastiedon analyysin avulla terveydenhuollon organisaatiot voivat määrittää trendejä sairauden kehityksen, uudelleen sairaalahoitoon joutumisen riskin ja hoidon tehokkuuden suhteen. Tällaiset oivallukset voivat ohjata terveydenhuollon tarjoajia toimimaan nopeammin ja suunnittelemaan ennaltaehkäiseviä hoitostrategioita, jotka tuottaisivat parempia potilastuloksia pitkällä aikavälillä.
Potilastietojärjestelmien alustat integroituvat myös yhä enemmän potilaiden osallistumisteknologioihin. Suojaavat potilasportaalit, mobiiliterveys ja etävalvontajärjestelmät antavat potilaille mahdollisuuden hallita omia terveystietojaan, ottaa yhteyttä terveydenhuollon ammattilaisiin ja seurata henkilökohtaisia terveystilastoja. Tällainen korkea läpinäkyvyys kannustaa potilaita olemaan aktiivisempia oman terveytensä hallinnassa.
Potilastietojärjestelmät muuttavat myös toteutus- ja hallintomenetelmiä pilvipalveluteknologioiden avulla. Pilvessä oleva terveydenhuollon infrastruktuuri mahdollistaa terveydenhuollon organisaatioiden skaalata järjestelmiään tehokkaammin, antaa lääkäreille etäkäytön ja auttaa heitä omaksumaan uusia terveydenhuollon teknologioita nopeammin. Joustavuus on erityisen hyödyllistä maailmassa, jossa telelääketiede ja hajautetut terveydenhuollon toimitusmallit ovat saamassa jalansijaa.
Potilastietojärjestelmien alustat toteuttavat digitaalisia terveydenhuollon ekosysteemejä, kun terveydenhuoltojärjestelmät jatkavat modernisoidun lähestymistavan omaksumista. Se, että ne voivat yhdistää tietoja, auttaa kliinisessä päätöksenteossa ja helpottaa yhteistyötä terveydenhuoltoverkostojen välillä, on avainasemassa potilaanhoidon tulevaisuuden määrittämisessä.
Sähköiset potilastietojärjestelmät ovat radikaalisti muuttaneet sitä, miten terveydenhuollon organisaatiot käsittelevät potilastietoja ja tarjoavat kliinistä hoitoa. Potilastietojärjestelmät auttavat terveydenhuollon ammattilaisia hakemaan täydellisiä potilastietoja turvallisesti ja nopeasti korvaamalla hajanaiset paperiasiakirjat keskitetysti sijoitetuilla digitaalisilla alustoilla.
Näiden järjestelmien vaikutukset näkyvät monilla terveydenhuollon osa-alueilla. Kliininen päätöksenteko paranee, hoitotiimien välistä yhteistyötä tuetaan paremmilla viestintävälineillä ja hoitovirheet vähenevät automatisoitujen turvatoimien avulla. Samanaikaisesti yhtenäiset työnkulut ja analytiikka voivat auttaa terveydenhuollon organisaatioita toimimaan tehokkaammin ja suunnittelemaan ennakoivaa terveydenhallintaa.
Yhteentoimivuus on myös olennaista potilastietojärjestelmien integroimiseksi muihin terveydenhuollon teknologioihin. Potilastietoja voidaan vaihtaa instituutioiden välillä ja yhdistää kuvantamisalustoihin, laboratoriojärjestelmiin ja telelääketieteen palveluihin standardoidun rakenteen, kuten HL7 ja FHIR, kautta. Tällaiset suhteet luovat integroidun terveydenhuollon ekosysteemin, jossa lääkärit voivat työskennellä koordinoidusti ja potilaat saavat koordinoitua hoitoa.
Digitaalisten terveysteknologioiden jatkuvan kehityksen myötä potilastietojärjestelmät pysyvät terveydenhuollon innovaatioiden painopisteenä. Mahdollistamalla turvallisen tiedonjaon, tukemalla kehittynyttä analytiikkaa ja ottamalla käyttöön uusia teknologioita, kuten tekoälyä, potilastietojärjestelmien alustat jatkavat potilaanhoidon laadun, tehokkuuden ja saavutettavuuden parantamista.
Sähköinen potilastietojärjestelmä on verkkopohjainen järjestelmä, jossa potilaan terveystiedot hallitaan ja säilytetään keskitetyssä tietokannassa. Potilastietojärjestelmien avulla terveydenhuollon tarjoajat voivat hakea potilastietoja, kliinisiä muistiinpanoja, laboratoriotuloksia, kuvantamisraportteja, lääkityksiä ja hoitohistoriaa reaaliajassa, mikä parantaa terveydenhuollon koordinaatiota ja tehokkuutta.
Potilasturvallisuutta parannetaan potilastietojärjestelmän avulla, koska siinä on sisäänrakennettuja automaattisia ominaisuuksia, kuten lääkkeiden yhteisvaikutusvaroituksia, allergiahälytyksiä ja kliinisiä muistutuksia. Nämä ominaisuudet voivat auttaa lääkintähenkilöstöä määrittämään mahdolliset riskit ennen hoidon antamista, mikä minimoi vältettävissä olevien terveydenhuollon virheiden mahdollisuuden.
Potilastietojärjestelmiin sisältyvät lääketieteelliset kuvantamisjärjestelmät, kuten PACS ja RIS. Integraatio mahdollistaa lääkäreiden tarkastella diagnostista kuvantamista ja radiologisia raportteja suoraan potilaan sähköisessä potilaskertomuksessa. Integroidut DICOM-katselimet useimmissa tapauksissa antavat lääkärille mahdollisuuden käyttää kuvantamistutkimuksia poistumatta potilastietojärjestelmän käyttöliittymästä.
Yhteentoimivuus tarkoittaa eri terveydenhuoltojärjestelmien kykyä vaihtaa ja tulkita potilastietoja. Standardit, kuten HL7-viestintäprotokollat ja FHIR-sovellusliittymät, mahdollistavat potilastietojärjestelmien kommunikoinnin laboratoriotietojärjestelmien, kuvantamisalustojen, apteekkien tietokantojen ja muiden terveydenhuollon teknologioiden kanssa.
Potilastietojärjestelmät tukevat ennaltaehkäisevää terveydenhuoltoa mahdollistamalla lääkäreiden seurata potilaan terveysindikaattoreita ajan myötä ja tunnistaa potentiaalisia riskitekijöitä. Automaattiset muistutukset rokotuksista, seulonnoista ja seurantakäynneistä auttavat terveydenhuollon tarjoajia toteuttamaan ennaltaehkäiseviä hoitostrategioita, jotka parantavat pitkän aikavälin potilastuloksia.
|
Cloud PACS ja online-DICOM-katselinLataa DICOM-kuvia ja kliinisiä asiakirjoja PostDICOM-palvelimille. Tallenna, tarkastele, tee yhteistyötä ja jaa lääketieteellisiä kuvatiedostojasi. |